El lupus eritematoso sistémico (LES) y las vasculitis asociadas a anticuerpo anticitoplasma de neutrófilo (ANCA) son enfermedades bien diferenciadas; aunque aproximadamente una tercera parte de pacientes con LES tienen ANCA positivos1, estos raramente se asocian a vasculitis. La presencia de ANCA en pacientes con LES parece predisponer a nefritis lúpica (NL), complemento C3 bajo y mayor tasa de complicaciones2.
Presentamos el caso de un paciente varón de 55 años de edad procedente de la Ciudad de México, quien consultó por un cuadro de 5 meses de evolución de artralgias en hombros, muñecas y tobillos, que eran bilaterales y simétricas; además, se sumaron episodios de sinusitis recurrente, pérdida de peso y edema ascendente de miembros inferiores, sin encontrar lesiones en piel; en su valoración inicial con uroanálisis que mostraba proteinuria de 200mg/dl, eritrocitos incontables, leucocitos 20-25 por campo, cilindros hemáticos y leucocitarios; creatinina: 1,66mg/dl (rango de referencia 0,6-1,3mg/dl); biometría hemática con hemoglobina 9,1g/dl (rango de referencia 13-17g/dl) normocítica y normocrómica, resto de líneas celulares normales, velocidad de sedimentación globular (VSG): 55mm/h (rango de referencia 0-15mm/h), proteínaC reactiva (PCR): 6,24mg/dl (rango de referencia 0-3mg/dl); perfil inmunológico con anticuerpos antinucleares (ANA) 1:160, patrón homogéneo/moteado fino en inmunofluorescencia y 78,0UI/ml en inmunoanálisis enzimático (ELISA) (rango de referencia positivo fuerte>60UI/ml), anticuerpos anti-ADN de doble cadena (anti-ADN DS) por quimioluminiscencia: 1,4UI/ml (rango de referencia negativo <20UI/ml), antiproteinasa3 (c-ANCA) positiva en títulos altos 1:320, patrón granular por inmunofluorescencia y mayor de 100UI/ml en ELISA (rango de referencia 0-3,5UI/ml), mieloperoxidasa (p-ANCA) negativa detectada por el mismo método, complemento C3 de 71,7mg/dl (rango de referencia 90-180mg/dl) y complemento C4 de 17,6mg/dl (rango de referencia 10-40mg/dl); anticuerpos del virus de inmunodeficiencia humana (VIH), crioglobulinas, hepatitis B y C negativos; posteriormente se realizó recolección de orina de 24h, con proteinuria de 1,77g.
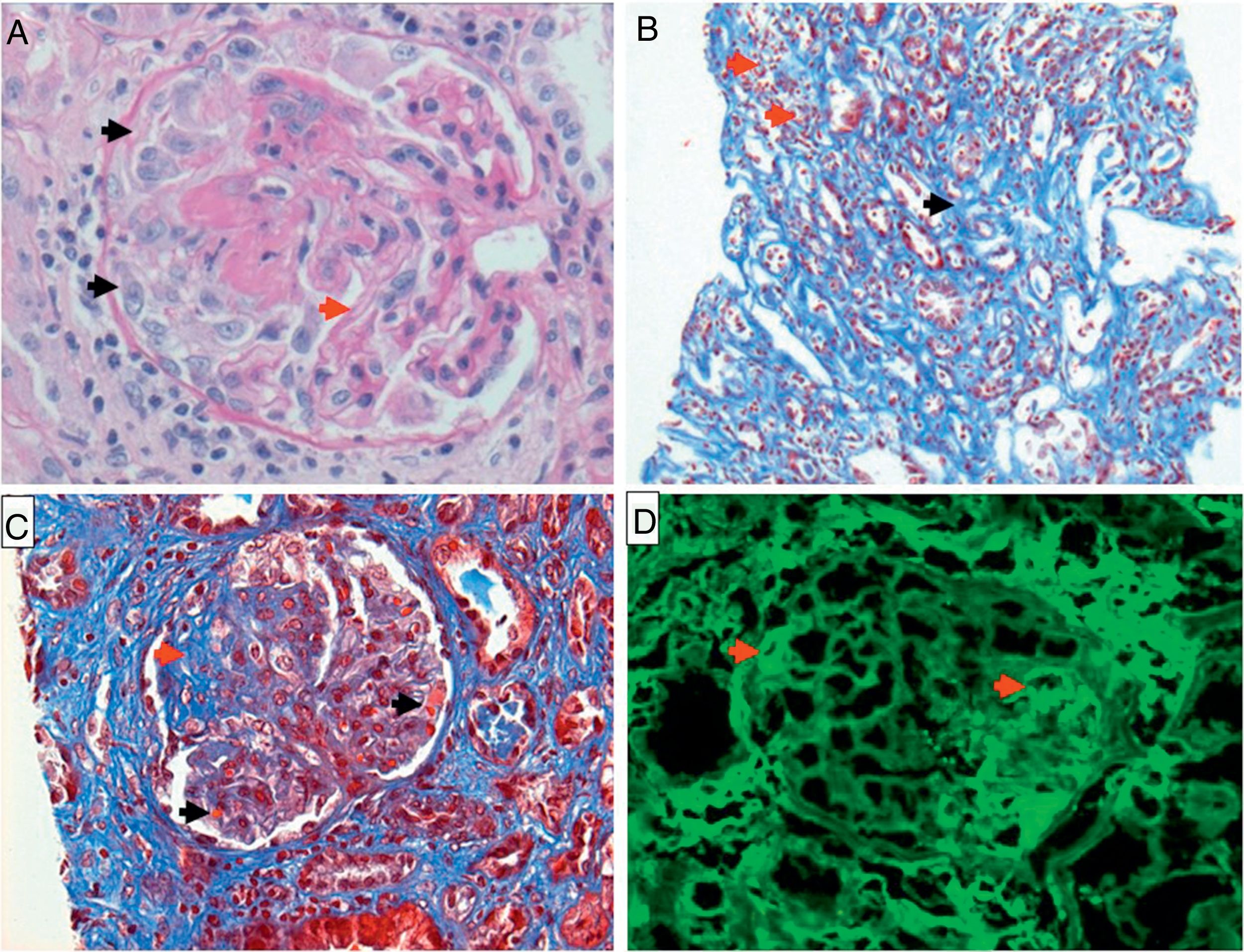
Ante la presencia de datos compatibles con síndrome nefrítico se realizó una biopsia renal, con resultado de glomerulonefritis de patrón membranoproliferativo y extracapilar difuso activo (semilunas 80%) por complejos inmunes, fibrosis intersticial, nefritis tubulointersticial con infiltrado mononuclear, sin datos de vasculitis; inmunofluorescencia directa con depósitos de inmunoglobulinaG (IgG), inmunoglobulinaA (IgA), inmunoglobulinaM (IgM), complemento C1q, complemento C3 con patrón granular focal (fig. 1); con estos datos asociados a la presentación clínica se diagnosticó NL clase IV-S (A), con índice de actividad de 18 puntos y cronicidad de 7 puntos.
Biopsia renal. A) Coloración de hematoxilina eosina 40×; se observa patrón membranoproliferativo con imagen de doble contorno (flecha roja), formación de semilunas (flechas negras). B) Coloración tricrómica de Masson 10×; se observa nefritis tubulointersticial con infiltrado mononuclear (flechas rojas), fibrosis intersticial (flecha negra). C) Coloración tricrómica de Masson 40×; con presencia de trombos y necrosis fibrinoide en asas capilares (flechas negras), fibrosis glomerular segmentaria (flecha roja). D) Inmunofluorescencia 40×; positiva para inmunoglobulina G con patrón granular focal y solo algunos segmentos de asas capilares (flechas rojas).
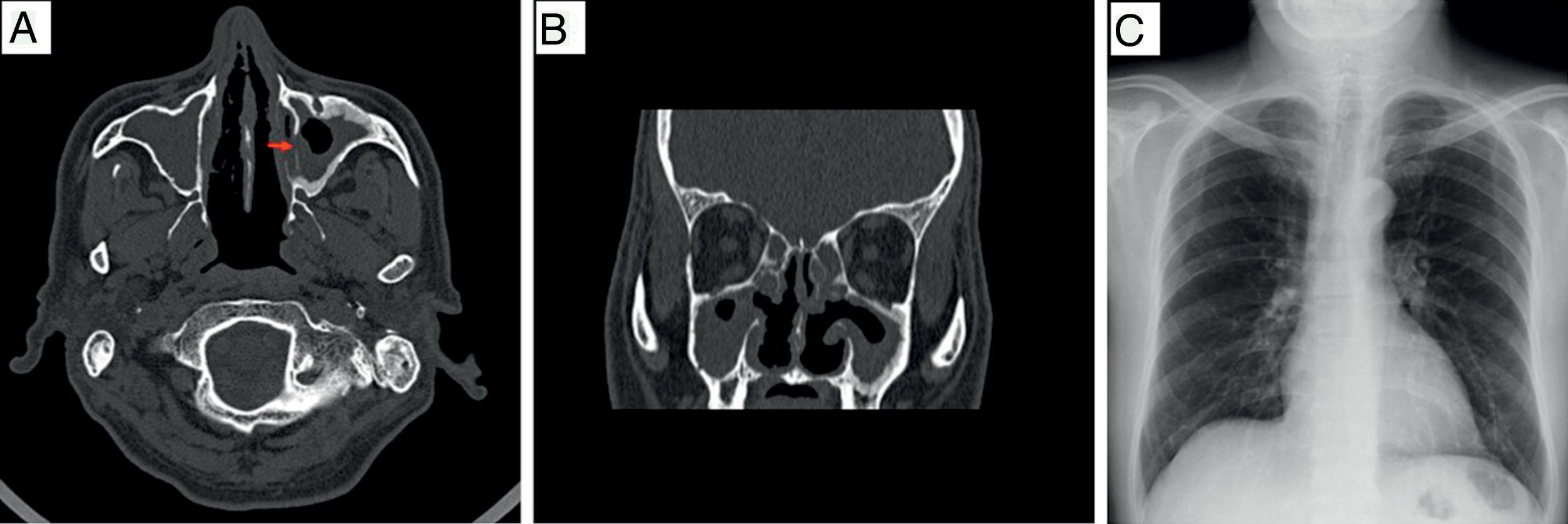
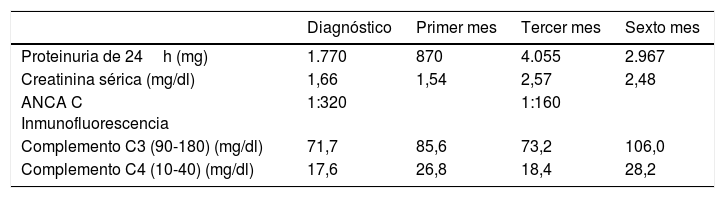
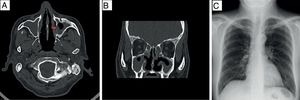
Se inició tratamiento con esquema de ciclofosfamida 1g i.v. cada 30 días por 6 dosis, metilprednisolona 1g i.v. cada 24h los 3 primeros días y posterior prednisona 60mg vía oral cada 24h por 4 semanas, control de proteinuria de 24h al mes de tratamiento de 870mg, creatinina de 1,54mg/dl, estableciendo en ese momento la tendencia a un respuesta parcial3; se continuó con esquema de ciclofosfamida y pauta de dosis reducción de esteroides, encontrando en el seguimiento incremento de proteinuria, persistencia de eritrocitos dismórficos 0-5 por campo, control de c-ANCA positivos en inmunofluorescencia 1:160, además de disminución de la tasa de filtrado glomerular, con incremento>1mg/dl de creatinina, determinando recidiva renal3, en la tabla 1 se resume el seguimiento a los 6 meses. Paralelamente al diagnóstico de NL, por los síntomas de sinusitis crónica y c-ANCA positivos, se estudió una posible vasculitis asociada. Se realizó tomografía computarizada de senos paranasales 20 días posteriores al inicio del tratamiento (fig. 2), que mostraba engrosamiento mucoso nasosinusal con erosión ósea leve en pared de antro maxilar izquierdo y cornetes justificado por proceso de sinusitis crónica; radiografía de tórax normal (fig. 2C), biopsia de mucosa nasal con ausencia de granulomas u otros datos que orientasen proceso de vasculitis.
Comportamiento de proteinuria de 24h, creatinina sérica, c-ANCA y complemento en 6 meses de seguimiento
| Diagnóstico | Primer mes | Tercer mes | Sexto mes | |
|---|---|---|---|---|
| Proteinuria de 24h (mg) | 1.770 | 870 | 4.055 | 2.967 |
| Creatinina sérica (mg/dl) | 1,66 | 1,54 | 2,57 | 2,48 |
| ANCA C Inmunofluorescencia | 1:320 | 1:160 | ||
| Complemento C3 (90-180) (mg/dl) | 71,7 | 85,6 | 73,2 | 106,0 |
| Complemento C4 (10-40) (mg/dl) | 17,6 | 26,8 | 18,4 | 28,2 |
A,B) TAC de senos paranasales en fase simple: corte axial (A), corte coronal (B), con engrosamiento mucoso nasosinusal, erosión ósea leve que involucra pared de antro maxilar izquierdo (flecha roja) y cornetes inferiores. C) Radiografía de tórax posteroanterior normal, parénquima pulmonar sin lesiones.
Este caso corresponde a NL con falla a primera línea de tratamiento, asociada a c-ANCA positivo en títulos elevados, sin que se encuentren elementos de fuerza que nos permitan diagnosticar paralelamente vasculitis. Varios autores han determinado que los pacientes con LES pueden presentar estos anticuerpos; tal es el caso de Galeazzi et al.4, quienes evaluaron 566 pacientes con LES en 11 centros europeos, presentando una prevalencia del 16,4% (15,4% p-ANCA y 1% c-ANCA) de pacientes con dicha relación; otros trabajos muestran una relación muy variable con prevalencias de hasta el 37,3%5,6, predominantemente con p-ANCA positivos.
Recomendamos que a todos los pacientes con NL se les realice la búsqueda intencionada de ANCA, puesto que su positividad es más elevada que en pacientes con LES sin compromiso renal; Pradhan et al.7 encontraron una prevalencia del 54,5%, todos ellos con p-ANCA; posteriormente, Pan et al.2 evaluaron a 60 pacientes con diagnóstico de LES, 28 de ellos con NL, encontrando prevalencia de ANCA en el 53,6% y concluyendo que dicha asociación se relacionó con mayor actividad y peor pronóstico. Nasr et al.8 describieron 10 pacientes con NL asociada a la presencia de ANCA describiendo las características histopatológicas de la biopsia renal, que mostraban mayor formación de semilunas encontradas en nuestro caso en el 80% de glomérulos y áreas de necrosis también evidenciadas en el estudio histopatológico (fig. 1), lo que sugería que la presencia de precipitaba dichos hallazgos, sin que aún se determine con certeza el papel que juegan en la fisiopatología de la NL.
En cuanto al tratamiento se deben realizar estudios de seguimiento en población con NL y ANCA positivo en el esquema de inducción a la remisión convencional; dado el fracaso a la remisión completa en el tratamiento de primera línea como nuestro caso, se deben proponer esquemas alternativos como tratamiento inicial en este tipo de pacientes.