La anacusia súbita neurosensorial (ASN) se define como el deterioro repentino de al menos 30dB en la capacidad auditiva, la presentación bilateral (ASBN) es extremadamente rara1 (<5% del total). Se conocen las siguientes etiologías: infecciones virales, rotura de la membrana timpánica, trastornos vasculares y autoinmunitarios2. La etiología autoinmunitaria fue propuesta por Ernst Lehnhardt en un paciente con ASN unilateral, que posteriormente desarrolló afección bilateral3. Él postuló que la destrucción del primer oído condicionó el desarrollo de anticuerpos que afectaron al contralateral. Las primeras asociaciones de ASNB con enfermedades reumáticas se describieron en los años 80 en pacientes con LES y anticardiolipinas (aCL)4, en la misma época en que Hughes destacaba las inusuales presentaciones de trombosis, abortos y anticoagulante lúpico en pacientes con LES, lo que sentaría las bases para la caracterización del SAF. Desde entonces, el concepto del SAF ha evolucionado considerablemente. En años recientes se reconoce una variante con afectación exclusivamente microangiopática (MAPS) en la que virtualmente cualquier órgano puede ser afectado5.
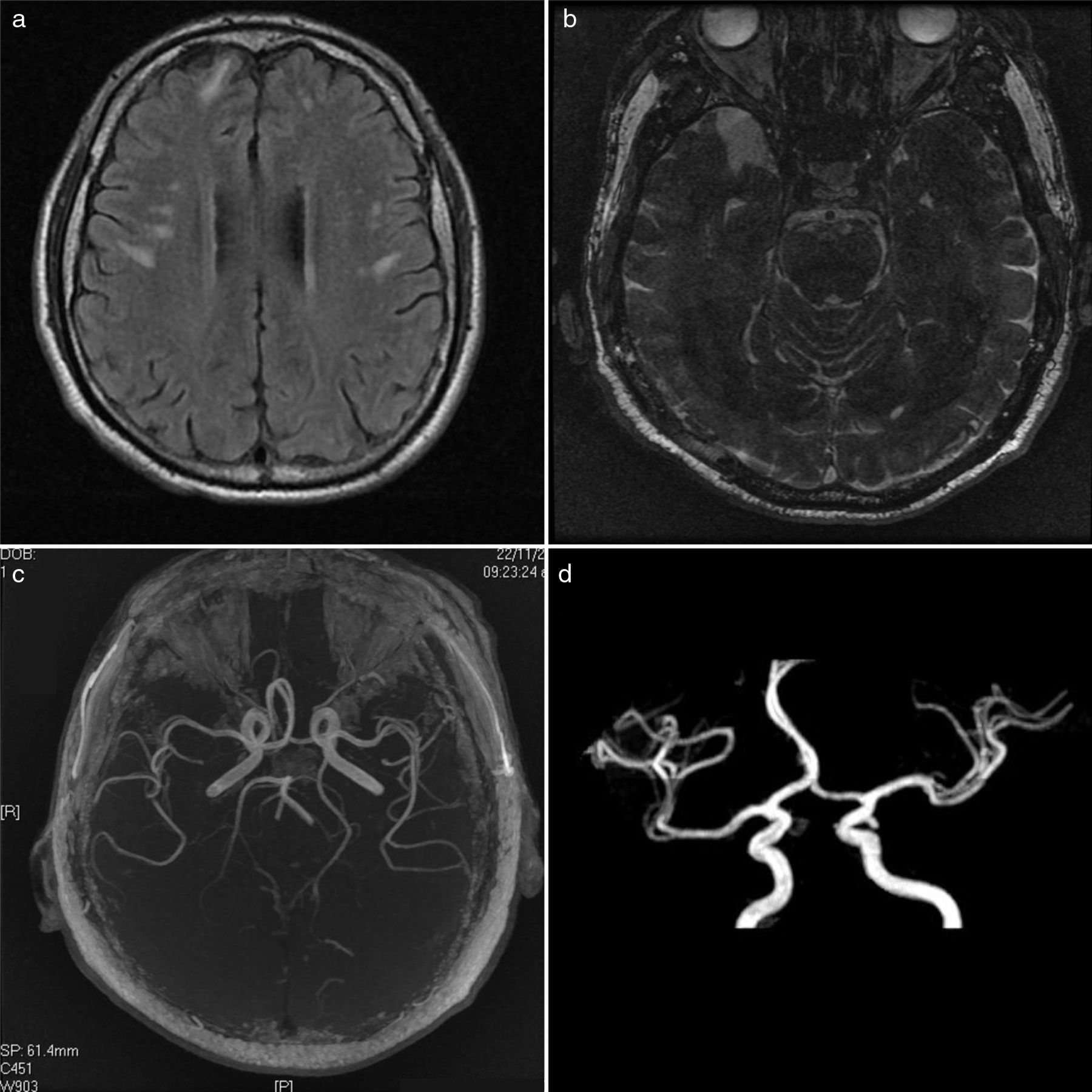
Un varón de 54 años consultó por anacusia súbita bilateral, cefalea y vértigo. Contaba con antecedente de pancreatitis aguda con DM secundaria 4 años previos. Hipotiroidismo primario de 7 años. Fue abordado por otoneurología y posterior a la audiometría se concluyó anacusia neurosensorial bilateral y lo manejó con dexametasona transtimpánica. Infectología prescribió ganciclovir 12mg/kg/día durante 10 días+prednisona 50mg/día durante 4 semanas. Los estudios de neuroconducción revelaron potenciales auditivos de latencia corta sin respuesta. La logoaudiometría reportó ausencia de respuesta a intensidades máximas. Se canalizó a terapia de lectura labiofacial y a reumatología por hallazgo de aCL. En reumatología diagnosticamos SAF con base en los anti-ß2GP IgM y aCL a títulos altos, anticoagulante lúpico positivo y TTPa prolongado. Posterior a sus estudios inmunológicos (tabla 1) descartamos presencia de lupus. Adicionalmente, en la IRM observamos imágenes hiperintensas subcorticales en lóbulos frontales y parietales bilaterales con comportamiento vascular y reforzamiento normal, lo que demuestra afección microvascular (fig. 1). Debido a que nunca presentó trombosis de grandes vasos, concluimos que se trataba de un SAF primario en su variedad microangiopática.
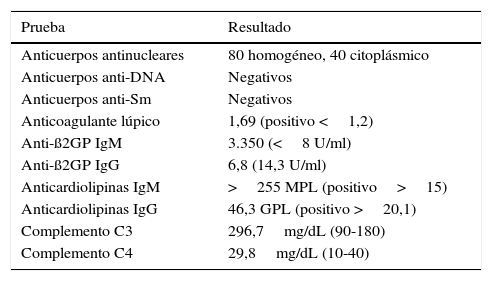
Estudios inmunológicos
| Prueba | Resultado |
|---|---|
| Anticuerpos antinucleares | 80 homogéneo, 40 citoplásmico |
| Anticuerpos anti-DNA | Negativos |
| Anticuerpos anti-Sm | Negativos |
| Anticoagulante lúpico | 1,69 (positivo <1,2) |
| Anti-ß2GP IgM | 3.350 (<8 U/ml) |
| Anti-ß2GP IgG | 6,8 (14,3 U/ml) |
| Anticardiolipinas IgM | >255 MPL (positivo>15) |
| Anticardiolipinas IgG | 46,3 GPL (positivo >20,1) |
| Complemento C3 | 296,7mg/dL (90-180) |
| Complemento C4 | 29,8mg/dL (10-40) |
a) IRM en secuencia T1 con imágenes hiperintensas de daño microvascular en sustancia blanca de lóbulos frontales y parietales bilaterales; b) IRM secuencia de inversión recuperación, con lesiones en lóbulo temporal derecho; c) Angiorresonancia magnética mostrando circulación cerebral anterior sin afección de grandes vasos; d) Angiorresonancia con polígono de Willis normal.
Nuestro paciente representa un caso prototipo de MAPS, cuyo diagnóstico se estableció con los títulos de anti-ß2GP IgM, aCL, anticoagulante lúpico, TTPa prolongado y manifestaciones microvasculares. La afección a SNC quedó demostrada por los hallazgos típicos en la IRM de afección microvascular, caracterizados por lesiones de predominio en sustancia blanca debido a la mayor vulnerabilidad a la isquemia de esta zona6. En cuanto a la ASBN, constituye una entidad de presentación excepcional, y no obstante que su asociación con la presencia de aCL está bien establecida, los mecanismos patogénicos permanecen siendo un misterio. Se ha sugerido que los antifosfolípido (aFL) activan el endotelio de la circulación coclear y esta sobre regulación ocasiona microtrombos locales e isquemia en el oído interno7. Con relación a las manifestaciones pancreáticas, al descartarse otras entidades nosológicas, es razonable considerar su relación con el MAPS. En este sentido, el primer caso de compromiso pancreático en SAF fue descrito por Bird et al.8 y desde entonces varios casos han sido publicados. Las autopsias muestran inflamación crónica y trombosis en arterias pancreáticas en ausencia de vasculitis9. Respecto a la presencia de hipotiroidismo, aún existe controversia sobre el significado clínico de los aFL en la enfermedad autoinmune tiroidea, pero la evidencia actual apunta a que la producción de anticuerpos anti-tiroglobulina y anti-microsomales se acompaña con la síntesis de aFL como un epifenómeno10.
En conclusión, la ASBN es una urgencia médica con pronóstico ominoso. No existe consenso sobre el tratamiento, pero es altamente recomendable iniciar la anticoagulación de inmediato. La terapia inmunosupresora no ha mostrado utilidad en los casos reportados.