Presentamos el caso de una mujer de 65 años seguida por artritis psoriásica, que desarrolló una aortitis por arteritis de células gigantes, con un comienzo de tos seca, fiebre y astenia de 2 meses de evolución. Se realizó estudio descartando procesos tumorales e infecciosos y evidenciándose en la TAC abdominal y la angio-TAC datos indicativos de aortitis. Se realizó biopsia de arteria temporal con confirmación histológica de arteritis de células gigantes. Realizamos una revisión de la información disponible sobre esta infrecuente asociación.
We report the case of a 65-year-old woman with psoriatic arthritis who developed aortitis secondary to giant cell arteritis. She presented with a 2-mounth history of dry cough, fever and fatigue. There was no evidence of tumor or infectious processes. Abdominal computed tomographic and computed tomography coronary angiographic findings were suggestive of aortitis. Histological study of a temporal artery biopsy confirmed temporal arteritis. We also review the available literature on this uncommon condition.
La arteritis de células gigantes (ACG) es una vasculitis sistémica de mediano y gran vaso, con una incidencia anual de 12-17casos/100.000 individuos. Más frecuente en mujeres y generalmente afecta a mayores de 50 años. Las ramas de la carótida externa son las más afectadas, pero la inflamación de la aorta puede ocurrir en un subtipo de pacientes. Probablemente, la afectación de la aorta está infraestimada, pues se ha detectado aortitis subclínica en un 20-65% de los casos al diagnóstico1. Debe considerarse en pacientes con presentaciones atípicas de ACG, como datos de inflamación sistémica o una recaída durante el tratamiento2, aunque en la mayoría de los pacientes es asintomática o solo se manifiesta por signos generales, como fiebre o síndrome constitucional3, como en nuestro caso.
Por otro lado, la artritis psoriásica (APs) tiene una prevalencia del 0,5%, afectando a entre un 5 y un 20% de pacientes con psoriasis4. En un estudio retrospectivo, Makredes et al. encontraron que la APs tiene una mayor ratio de prevalencia asociada a ACG5. Hasta la fecha solo se han publicado 2 casos de pacientes con APs que desarrollan ACG6,7.
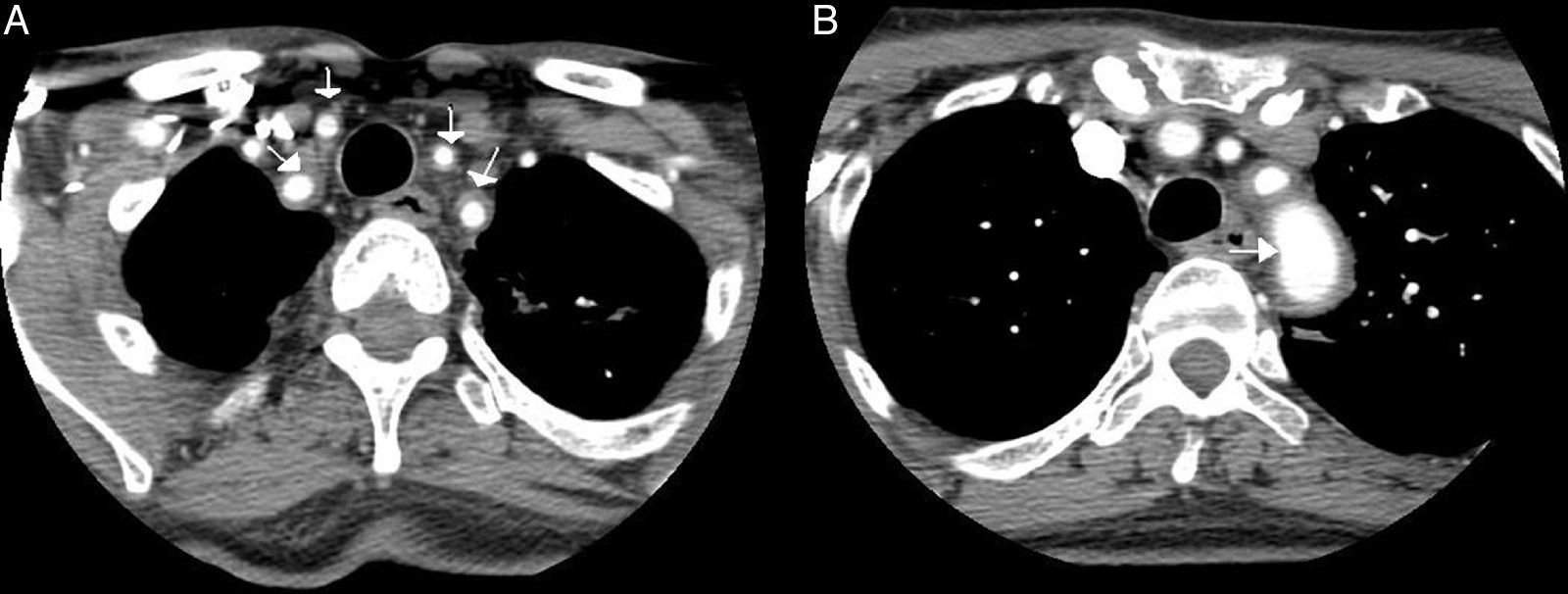
Caso clínicoMujer de 65 años, con antecedentes de asma bronquial, con bronquiectasias, APs con afectación mixta erosiva HLA-B27 negativo, tratada con metotrexato y leflunomida desde 2011 hasta 2013 por remisión. Acude por fiebre y astenia de 2 meses de evolución. No refería cefalea, alteraciones visuales, dolor toraco-abdominal ni en extremidades. En la exploración únicamente presentaba diferencia de presión arterial de 20mmHg y unos pulsos disminuidos en las extremidades izquierdas. Las arterias temporales no eran dolorosas a la palpación con pulso conservado y simétrico. En analítica se objetivó Hb de 9,9g/dl (12,0-15,0), velocidad de sedimentación globular 102mm/h (0-20), proteína C reactiva 140,90mg/l (< 5mg/l) e hierro 11 μg/dl (35,0-145,0). El resto de los parámetros fueron normales (TSH, CPK, Mantoux, marcadores tumorales, proteinograma, serologías, inmunología, sedimento orina y cultivos). La radiografía de tórax, el ecocardiograma, la gastroscopia con biopsia duodenal y la colonoscopia fueron normales. En la tomografía axial computarizada (TAC) toraco-abdominal se observaron bronquiectasias estables y un engrosamiento de la pared arterial de la aorta abdominal, indicativo de aortitis. Se amplió estudio con angio-TAC (fig. 1), que objetivó engrosamiento inflamatorio concéntrico de troncos supraórticos y cayado aórtico. Se realizó biopsia de la arteria temporal con confirmación histológica de ACG. Se inició tratamiento con corticoides a dosis de 2mg/kg/día en pauta descendente y metotrexato 15mg/semanal, quedando asintomática.
Angio-TAC: se confirma la presencia de un engrosamiento inflamatorio concéntrico/vasculitis de todos los troncos supraórticos (A) y del cayado aórtico (B) (flechas). La mayor afectación parece de la arteria subclavia izquierda, sin que se demuestren estenosis significativas a ningún nivel. En territorio carotídeo solo parece afectarse las carótidas comunes, sin extensión a ACI.
Presentamos el caso de una paciente con APs en remisión que desarrolla una ACG. Al revisar la literatura existen solo 2 casos, pero en ninguno de ellos existía afectación aórtica por ACG a diferencia del nuestro. Clementz et al.6 publicaron en 1989 una mujer de 63 años con APs que desarrolló ACG asociada con pericarditis e insuficiencia pancreática. Corli et al.7 han descrito a un varón de 62 años con APs y colitis ulcerosa tratado con adalimumab, que desarrolló una ACG, comentan si el tratamiento antifactor de necrosis tumoral (TNF) pudiera tener algún papel inductor; finalmente concluyeron que tal asociación no puede ser probada y parece más una coincidencia. Makredes et al.5 observaron que la APs se asociaba más frecuentemente con el desarrollo de otras enfermedades autoinmunes, como la enfermedad inflamatoria intestinal (1,8 [1,3-2,5]), la fibrosis pulmonar (1,9 [1,2-3,0]) y sobre todo la ACG (4,8 [1,5-15,7]). Lo cual quizás pudiera deberse a que algunas enfermedades autoinmunes compartan vías patogénicas comunes, como el TNF implicado en la patogénesis de la APs y la ACG. Elkayam et al.8 reportaron 5 casos de pacientes varones diagnosticados de espondilitis anquilosante que desarrollaron una polimialgia reumática (PMR). Otro estudio mostró una mayor prevalencia de espondiloartritis (EspA) en pacientes diagnosticados de novo de vasculitis de grandes vasos, concretamente en 4 de 15 pacientes incluidos (6 con ACG y 9 con PMR). Además estos pacientes con coexistente EspA eran más jóvenes y con niveles más elevados de proteína C reactiva al inicio. La principal limitación del estudio es el pequeño tamaño muestral, lo cual no permite extraer conclusiones significativas9. Hallazgos fisiopatológicos recientes sugieren un proceso inflamatorio común entre vasculitis y EspA, pues en un modelo de ratón demostraron la expresión de interleucina (IL)-22 en la raíz aórtica, así como en la entesitis de la EspA de inicio, tras exposición a IL-2310. Sin embargo, a pesar de estos estudios, no está claro si la ACG refleja una asociación con la EspA crónica o si simplemente representan 2 enfermedades autoinmunes coincidentes.
Por otro lado, la aortitis debido a ACG es una entidad subclínica frecuente1. En la mayoría de los pacientes, esta aortitis inflamatoria es asintomática o bien solo se manifiesta por signos generales como fiebre o un síndrome constitucional3, como en nuestro caso. Para el diagnóstico precoz de aortitis en la ACG, tanto la tomografía por emisión de positrones (PET) como la resonancia magnética son eficaces2. La PET con 18- fluorodeoxiglucosa como trazador muestra una hiperseñal metabólica de la aorta en aproximadamente el 50% de los pacientes con ACG permitiendo la visualización directa de la extensión de la inflamación vascular. En la tomografía aórtica computarizada (TAC) se visualizan dilataciones aneurismáticas, ectasias o engrosamientos parietales focales o concéntricos. En ocasiones, la ecografía abdominal permite visualizar el engrosamiento de la pared vascular con un «halo» hipoecoico alrededor de la aorta abdominal indicativo de aortitis1. Algunos autores plantean que se debería realizar un cribado de complicaciones aórticas con una radiografía de tórax y una ecografía abdominal, posiblemente completado con una angio-TAC en el momento del diagnóstico, con el fin de evitar complicaciones graves, como roturas de aneurisma o disección aórtica3.
El diagnóstico diferencial de las enfermedades inflamatorias de la aorta comprende un amplio espectro de etiologías desde procesos infecciosos hasta no infecciosos como vasculitis, sarcoidosis, aortitis linfoplasmocítica-IgG4 e incluso como complicación cardiovascular secundaria a EspA11. En la literatura, se han descrito 7 casos de aortitis abdominal debido a EspA12,13.
En cuanto al tratamiento, la afectación de la aorta y otras arterias grandes en la ACG no cambia la estrategia de tratamiento, que se basa inicialmente en la terapia con corticoides2.
ConclusionesEl caso presentado pone de manifiesto la importancia de realizar un cribado de afectación aórtica en ACG por sus implicaciones pronósticas y terapéuticas. Y, por último, la asociación entre APs y ACG parece ser infrecuente y de momento no está claro si pudiera existir una asociación o si simplemente representan 2 enfermedades autoinmunes coincidentes, se necesitan más estudios para su evaluación.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.