Evaluar la efectividad, seguridad y coste de rituximab en pacientes con artritis reumatoide (AR) dependiendo de la dosis utilizada.
Material y métodosEstudio observacional retrospectivo. Se incluyó a 52 pacientes con AR tratados al menos con una dosis de rituximab durante 135,3 pacientes-año. Se obtuvieron 3 grupos de tratamiento: G1, primer curso y siguientes de 2 infusiones de 1g separadas 15 días; G2, primer curso de 2 infusiones de 1g seguido por cursos de 2 infusiones de 500mg, y G3, primer curso y siguientes de 2 infusiones de 500mg separadas por 15 días. Los retratamientos fueron a demanda según la clínica. Se analizaron por grupos: el tiempo retención (Log-Rank), las tasas de retratamientos y de eventos adversos (razón de tasas de incidencia) y los costes del tratamiento por paciente-mes de rituximab.
ResultadosEl grupo 2 mostró una mejor relación coste-efectividad que el grupo 1 ya que se asoció a una mayor retención de rituximab (media [IC del 95%] 65,7 [60,8-70,7] meses vs. 33,5 [22,7-44,3]; p<0,001) y una menor tasa de eventos adversos graves, con solo un ligero incremento de la tasa de retratamientos (cursos/paciente-año [IC del 95%] 1,66 [1,39-1,93] vs. 1,01 [0,69.-1,34]; p=0,005) y del coste (mediana/paciente-mes, 484,89 € vs. 473,45 €). Aunque el grupo 3 fue 41,20 €/paciente-mes más económico que el grupo 2, se asoció a una mayor tasa de retratamientos y una menor retención de rituximab (p<0,001).
ConclusionesEl uso de rituximab a dosis completa al inicio seguido de dosis reducida en los sucesivos cursos administrados a demanda parece la opción más coste-efectiva.
Evaluate the effectiveness, cost and safety of rituximab in patients with rheumatoid arthritis (RA) depending on the dose used.
Material and methodsRetrospective observational study conducted on 52 patients with RA treated with at least one dose of rituximab for 135.3 patient-years were included. Three treatment groups were obtained: (G1) First course and following two 1g infusions separated by 15 days; (G2) First course 2 infusions of 1g followed by 2 infusions of 500mg; (G3) First course and followed by 2 infusions of 500mg separated by 15 days. Re-treatments were administered on-demand according to the clinical activity. The retention time (Log-Rank), retreats and adverse events rates (incidence rate ratio) and treatment costs per patient-month of rituximab were analysed by groups.
ResultsGroup 2 showed a better cost-effectiveness ratio than group 1, as it was associated with a longer retention of rituximab (mean [95% CI] 65.7 [60.8 to 70.7] months vs 33.5 [22.7 to 44.3]; P<.001) and a lower rate of severe adverse events with only a slight increase in the rate of retreatment (courses/patient-year [95% CI] 1.66 [1.39 to 1.93] vs. 1.01 [0.69 to 1.34]; P=.005), and in the costs (median/patient-month, €484.89 vs. €473.45). Although group 3 was €41.20/patient-month cheaper than group 2, it was associated with a higher rate of re-treatments and shorter retention of rituximab (P<.001).
ConclusionsThe use of full-dose rituximab at onset, followed by reduced doses in successive courses administered on-demand retreatment may be the most cost-effective option.
La artritis reumatoide (AR) es una enfermedad autoinmune caracterizada por inflamación sinovial crónica, destrucción articular e incapacidad funcional1.
Rituximab es un anticuerpo monoclonal quimérico anti-CD20 deplecionador de linfocitos B compuesto de una porción humana y otra murina. Su uso está aprobado en combinación con metotrexato en pacientes con AR moderada o severamente activa que no han respondido adecuadamente a la terapia dirigida contra el factor de necrosis tumoral (anti-TNF)1. Diversos estudios han demostrado que cambiar a rituximab en lugar de a otro anti-TNF puede resultar más efectivo2-4.
A pesar de que las terapias biológicas representan un importante avance en el control de la AR, hay que tener en cuenta su potencial toxicidad y su elevado coste. Tanto por su elevado precio como por los costes de administración, monitorización, profilaxis y tratamiento de la toxicidad, hacen que solo resulten coste-efectivas en determinados supuestos5-7. Aunque el precio de rituximab sea mayor que de los anti-TNF por dosis, al requerir un menor número de cursos resulta más barato que estos últimos.
La dosis autorizada de rituximab es de 2 infusiones de 1.000mg separadas por 15 días por cada curso de tratamiento y los retratamientos son administrados cada 6 meses8. Sin embargo, en la actualidad se está generalizando el manejo de los pacientes mediante estrategias de «control estrecho» y «tratamiento por objetivos»’. Tales estrategias conllevan reajustes frecuentes de la intensidad del tratamiento y ha abierto las puertas a modificaciones en la dosis y las pautas recomendadas en la ficha técnica en función del estado clínico del paciente. Además, la dosis autorizada de rituximab solo mostró una ligera superioridad en la prevención del daño radiológico pero no hubo una clara superioridad clínica en los principales ensayos en fase 3 de rituximab9-16.
Como consecuencia de estos planteamientos, se han realizado estudios tratando de observar si existe el mismo beneficio terapéutico para el paciente usando dosis de rituximab de 500mg en lugar de la dosis estándar de 1 g14-16. Los resultados sugieren que en algunos pacientes es posible que la reducción de la dosis consiga la misma efectividad, como se había observado en los estudios DANCER9, SERENE10, TAME11 y MIRROR12, o en el ensayo IMAGE13.
Por otro lado, en los ensayos clínicos que evalúan la eficacia de rituximab para el tratamiento de la AR se observa que los eventos adversos más frecuentes están vinculados a la perfusión del fármaco y a la velocidad de infusión, por lo que es posible que una reducción en las dosis también se podría acompañar de una menor incidencia de eventos adversos.
Finalmente, se desconoce si una disminución en la dosis de rituximab se asocia o no a una mayor frecuencia de retratamientos cuando son administrados a demanda. Esto es un dato relevante en la eficiencia de este fármaco, puesto que una disminución en la dosis podría acompañarse de una menor efectividad e incluso de un mayor coste en caso de que se requiera una mayor frecuencia de retratamientos.
En definitiva, sería necesario disponer de estudios en práctica clínica que aborden la verdadera eficiencia de este tipo de pautas de uso de rituximab.
Nuestro objetivo fue investigar si existen diferencias de eficiencia en términos de efectividad (medida por el tiempo de retención del tratamiento y tasas de retratamiento), seguridad y coste final entre los pacientes tratados con diferentes pautas y dosis de rituximab.
Pacientes y métodosDiseño y ámbito del estudioEstudio observacional retrospectivo basado en la revisión de las historias clínicas de pacientes con AR tratados con rituximab en el Hospital Regional Universitario de Málaga (centro terciario con una población de referencia de 628.912 habitantes). El estudio fue revisado y aprobado por el Comité Ético de Investigación Clínica del hospital.
PacientesTodos los pacientes tratados con rituximab entre julio del 2006 y diciembre del 2012 fueron incluidos en el estudio. Los criterios de elegibilidad fueron: edad ≥ 18 años, AR según los criterios de la ACR de 198717 y haber recibido tratamiento con al menos una infusión de rituximab. Se excluyó a los pacientes con menos de 3 meses de tiempo de seguimiento desde la primera dosis de rituximab.
Mediciones y variablesVariable de desenlace principalEl desenlace principal de efectividad del tratamiento fue medida por el tiempo de retención del tratamiento con rituximab en pacientes-año (incluyendo los cursos sucesivos).
Variables de desenlace secundarias
1) Tasas de retratamiento ajustada por tiempo de exposición y razón de tasas de incidencia (RTI) entre grupos de tratamiento; 2) seguridad del tratamiento definida como tipo, gravedad y tasas de acontecimientos graves y no graves desde el inicio del estudio por grupo de pacientes, y 3) costes de rituximab por paciente-mes asociados a cada grupo de tratamiento estimados mediante minimización de costes desde la perspectiva del proveedor de salud.
Variables de seguridadEn todos los pacientes se recogió de manera prospectiva en cada visita la presencia o no efectos adversos graves y no graves, así como la descripción de los mismos. El perfil de seguridad se evaluó primero calculando las tasas de incidencia de efectos adversos totales y graves. Esto se hizo dividiendo el número total de efectos adversos entre el tiempo de seguimiento de todos los pacientes en años (número de eventos/pacientes-año). Posteriormente, fueron calculadas de la misma manera las tasas de incidencia en cada uno de los grupos y se compararon mediante RTI. Fue realizada la misma operación pero teniendo en cuenta solamente los efectos adversos graves.
Cálculos de costesPara el cálculo de los costes asociados a rituximab en cada grupo se tuvo en cuenta el precio de adquisición del medicamento, correspondiente al último concurso de la plataforma provincial de compras. No se tuvieron en cuenta los costes derivados de su aplicación en el hospital de día ni de los sistemas de infusión, personal, etc. De esta forma se obtuvo un precio medio de rituximab de 1.199,61 € por ampolla de 500mg para perfusión a lo largo de los años que abarcó el estudio.
Para analizar los costes de manera global, primero se calculó el coste total real del tratamiento mediante la suma de los costes parciales en cada uno de los grupos a lo largo de todo el estudio. Posteriormente este resultado se ajustó por el tiempo de seguimiento correspondiente de cada paciente y obteniendo el coste en euros por paciente-mes. Se ordenaron estos resultados en cada grupo y se obtuvieron media ± desviación estándar y mediana en cada uno de ellos y se compararon.
Restantes variablesFechas: fecha de diagnóstico de la enfermedad, fecha de protocolo (fecha en la que se recogieron los datos de las historias de los pacientes). Fecha del primer ciclo de rituximab: fecha de la primera infusión del primer curso. Fecha del último curso de rituximab: fecha de la primera infusión del último curso. Fecha del evento: fecha de suspensión del rituximab o fecha de la última cita si continuaba activo. Fecha de suspensión de rituximab: Fecha en la que se planteó la necesidad de otro tratamiento por: a) comienzo de actividad (ineficacia); b) aparición de efecto adverso, y c) decisión del médico o paciente.
Cursos y dosis: curso de 1.000mg (2 infusiones de 1.000mg separadas entre sí por 2 semanas) y curso de 500mg (2 infusiones de 500mg separadas entre sí por 2 semanas). Dosis de rituximab en último curso: gramos de rituximab que se da en el último curso.
Laboratorio: factor reumatoide: medido en U/ml, se consideraron títulos elevados valores mayores del punto de corte superior de nuestro laboratorio (> 20 U/ml). Anticuerpo antipéptido cíclico citrulinado: medido en U/ml, se consideraron títulos positivos valores mayores de 10 U/ml.
Costes: precio ampolla: coste medio por ampolla de 500mg en nuestro hospital 1.199,61 €. Coste mensual esperado: coste mensual en euros (€) de tratamiento con rituximab si al año se hubieran administrado 2 cursos semestrales consistentes cada uno en 2 infusiones de 1.000mg separadas por 15 días (799,74€). Coste total esperado: resultado que proviene de haber multiplicado el coste mensual esperado por el total de paciente-mes. Coste total real: coste final en euros de rituximab administrado a los pacientes incluidos en el estudio. Efectos adversos graves: aquel que produce/genera alguno/s de los siguientes: muerte, riesgo para la vida, anomalía congénita o defecto al nacer, incapacidad persistente significativa, requiere o prolonga hospitalización.
Protocolo de tratamiento y gruposLos pacientes con AR en tratamiento con terapia biológica en nuestro hospital son evaluados en consulta específica de hospital de día. En dicha consulta se recogen sistemáticamente y de manera prospectiva datos sobre efectividad y seguridad siguiendo un formulario prediseñado. Las dosis de fármaco eran decididas por su médico según el contexto clínico, eligiendo en cada caso quién se trataba con dosis completa o reducida.
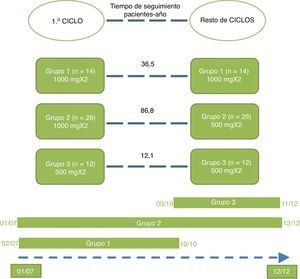
Los ciclos de repetición se administraron a demanda tras 6 meses desde la fecha del primer ciclo. Los pacientes fueron distribuidos en 3 grupos de tratamiento en función de las dosis de rituximab que habían recibido. Grupo 1 (dosis estándar): primer curso de tratamiento y sucesivos consistentes en 2 infusiones de 1.000mg separadas entre sí por 2 semanas. Grupo 2 (dosis de inducción estándar y sucesivas reducidas): primer curso consistente en 2 infusiones de 1.000mg separadas entre sí por 2 semanas seguido por cursos sucesivos consistentes en 2 infusiones de 500mg separadas por 2 semanas. Y grupo 3 (dosis completamente reducidas): primer curso y sucesivos consistentes en 2 infusiones de 500mg separadas entre sí por 2 semanas.
Análisis estadísticoSe realizó un análisis descriptivo de la muestra y un análisis inferencial entre los diferentes grupos tratamientos con rituximab usando ANOVA/Kruskal-Wallis para variables cuantitativas y chi al cuadrado para las variables cualitativas. El tiempo de supervivencia de rituximab se analizó mediantes curvas de Kaplan-Meier y la comparación entre grupos mediante el test de Log Rank. El número de retratamientos de rituximab ajustado por tiempo de exposición se evaluó usando tasas de incidencia (TI) y se comparó mediante RTI. El análisis multivariante se efectuó mediante una regresión de Cox.
ResultadosEntre julio del 2006 y diciembre del 2012 (ambos inclusive), 57 pacientes con AR fueron tratados al menos con un curso de rituximab. Cinco pacientes fueron excluidos debido a un seguimiento menor de 3 meses desde el primer curso de rituximab en el momento del cierre de este estudio. El análisis definitivo fue realizado con 52 pacientes con un seguimiento total de 135,34 pacientes-año.
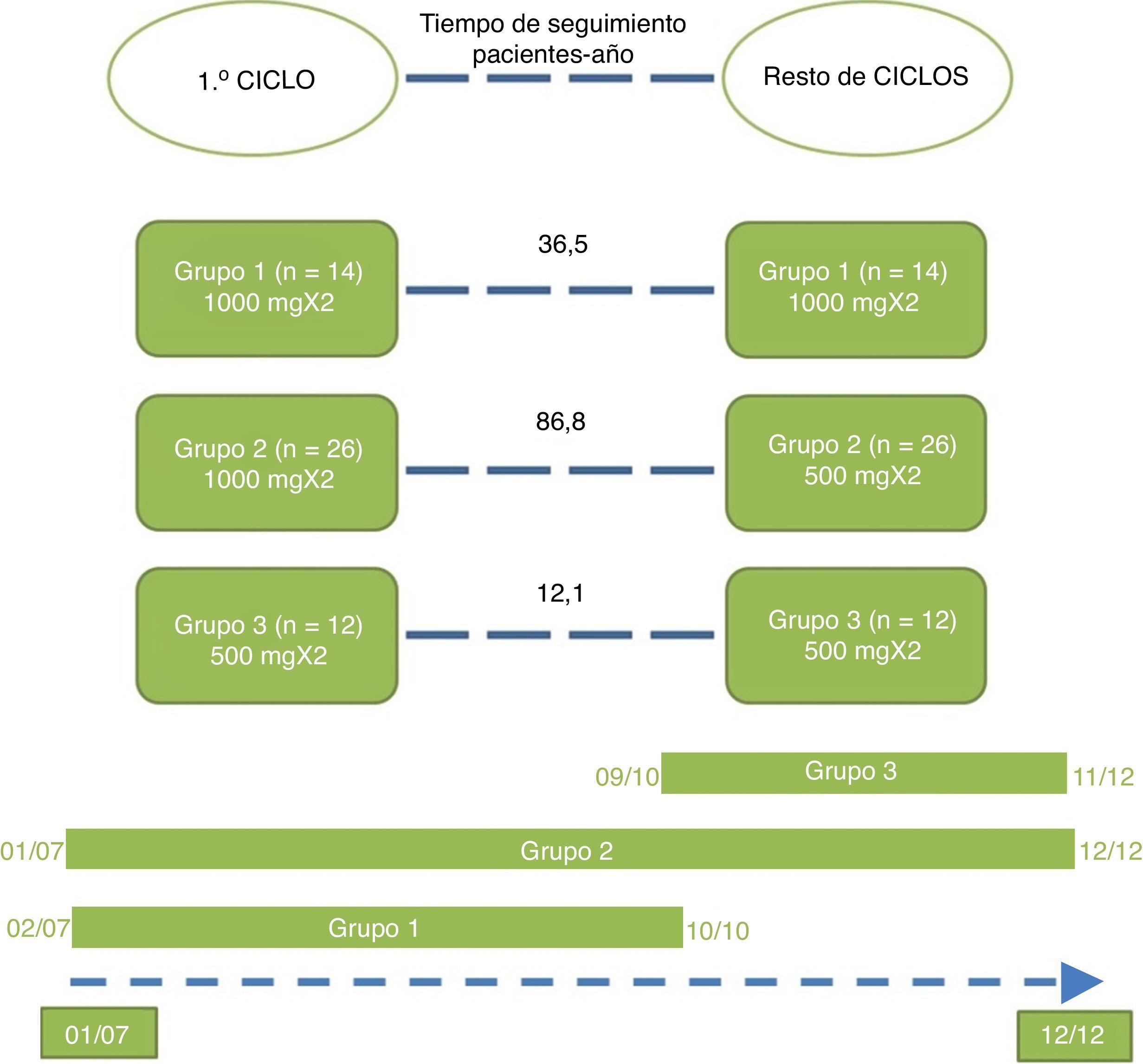
Los pacientes se distribuyeron en 3 grupos según las dosis que recibieron en el primer curso de tratamiento y sucesivos (fig. 1). El grupo 2 obtuvo un mayor número de pacientes y un mayor tiempo de retención de rituximab.
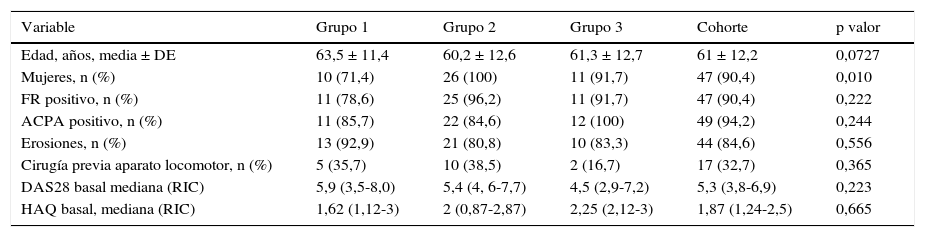
Las características clínicas basales de los pacientes distribuidas por grupos se presentan en la tabla 1. La mayoría de los pacientes eran mujeres con una media de edad de 61 años, seropositivas y con enfermedad erosiva. La proporción de mujeres en el grupo 1 fue inferior a la del resto. No existieron diferencias significativas en cuanto a mediana de DAS28 basal entre los tres grupos. La mediana de DAS28 a los 3 meses (calculada con los datos disponibles) desde la primera infusión se redujo en todos los grupos (grupo 1=3,4; grupo 2=3,2; grupo 3= 3,94) sin diferencias significativas entre ellos (p=0,16).
Características clínico-basales por grupo de tratamiento
| Variable | Grupo 1 | Grupo 2 | Grupo 3 | Cohorte | p valor |
|---|---|---|---|---|---|
| Edad, años, media ± DE | 63,5 ± 11,4 | 60,2 ± 12,6 | 61,3 ± 12,7 | 61 ± 12,2 | 0,0727 |
| Mujeres, n (%) | 10 (71,4) | 26 (100) | 11 (91,7) | 47 (90,4) | 0,010 |
| FR positivo, n (%) | 11 (78,6) | 25 (96,2) | 11 (91,7) | 47 (90,4) | 0,222 |
| ACPA positivo, n (%) | 11 (85,7) | 22 (84,6) | 12 (100) | 49 (94,2) | 0,244 |
| Erosiones, n (%) | 13 (92,9) | 21 (80,8) | 10 (83,3) | 44 (84,6) | 0,556 |
| Cirugía previa aparato locomotor, n (%) | 5 (35,7) | 10 (38,5) | 2 (16,7) | 17 (32,7) | 0,365 |
| DAS28 basal mediana (RIC) | 5,9 (3,5-8,0) | 5,4 (4, 6-7,7) | 4,5 (2,9-7,2) | 5,3 (3,8-6,9) | 0,223 |
| HAQ basal, mediana (RIC) | 1,62 (1,12-3) | 2 (0,87-2,87) | 2,25 (2,12-3) | 1,87 (1,24-2,5) | 0,665 |
ACPA: anticuerpo antipéptidos cíclicos citrulinados; DE: desviación estándar; FR: factor reumatoide; RIC: rango intercuartílico.
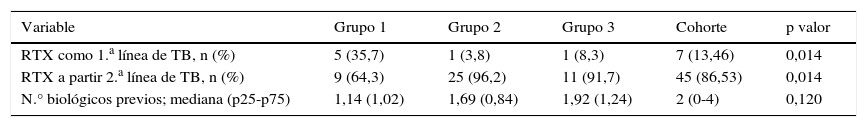
La mayoría de pacientes iniciaron rituximab tras haber sido tratados al menos con un anti-TNF (tabla 2). El tratamiento concomitante que con mayor frecuencia se administró junto con rituximab durante el primer curso fue metotrexato y corticoides.
Orden de uso de RTX y biológicos previos por grupo de tratamiento
| Variable | Grupo 1 | Grupo 2 | Grupo 3 | Cohorte | p valor |
|---|---|---|---|---|---|
| RTX como 1.a línea de TB, n (%) | 5 (35,7) | 1 (3,8) | 1 (8,3) | 7 (13,46) | 0,014 |
| RTX a partir 2.a línea de TB, n (%) | 9 (64,3) | 25 (96,2) | 11 (91,7) | 45 (86,53) | 0,014 |
| N.° biológicos previos; mediana (p25-p75) | 1,14 (1,02) | 1,69 (0,84) | 1,92 (1,24) | 2 (0-4) | 0,120 |
RTX: rituximab; TB: terapia biológica.
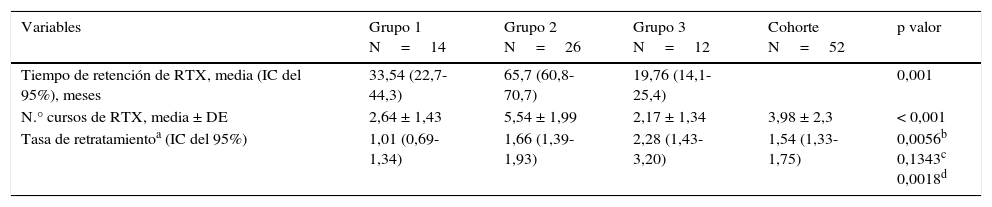
Los pacientes tratados con rituximab fueron seguidos una media ± DE de 31,2 ± 18 meses y recibieron 1,54 cursos/paciente-año (IC del 95%, 1,33-1,75). Los pacientes tratados con dosis reducidas (grupos 2 y 3) recibieron una mayor tasa de retratamientos de rituximab en comparación con el grupo 1 (dosis estándar), siendo estas diferencias significativas mediante RTI (tabla 3). No hubo diferencias significativas entre los grupos 2 y 3. El análisis multivariante no identificó ninguna variable basal que influyera en el tiempo de retención del tratamiento con rituximab.
Tiempo de retención y tasas de retratamiento de Rituximab por grupo de tratamiento
| Variables | Grupo 1 N=14 | Grupo 2 N=26 | Grupo 3 N=12 | Cohorte N=52 | p valor |
|---|---|---|---|---|---|
| Tiempo de retención de RTX, media (IC del 95%), meses | 33,54 (22,7-44,3) | 65,7 (60,8-70,7) | 19,76 (14,1-25,4) | 0,001 | |
| N.° cursos de RTX, media ± DE | 2,64 ± 1,43 | 5,54 ± 1,99 | 2,17 ± 1,34 | 3,98 ± 2,3 | < 0,001 |
| Tasa de retratamientoa (IC del 95%) | 1,01 (0,69-1,34) | 1,66 (1,39-1,93) | 2,28 (1,43-3,20) | 1,54 (1,33-1,75) | 0,0056b 0,1343c 0,0018d |
RTX: rituximab.
El tiempo de retención de rituximab fue más del doble en el grupo 2 que en el grupo 1 y hasta 7 veces mayor que en el grupo 3 (tabla 3).
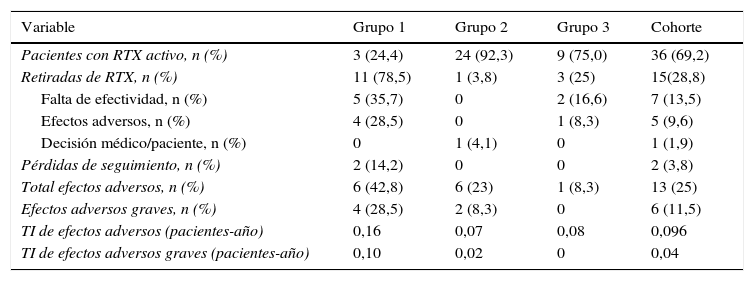
Motivos de interrupción y efectos adversosEl tratamiento fue suspendido en un total de 15 pacientes (28,8%), siendo la causa más frecuente la falta de efectividad, seguida por efectos adversos (tabla 4). El grupo 2 fue el que más pacientes tuvo en activo al final del seguimiento, seguido por el grupo 3 (tabla 4).
Causas de suspensión y efectos adversos de rituximab por grupos de tratamiento
| Variable | Grupo 1 | Grupo 2 | Grupo 3 | Cohorte |
|---|---|---|---|---|
| Pacientes con RTX activo, n (%) | 3 (24,4) | 24 (92,3) | 9 (75,0) | 36 (69,2) |
| Retiradas de RTX, n (%) | 11 (78,5) | 1 (3,8) | 3 (25) | 15(28,8) |
| Falta de efectividad, n (%) | 5 (35,7) | 0 | 2 (16,6) | 7 (13,5) |
| Efectos adversos, n (%) | 4 (28,5) | 0 | 1 (8,3) | 5 (9,6) |
| Decisión médico/paciente, n (%) | 0 | 1 (4,1) | 0 | 1 (1,9) |
| Pérdidas de seguimiento, n (%) | 2 (14,2) | 0 | 0 | 2 (3,8) |
| Total efectos adversos, n (%) | 6 (42,8) | 6 (23) | 1 (8,3) | 13 (25) |
| Efectos adversos graves, n (%) | 4 (28,5) | 2 (8,3) | 0 | 6 (11,5) |
| TI de efectos adversos (pacientes-año) | 0,16 | 0,07 | 0,08 | 0,096 |
| TI de efectos adversos graves (pacientes-año) | 0,10 | 0,02 | 0 | 0,04 |
EA: efectos adversos; RTX: rituximab; TI: tasas de incidencia.
El grupo con mayor número de retiradas fue el grupo 1, donde la falta de efectividad fue el principal motivo de suspensión seguido de los efectos adversos. A pesar de que el grupo 2 fue el de mayor número de pacientes y mayor tiempo de exposición, fue el que se asoció a un menor número de retiradas. El grupo 3, aunque en menor medida que el grupo 1, también tuvo más abandonos asociados a falta de efectividad o a efectos adversos.
La tasa de efectos adversos totales en toda la muestra fue de 0,096 efectos adversos/pacientes-año mientras que la de efectos graves fue de 0,04 efectos adversos/pacientes-año. En cuanto a diferencias entre grupos, el que mayor tasa total de efectos adversos presentó fue el grupo 1 y el que menos fue el grupo 2. En efectos adversos graves hubo también diferencias en los 3 grupos siendo de nuevo el grupo 1 el que presentó la mayor tasa y el 2, la menor (tabla 4).
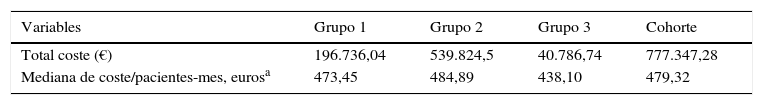
Costes de rituximabEl coste total real del tratamiento en todos los pacientes (n=52) fue de 777.347,28 € (tabla 5), mientras que el coste total esperado (se hubieran tratado todos los pacientes de forma sistemática cada 6 meses) habría sido de 1.298.841,74 €. Esto supuso un ahorro teórico para el centro de 521.494,46 € (10.028,74 €/pacientes-año).
En cuanto a los resultados de coste por paciente al mes en cada uno de los grupos, en el grupo 2 la mediana de coste (484,89 €/pacientes-mes) fue solo 11,44 € superior a la del grupo 1 (473,45 €/pacientes-mes) y 46,79 € a la del grupo 3 (438,1 €/pacientes-mes). Es decir, que el ahorro de grupo 3 (el más barato) respecto al grupo 2 (el más caro) llegó a 561,48 €/año, mientras que el del grupo 1 representó solo un ahorro de 137,28 €/año a pesar de ser el grupo con dosis plenas según ficha técnica.
Teniendo en cuenta la relación coste-efectividad de rituximab en función de las dosis recibidas, según nuestros resultados, el grupo 2 fue el más eficiente ya que se asoció a una mayor retención del tratamiento y una menor tasa de efectos adversos graves que el grupo 1, con solo un ligero incremento de la tasa de retratamientos y del coste.
DiscusiónEl impacto económico de la AR se debe en gran parte al coste del tratamiento. La terapia biológica supone una gran parte de este gasto18. Por eso pensamos que la elección de una molécula no solo debería depender de su eficacia, sino también de su eficiencia. Otro aspecto no menos importante es el perfil de seguridad del fármaco.
Nosotros hemos realizado un estudio observacional retrospectivo para evaluar la eficiencia de dosis reducidas de rituximab para el tratamiento de la AR basado en nuestra práctica clínica.
Decidimos este esquema de retratamiento porque muchos pacientes en la práctica clínica se mantienen estables durante periodos mayores de 6 meses19. Este enfoque además permite reducir gastos y reducir el número de cursos acumulados a lo largo de su vida. Actualmente, no disponemos de datos concluyentes sobre la seguridad a largo plazo de los cursos repetidos y no se han evidenciado diferencias en cuanto a la seguridad entre el esquema de tratamiento fijo y a demanda20.
Existen numerosos factores que influyen en el tiempo de retención de un fármaco, como la efectividad, la toxicidad del fármaco, la disponibilidad de otras alternativas de tratamiento, la gravedad de la enfermedad y la adherencia al tratamiento21. Sin embargo, debido a que hoy existen diversas oportunidades de tratamiento biológico en la AR, un mayor tiempo de retención del tratamiento suele traducir una mayor efectividad y seguridad del fármaco.
En nuestro estudio no hubo diferencias en las características clínicas basales de los diferentes grupos de tratamiento excepto el sexo. En todos los grupos de tratamiento rituximab fue usado principalmente como segunda línea de terapia biológica pero en el grupo 1 había un porcentaje elevado de pacientes que lo recibieron como primera línea. Debido a que la efectividad suele ser mejor en una primera línea de tratamiento y en varones, estas diferencias se deben tener en cuenta al interpretar los resultados. No hubo diferencias en cuanto tratamiento concomitante respecto al curso de inicio y al curso de repetición, aunque sí hubo un 6% de pacientes que suspendieron los corticoides.
Los resultados de nuestro estudio revelan que comparando los diferentes grupos de tratamiento mediante razón tasas de incidencia, los pacientes que reciben cursos repetidos a dosis completas (grupo 1) presentaron una menor tasa de retratamientos respecto a los que reciben dosis reducida en los sucesivos cursos (grupos 2 y 3). Este resultado podría explicarse por el hecho de que permanecieran más tiempo en remisión o baja actividad debido a que recibieron las dosis completas de rituximab. Sin embargo, no debemos olvidar que en el grupo 1 había una mayor proporción de varones y de tratamientos con rituximab en primera línea de biológicos, aunque esto, como hemos visto, no se tradujo en un mayor tiempo de retención. De hecho, el grupo que recibió el curso inicial a dosis completas seguido de cursos a dosis reducida (grupo 2) fue el que presentó un mayor tiempo de retención del tratamiento con rituximab. Es posible que estos resultados pudieran indicar que los cursos de retratamiento a dosis reducidas son tan buenos como los cursos a dosis completas siempre que uno trabaje por objetivos (p. ej., inducir y/o mantener remisión o actividad baja de la enfermedad) además de que podría esperarse una menor tasa de efectos adversos.
Por su parte, el tercer grupo fue el que obtuvo mayor número de cursos corregido por seguimiento y peor retención de tratamiento con rituximab. Por tanto, dar dosis reducidas de 500mg desde un inicio podría ser menos efectivo que comenzar con una dosis completa. Esta discrepancia entre el grupo 3 y el grupo 2 en principio solo se debería al curso inicial, por lo que podemos hipotetizar que para alcanzar una buena efectividad el primer curso deba ser siempre de 1.000mg. Esto último puede ser objeto de estudios futuros.
Vale la pena reconocer que un mayor número de cursos puede suponer un mayor riesgo de reacciones de infusión22, así como de otras reacciones adversas relacionadas con inmunosupresión. Esto no ha ocurrido en nuestro estudio, ya que el grupo 1, a pesar de ser el que menor número de ciclos ajustado por tiempo ha recibido, es el que mayor número de efectos adversos tanto totales como graves ha sufrido. A pesar de esto último podríamos con estos datos pensar que el número de efectos adversos no dependa tanto del número de ciclos, sino de la dosis utilizada en cada uno de ellos. En nuestro estudio se obtuvieron menos número de efectos adversos totales en comparación con otros estudios23. Esto puede ser debido a las diferencias entre ambos estudios en cuanto a metodología y número de pacientes.
Factores que influyen de manera clara en el coste de rituximab son la dosis y el número de cursos que se necesitan para alcanzar y mantener la remisión completa o un nivel bajo de actividad de la enfermedad. A pesar de haber diferencias en las dosis y en el número ciclos entre los 3 grupos no se observan grandes diferencias en el coste, por lo que no debería suponer un factor de peso al seleccionar un determinado régimen de tratamiento.
Este estudio presenta limitaciones debido a su diseño (cohorte retrospectiva), así como los debidos a las diferencias entre los grupos en cuanto al tiempo de seguimiento y a la proporción de varones y de pacientes con rituximab como primera línea de tratamiento.
Teniendo en cuenta las limitaciones mencionadas, podríamos concluir que, a pesar de que los pacientes tratados desde el inicio con ciclos a dosis completas necesitaron menos retratamientos/pacientes-año, el administrar en el primer ciclo dosis completas y en el resto dosis reducidas parece la opción más efectiva y ligeramente más cara. Las reducciones de dosis no producen un gran ahorro respecto a las dosis completas en comparación con el ahorro producido por la administración «a demanda». La tasa de efectos adversos podría ser mayor en los pacientes tratados con dosis completas de rituximab en comparación con los tratados con dosis reducidas, aunque estas diferencias podrían estar sesgadas, en parte, por la mayor proporción de pacientes tratados en primera línea de biológicos del grupo 1. La tasa de incidencia de infecciones graves es similar a la esperada con un tratamiento biológico en primera opción.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.