Se presenta el caso de un varón caucásico de 35 años con antecedente de lumbalgia mecánica de un año de evolución que mejoraba con antiinflamatorios no esteroideos. Acudió al servicio de urgencias por tumefacción en región lumbar izquierda que había aparecido hacía dos meses y aumento del dolor lumbar. Quince días antes había presentado fiebre alta y rinorrea, siendo etiquetado como infección de vías respiratorias y tratado con azitromicina con resolución de dicho proceso.
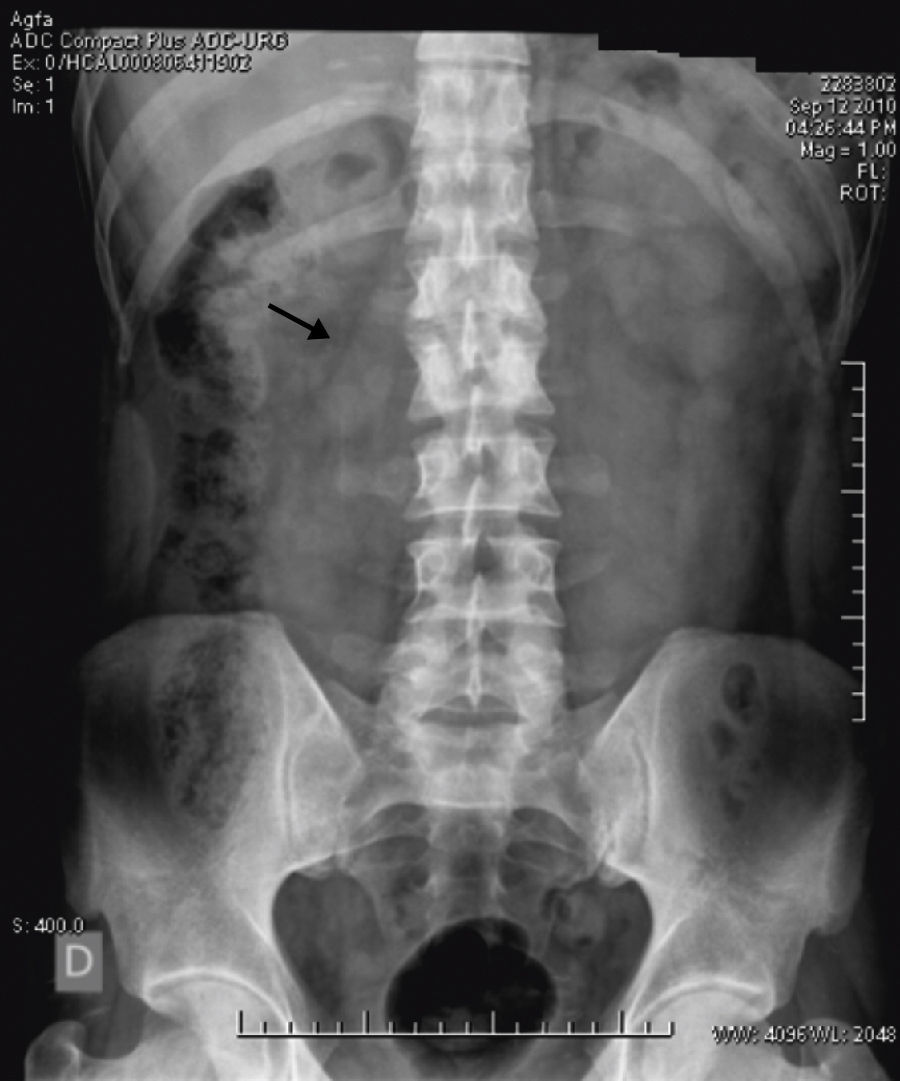
En urgencias, se practicó analítica con hemograma, coagulación, glucosa, urea, creatinina, iones, perfil hepático, lípídico y renal dentro de parámetros normales. Asimismo no se encontraron elevaciones de reactantes de fase aguda y con parámetros nutricionales dentro de límites normales. La radiografía de abdomen demostró borramiento de la línea del psoas izquierdo (fig. 1).
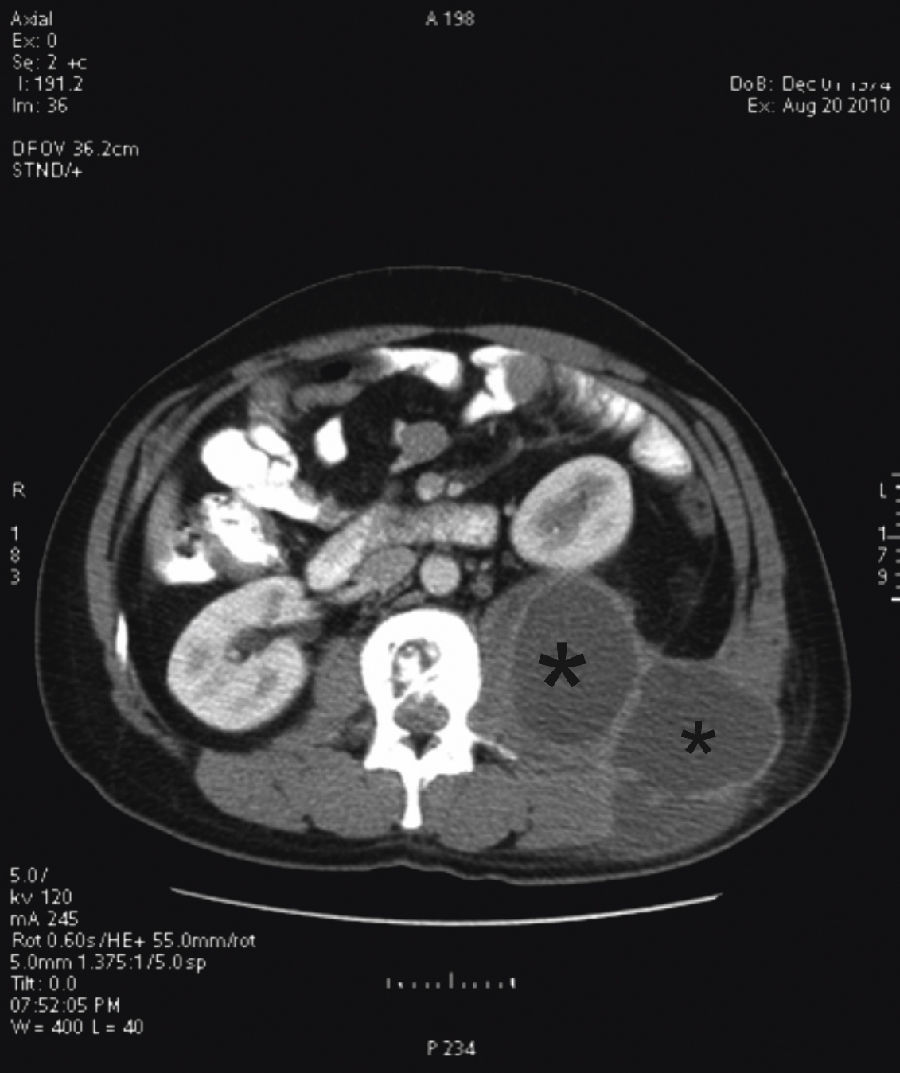
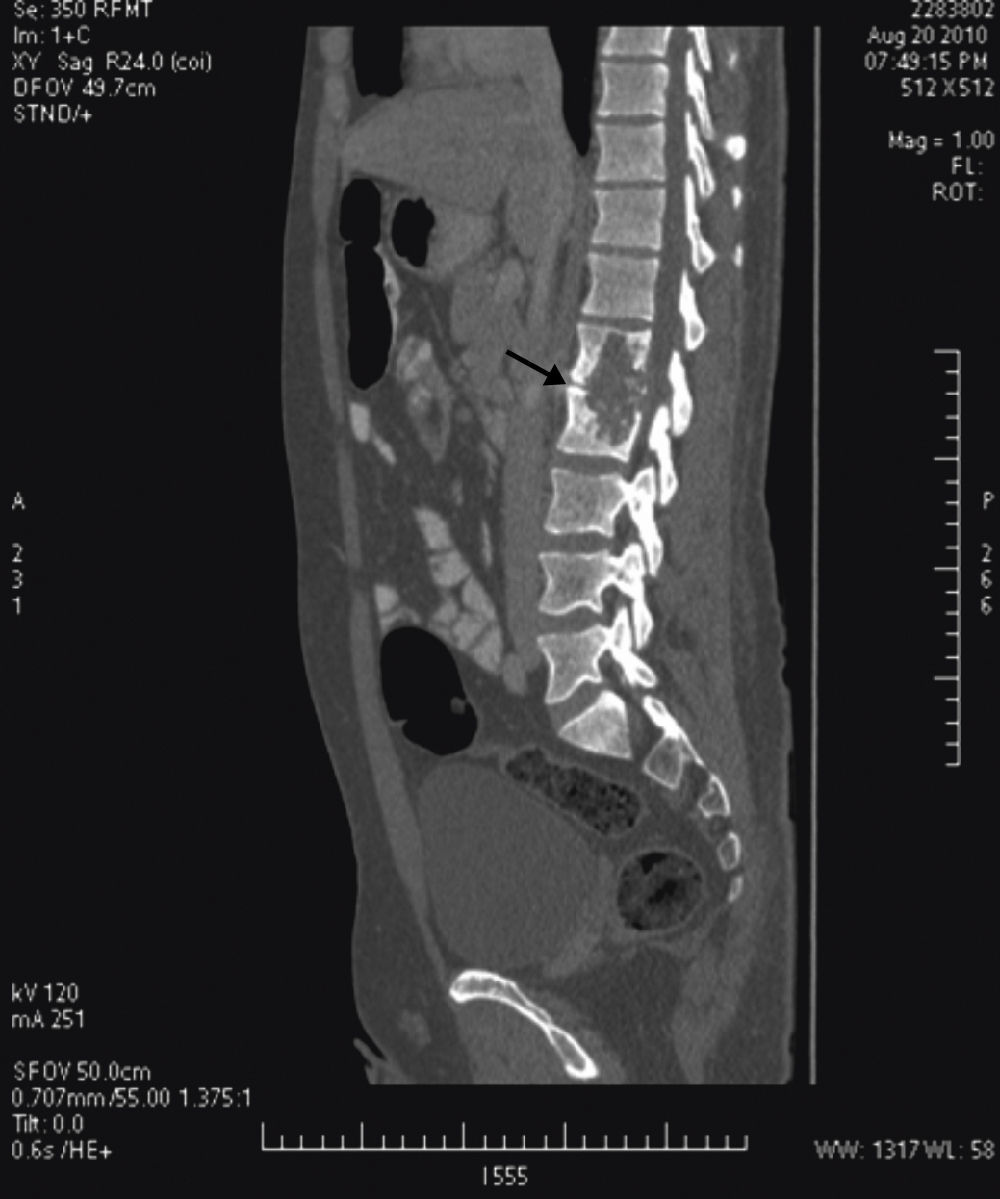
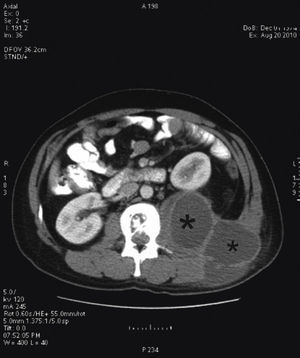
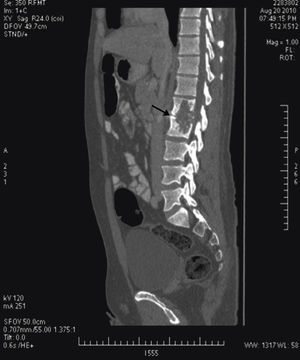
Tras el ingreso se solicitó un estudio con TC, diagnosticándose lesión lítica de borde escleroso en cuerpos vertebrales L1 y L2, centrada en el disco, compatible con espondilodiscitis. Se acompañaba de un gran absceso en el psoas y musculatura lumbar izquierda, que desplazaba hacia delante el riñón izquierdo y se extendía a tejido subcutáneo (figs. 2 y 3). La punción guiada por TC permitió retirar 440 cc de líquido purulento y aspecto caseoso. La baciloscopia de este encontró positividad con 10 bacilos/campo y el cultivo demostró crecimiento de Mycobacterium tuberculosis complex.
El paciente se trató con drenaje del absceso y cuatro fármacos antituberculosos (rifampicina, isoniacida, pirazinamida y etambutol) durante 2 meses y posteriormente se mantuvo tratamiento con tres (rifampicina, isoniacida y pirazinamida) durante otros 10 meses hasta la resolución del problema, presentando en el estudio de imagen de control con radiografía de abdomen y tomografía de columna la resolución completa del absceso. Actualmente, se encuentra sin secuelas 6 meses después de completar el tratamiento.
DiscusiónLa tuberculosis osteoarticular es la tercera variedad de enfermedad tuberculosa extrapulmonar, suponiendo entre el 1-5% del total, y con una mayor preferencia por la afectación axial de hasta el 71%1,2, produciendo el cuadro conocido como espondilodiscitis tuberculosa por Mycobacterium tuberculosis. El retraso en el diagnóstico por la inespecífica clínica que presenta, puede prolongarse varios meses3, además de que es capaz de simular otras patologías (brucelósica, neoplásica…), si bien la presencia de dolor lumbar refractario con fiebre escasa, reactantes de fase aguda normales y una VSG elevada sugerirían más probablemente la etiología tuberculosa a falta de datos microbiológicos4. El estudio de imagen con radiología simple tarda más de 8 semanas en demostrar afectación ósea5, siendo mucho más relevantes la tomografía o la resonancia en el diagnóstico. En su progresión puede determinar abscesos fríos (12%), fístulas (9,4%) y afectar estructuras próximas, como el psoas o tejidos neurológicos (compresión medular en el 9,4% de casos)2, produciendo lo que se denomina mal o absceso de Pott6, dificultando el tratamiento. El abordaje quirúrgico es preciso en un tercio de los pacientes2, si bien en esta ocasión se resolvió con tratamiento médico.
El interés de este caso recae en la presentación inespecífica y larvada del cuadro clínico a pesar de la afectación tan notable que se aprecia en las imágenes de la TC. Además, demuestra la utilidad de tal estudio en el diagnóstico para un tratamiento oportuno, para demostrar una afectación tan notable como la de la imagen.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.