El fenómeno de Raynaud está causado por vasoespasmo de las pequeñas arterias y arteriolas de los dedos. Se desencadena por diversos estímulos, entre ellos la exposición al frío o un evento estresante. Puede ser simétrico o envolver una sola extremidad. La aparición de esta entidad en niños es muy infrecuente.
Presentamos el caso de un varón de 4 años que consulta en su centro de salud por episodios de frialdad, palidez y dolor en ambos pies.
Raynaud's Phenomenon is caused by spasm of the small arteries and arterioles of the fingers. It is triggered by various stimuli including exposure to cold or a stressful event. It may be symmetrical or wrap one end. The appearance of this entity in children is rare.
We report the case of a 4 year old male consultation health center by episodes of coldness, pallor and pain in both feet.
El fenómeno de Raynaud fue descrito por primera vez en un adulto en 1862. Se define clásicamente como una sucesión de cambios en la coloración de los dedos con 3 fases diferenciadas: primera fase de palidez (blanco), seguida por una fase de cianosis (azul) y, por último, hiperemia (rojo).
No todos los pacientes experimentan estas 3 fases, la mayoría de los casos se presentan con una única fase de cambio del tono de la piel de los dedos a un color típicamente azulado conocido como acrocianosis, lo que hace más difícil el diagnóstico. A diferencia del fenómeno de Raynaud, la acrocianosis es un hallazgo relativamente frecuente en lactantes y niños pequeños consistente en cambios de la coloración bilateral y simétrica de manos y pies; se trata de un proceso benigno y autolimitado que no requiere tratamiento. Raramente la acrocianosis en niños está causada por un fenómeno de Raynaud y cuando esto ocurre sí requiere atención médica inmediata para prevenir complicaciones.
Caso clínicoPresentamos el caso de un niño de 4 años y 10 meses que acude a su centro de salud por episodios de frialdad, palidez y dolor en ambos pies.
Antecedentes familiares: padre de 43 años intervenido de pólipo benigno en vejiga. Madre de 42 años, sana. Cuatro hermanos mayores sanos. Abuelos paternos diagnosticados de diabetes mellitus tipo 2. Antecedentes personales: embarazo controlado y normal. Parto vaginal eutócico con somatometría en percentil 75-90 al nacimiento. No tiene alergias conocidas. Ingresó a los 2 meses por otitis media aguda. Calendario vacunal actualizado según su comunidad autónoma.
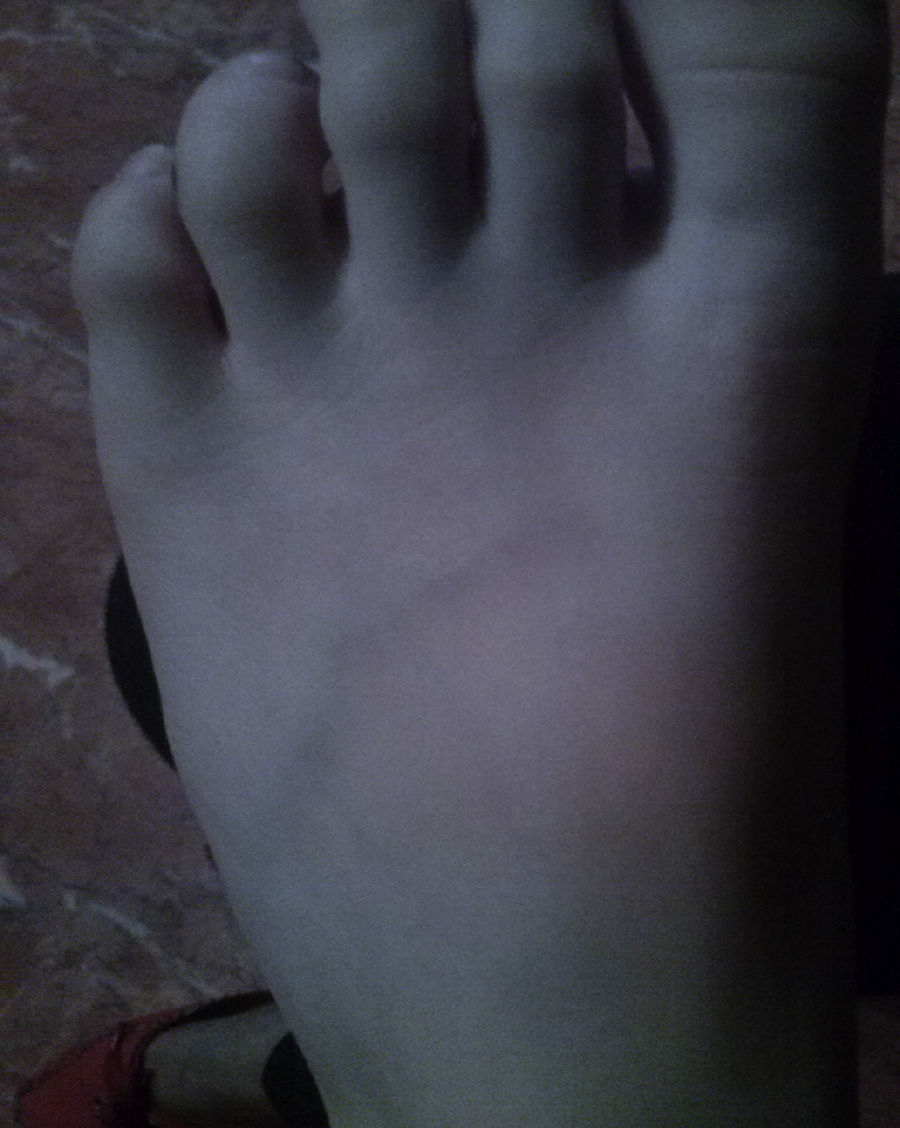
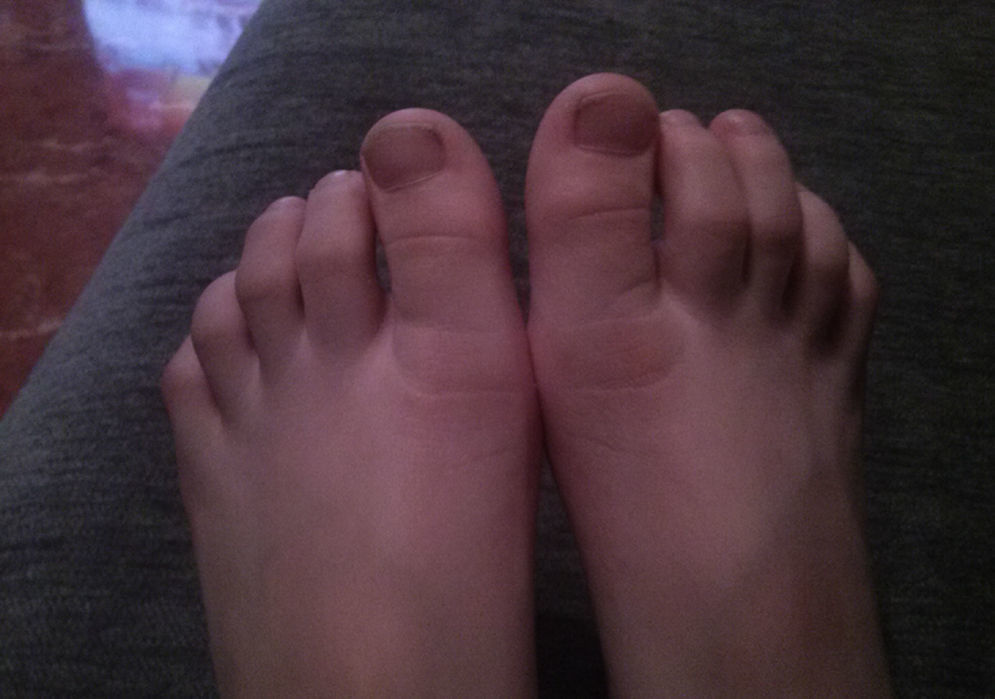
El paciente consulta en su centro de salud por presentar varios episodios de palidez y frialdad con posterior enrojecimiento en ambos pies, con extensión hasta el tobillo, acompañados de dolor intenso de unos 30 min de duración, no relacionados con cambios bruscos de temperatura, que ceden de forma progresiva con masaje y calor local (figs. 1 y 2).
En exploración física durante la consulta no se aprecian cambios de coloración y se palpan pulsos distales simétricos sin visualizar ninguna anomalía.
Ante esta clínica, sospechamos un fenómeno de Raynaud, por lo que remitimos al paciente a consulta de Reumatología Infantil, donde se realiza estudio con analítica sanguínea completa normal, incluyendo perfil hepático y lipídico y estudio microbiológico y de autoanticuerpos.
En consulta especializada de Cirugía Vascular realizan una ecografía con Doppler de flujo directo interdigital normal. Se realiza también una capilaroscopia cualitativa sin objetivarse dilatación, tortuosidades ni ramificaciones, y con funcionamiento capilar normal, así como capilaroscopia cuantitativa con cuantificación de capilares normal.
Ante la llegada de los estudios con resultado de normalidad en todos ellos, el paciente es dado de alta. En la actualidad, los episodios son más esporádicos y siguen cediendo con masaje y calor local, sin repercusión en la actividad diaria del niño.
DiscusiónEl caso descrito en este artículo se diagnosticó de fenómeno de Raynaud basándonos en su curso clínico, las pruebas complementarias y la exclusión de otras causas.
El fenómeno de Raynaud está causado por vasoespasmo de las pequeñas arterias y arteriolas de los dedos. Se desencadena por diversos estímulos, entre ellos la exposición al frío o un evento estresante. Puede ser simétrico o envolver una sola extremidad. Se atribuye principalmente a una hiperactividad de los nervios simpáticos con un disbalance entre las sustancias vasodilatadoras y vasoconstrictoras. Se ha visto en numerosos estudios que las terminaciones nerviosas cutáneas de los dedos de pacientes diagnosticados de fenómeno de Raynaud muestran una liberación insuficiente de un potente vasodilatador, el péptido relacionado con el gen de la calcitonina. Esta alteración primaria podría exagerarse al sumarse otros factores, como el frío o el estrés emocional, que desencadenarían una cascada de factores responsables de la vasoconstricción, tales como catecolaminas, endotelina-1 y 5-hidroxitriptamina. Estos mediadores podrían ser responsables últimos del daño endotelial que se ha visto en los casos más severos.
Se ha indicado, tras algunos estudios realizados, que niveles altos de homocisteína en sangre podrían tener asociación con el fenómeno de Raynaud debido a su actividad como factor arterioesclerótico al reducir la vasodilatación.
El fenómeno de Raynaud parece tener un fuerte componente familiar, lo que ha llevado a realizar estudios genéticos que aún no han concluido. Se clasifica en:
- –
Fenómeno de Raynaud secundario. Normalmente existe una enfermedad primaria bien definida, como enfermedades del tejido conectivo (lupus eritematoso sistémico, poliarteritis nudosa o esclerodermia), traumatismos repetidos (trabajos con instrumentos de vibración), fármacos (interferón alfa, bleomicina.), infecciones, enfermedades metabólicas (crioglobulinemia, ateroesclerosis), exposición a agentes químicos (tabaco, plásticos), CREST (Calcinosis, fenómeno de Raynaud, alteración de la motilidad Esofágica, eSclerodactilia y Telangiectasia)…
Tiene una elevada morbilidad incluso puede producir gangrena en los dedos. Requiere tratamiento crónico y las exploraciones complementarias suelen estar alteradas, incluyendo autoanticuerpos positivos y capilaroscopia, que muestra unos capilares gigantes con arquitectura irregular y en algunos casos un lecho avascular.
- –
Fenómeno de Raynaud primario (conocido anteriormente como enfermedad de Raynaud). Se presenta en ausencia de otras enfermedades y tiene un curso generalmente benigno. La capilaroscopia es normal y los ANA son negativos, lo que lo diferencia del secundario.
El fenómeno de Raynaud es extremadamente raro en niños; la primera descripción fue en 1967, casi 100 años después de la primera, en 1862. En general, según las series de casos publicados, las niñas tienen mayor predisposición para desarrollarlo y su aparición tiene lugar durante los cambios observados en la época de la menarquia debido a la influencia hormonal.
La mayor cohorte estudiada con 123 casos de niños con fenómeno de Raynaud en 2003 mostró la existencia de una elevada heterogeneidad en la edad, la forma de presentación y los síntomas, de tal manera que la exposición al frío fue el principal desencadenante en la mayoría de los casos (en torno al 70%) pero en un 10% de los casos no se descubrió ningún desencadenante1. El fenómeno de Raynaud primario tuvo una presentación bimodal afectando a niños pequeños y adolescentes, y un porcentaje no despreciable de casos fueron inicialmente diagnosticados de acrocianosis, la mayoría menores de 2 años. Las pistas que nos deben hacer sospechar un fenómeno de Raynaud y no una acrocianosis incluyen la presencia de hallazgos atípicos, como la duración mayor de 72 h y/o la cianosis unilateral2,3.
El tratamiento de esta patología es, en general, de soporte y se basa en su diagnóstico preciso. Las formas leves pueden controlarse con medidas higiénicas, tales como evitar la exposición al frío o situaciones de estrés, sin requerir tratamiento farmacológico. Los casos moderados-severos precisan terapia vasodilatadora, como los agentes bloqueadores de los canales de calcio por vía sistémica o tópica. En formas muy severas se están utilizando la infusión por vía intravenosa de prostaciclinas, antagonistas del receptor de endotelina-1, inhibidores de la fosfodiesterasa 5, agentes antiplaquetarios y terapia antitrombótica con resultados variables. La cirugía se reserva para aquellos casos extremos sin respuesta a los diferentes tratamientos farmacológicos y consiste en la simpatectomía de los dedos.
En los últimos años se está investigando en nuevos tratamientos, entre los que se incluyen bloqueadores selectivos de los receptores alfa-2c adrenérgicos, inhibidores de la proteincinasa y péptido relacionado con el gen de la calcitonina4,5.
En los casos de fenómeno de Raynaud secundario, el tratamiento específico de la enfermedad de base es crítico para el control de los episodios.
Nuestro caso parece tratarse de un fenómeno de Raynaud primario en su forma más leve, tal como muestran la clínica y los resultados de los estudios realizados. Como se ha comentado anteriormente, el tratamiento es de soporte y consiste en evitar el frío intenso y las situaciones de mayor estrés. Parece importante destacar estos casos dado que en niños es una patología rara y de difícil diagnóstico, ya que los episodios suelen ser limitados en el tiempo y la mayoría de las veces quedan sin valoración médica, por eso queremos reseñar la importancia de realizar fotografías por parte de los familiares durante el episodio y alentar a los profesionales para pensar en ello ante casos similares.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.