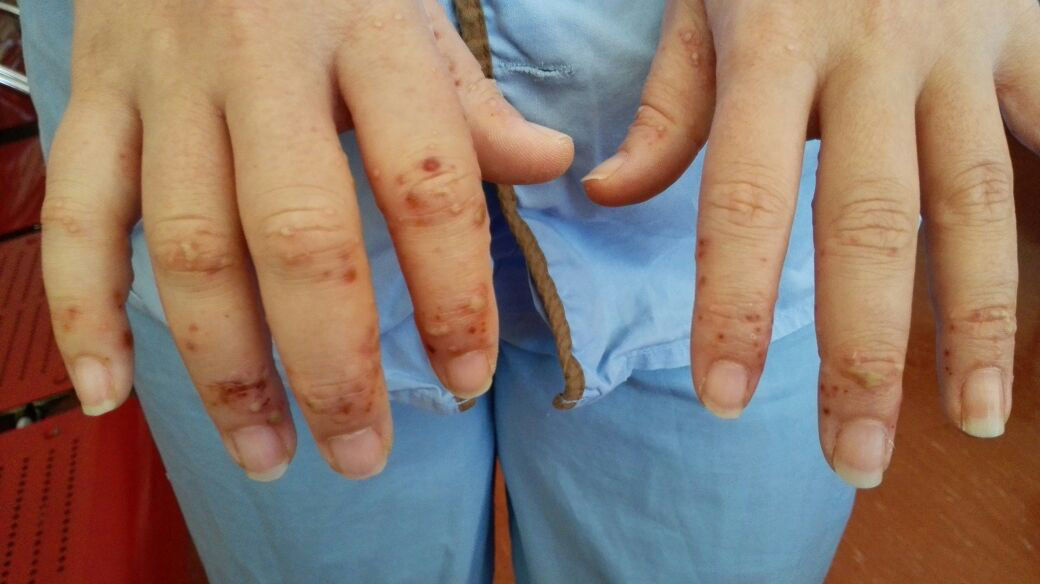
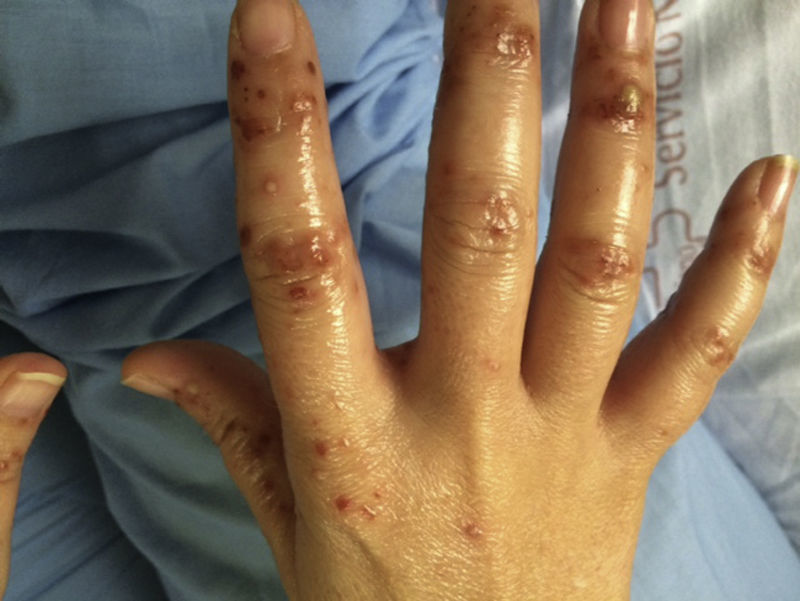
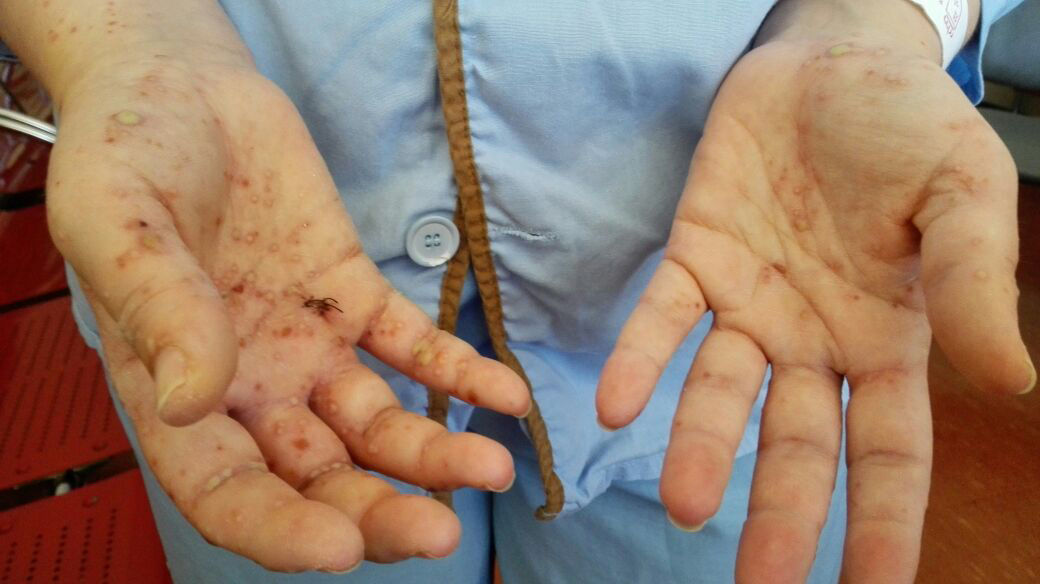
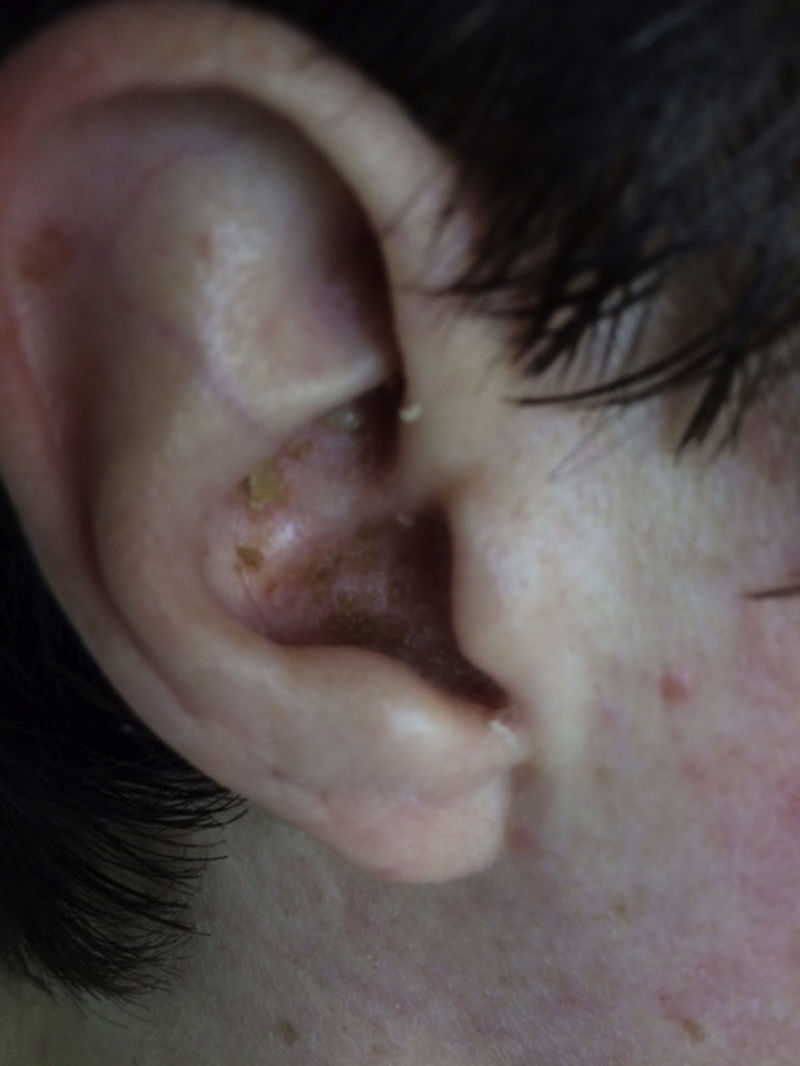
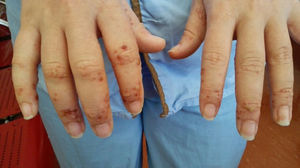
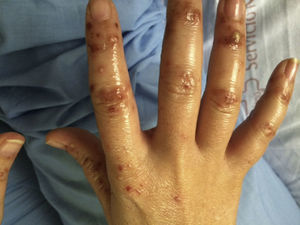
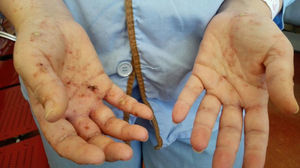
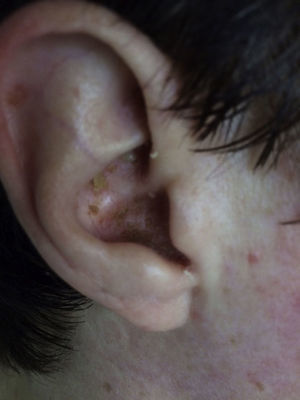
Mujer de 41 años, sin antecedentes de interés, que presenta fiebre, artralgias, tumefacción de cuello y lesiones vesículo-ampollosas en manos desde hace 3 semanas, acompañándose de dolor, y tumefacción paraesternal y hombro derechos los últimos días1. En exploración física destaca eritema y edema de cuello, artritis glenohumeral y esternoclavicular derechas, y lesiones vesículo-ampollosas difusas palmo-dorsales de manos (hasta 2mm) (figs. 1-3), pabellones auriculares (fig. 4), cervical y espalda (con acné). No adenopatías ni otros hallazgos.
Diagnóstico/evoluciónAnalítica: leucocitosis 13.400 (10.020N), plaquetas 68.000, PCR 14,7 (<0,5mg/dl), VSG 20mm/1.ah. ANA, anti-DNA, ANCA, ENA, ECA, FR, ACPA, inmunoglobulinas, complemento, TSH/T4L normal. Mantoux, serología (VHB/C, VIH, lúes) y cultivos negativos (hemocultivos, urocultivos, exudados faríngeo, uretral y pústulas)2–4.
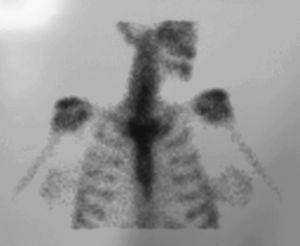
Ecografías cervical, abdominal, radiografías tórax y hombros sin hallazgos. Biopsia de lesiones cutáneas: compatible con pustulosis palmoplantar. Gammagrafía ósea: hipercaptación simétrica en «cabeza de toro» esternoclavicular, compatible con SAPHO (fig. 5). Se inicia tratamiento con antiinflamatorios no esteroideos, corticoides sistémicos (metilprednisolona 16mg/oral) y tópicos (betametasona-gentamicina pomada), con remisión de cuadro febril, articular, lesiones cutáneas (descamación; fig. 6), y normalización analítica (PCR, leucocitosis y trombocitopenia previas). Tras descenso de corticoterapia, se inicia tratamiento con metotrexato con escalada rápida de dosis, con buena evolución y tolerancia2,3,5,6.
El síndrome SAPHO (sinovitis, acné, pustulosis, hiperostosis, osteítis), es un infrecuente cuadro de etiología desconocida, que afecta a adultos jóvenes con similar distribución por sexos6,7. La mayoría de autores lo clasifican dentro de las espondiloartritis, pudiéndose tratar de una artropatía reactiva secundaria a una infección por un agente de baja virulencia2,4,7,8. En ocasiones su diagnóstico puede resultar difícil por solapamiento con otros cuadros de origen infeccioso que comienzan con fiebre y lesiones cutáneas8,9. La presencia de edema en cuello y tórax, acné y oligoartritis, con ausencia de aislamiento bacteriológico, nos hizo sospechar la etiología autoinmune10. La biopsia cutánea y los datos gammagráficos, confirmaron posteriormente nuestra presunción diagnóstica.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.