Conocer las fuentes de las que los pacientes españoles con enfermedades reumáticas tratados con fármacos biológicos subcutáneos obtienen información, cuáles consideran más relevantes y su satisfacción con la información recibida en el hospital.
MétodosReumatólogos de 50 hospitales entregaron una encuesta anónima, desarrollada ad hoc por 4 reumatólogos y 3 pacientes, a 20 pacientes consecutivos con artritis reumatoide, espondiloartritis axial o artritis psoriásica tratados con biológicos subcutáneos. La encuesta incluyó preguntas con respuestas cerradas sobre los aspectos mencionados previamente.
ResultadosRecibieron la encuesta 1.000 pacientes, 592 la devolvieron cumplimentada (tasa de respuesta: 59,2%). El reumatólogo fue mencionado como la fuente de información más importante (75%), seguido del médico de atención primaria, la enfermería y los recursos electrónicos. El 45,2% recibió información oral y por escrito sobre el biológico, el 46,1% solo oral, el 6% solo por escrito. Un 8,7% declaró no haber sido enseñado a inyectarse el biológico. El porcentaje de pacientes satisfechos con la información recibida fue elevado (87,2%), aunque la satisfacción fue menor en temas relacionados con la seguridad. Si la información provenía del reumatólogo, la satisfacción era mayor (89,6%) que cuando provenía de otras vías (59,6%; p<0,001). La satisfacción también era mayor si se dio oral y por escrito (92,8%) frente a solo oral (86,1%; p=0,013). Un 45,2% declaró haber buscado información en fuentes fuera del hospital.
ConclusionesEl reumatólogo es clave a la hora de transmitir información satisfactoria al paciente en tratamiento biológico. Debe además actuar de guía, ya que un elevado porcentaje busca información en fuentes distintas.
To investigate, in Spanish patients with rheumatic diseases treated with subcutaneous biological drugs, their sources of information, which sources they consider most relevant, and their satisfaction with the information received in the hospital.
MethodsRheumatologists from 50 hospitals handed out an anonymous survey to 20 consecutive patients with rheumatoid arthritis, axial spondyloarthritis or psoriatic arthritis treated with subcutaneous biologicals. The survey was developed ad hoc by 4 rheumatologists and 3 patients, and included questions with closed-ended responses on sources of information and satisfaction.
ResultsThe survey was handed-out to 1,000 patients, 592 of whom completed it (response rate: 59.2%). The rheumatologist was mentioned as the most important source of information (75%), followed by the primary care physician, nurses, and electronic resources; 45.2% received oral and written information about the biological, 46.1% oral only, and 6.0% written only; 8.7% stated that they had not been taught to inject the biological. The percentage of patients satisfied with the information received was high (87.2%), although the satisfaction was lower in relation to safety. If the information came from the rheumatologist, the satisfaction was higher (89.6%) than when coming from other sources (59.6%; P<.001). Satisfaction was also higher if the information was provided orally and written (92.8%) than if provided only orally (86.1%; P=.013); 45.2% reported having sought information from sources outside the hospital.
ConclusionsThe rheumatologist is key in transmitting satisfactory information on biological treatment to patients. He or she must also act as a guide, since a high percentage of patients seeks information in other different sources.
Los agentes biológicos han revolucionado sin duda el tratamiento de las enfermedades reumáticas inflamatorias. Ya sea directamente, o a través del mayor conocimiento de la enfermedad resultante de la ingente investigación que acompañó su llegada a la reumatología, se han logrado alcanzar objetivos sin precedentes en el control de la enfermedad. Nunca antes se había contado además con tantas alternativas terapéuticas eficaces. Este hecho, que de entrada es positivo, puede resultar, sin embargo, en situaciones de incertidumbre o indecisión ante pacientes concretos1.
Ante la existencia de alternativas, es inapelable que el paciente debe tener una voz y manifestar su opinión y mostrar sus preferencias, tanto para facilitar la decisión como para asegurar su adherencia al tratamiento prescrito2–8. No obstante, para poder hacerlo, el paciente necesita tener un criterio y esto a su vez requiere que se le informe adecuadamente tanto de la enfermedad como de su tratamiento9–11.
El barómetro de la plataforma EsCrónicos, llevado a cabo en el año 2014 sobre el acceso a una atención de calidad de los pacientes crónicos españoles, mostró que un 60% de los encuestados considera que uno de los elementos prioritarios a mejorar en el Sistema Nacional de Salud es la información recibida sobre la enfermedad y otros aspectos de la vida diaria12. En el campo de la reumatología, son varios los trabajos que han recogido el deseo de los pacientes de recibir más información acerca de su enfermedad y de que el facultativo tenga en cuenta sus preferencias a la hora de elegir el tratamiento de la misma13,14. No obstante, estos estudios a nivel de reumatología se han realizado solo en países del ámbito anglosajón y pueden no reflejar la situación en nuestro país. Además no aportan detalles sobre la información recibida sobre los fármacos biológicos y la realidad apunta a que los biológicos están presentes en los medios de comunicación y redes sociales con frecuencia, por lo que la información que reciban pueda llegar por vías distintas a las esperadas y provocar efectos no deseados15.
Es por ello que nos planteamos estudiar, en pacientes españoles con enfermedades inflamatorias en tratamiento con biológicos, cuál es su percepción sobre la información recibida sobre el tratamiento biológico que están utilizando, sus fuentes de información y su satisfacción con la información recibida en el hospital.
MétodosRHEU-LIFE fue una encuesta realizada entre septiembre y octubre de 2015 a pacientes con enfermedades reumáticas inflamatorias tratados con fármacos biológicos de administración subcutánea (sc). La restricción a fármacos biológicos sc se debe a la evidencia de mayor problema de adherencia de estos frente a los intravenosos16–18 o de problemas de administración relacionados con la información recibida (dado que la información sobre la forma de administración en el caso de los fármacos intravenosos la recibe la enfermera, que es quien la realiza). Los pacientes fueron invitados a participar por reumatólogos de 50 hospitales españoles. Se seleccionaron pacientes adultos con un diagnóstico de una de 3 enfermedades diana: artritis reumatoide, espondiloartritis axial y artritis psoriásica. Los pacientes debían estar siendo tratados con fármacos biológicos sc por lo menos desde la consulta médica anterior y, en opinión del reumatólogo, debían ser capaces de entender la encuesta y responderla. La encuesta fue entregada en mano, impresa, a los primeros 20 pacientes consecutivos con las características previamente mencionadas que acudieron a consultas externas de manera rutinaria, independientemente de su edad, sexo, duración o gravedad de la enfermedad en los días en que estuvo abierta la encuesta.
Los pacientes recibieron un sobre cerrado con la encuesta impresa e información impresa sobre el propósito de la misma y su carácter voluntario para responder o no a la totalidad o a varias preguntas. El contenido de la encuesta hizo imposible identificar a los pacientes que respondieron, lo que garantizó el anonimato. Se instruyó a los pacientes para que respondieran, si así lo decidían, desde su domicilio y devolvieran el cuestionario en un sobre prefranqueado directamente a la agencia a cargo de la tabulación y análisis de datos. No se enviaron recordatorios a los pacientes y no se recogió ningún dato clínico de las historias clínicas.
Formulario de la encuestaEl contenido de la encuesta fue desarrollado ad hoc para el proyecto RHEU-LIFE con la participación de 4 reumatólogos con experiencia en el cuidado de pacientes con enfermedades reumáticas y en metodología de la investigación, y fue revisado y completado con las sugerencias de 3 pacientes pertenecientes a la asociación de pacientes ConArtritis (Coordinadora Nacional de Artritis), con el objetivo de garantizar la idoneidad de las preguntas y el lenguaje utilizado. La encuesta finalmente se compuso de 54 preguntas con opciones de respuesta cerradas que incluyeron los siguientes aspectos: características demográficas básicas, percepción del impacto de la enfermedad en la vida diaria de los pacientes, aspectos relacionados con cómo reciben información sobre la enfermedad y los tratamientos los pacientes, qué esperan de los medicamentos y la satisfacción con su tratamiento actual, mas algunos aspectos de logística en la dispensación del fármaco biológico sc y del seguimiento en el hospital. Los resultados sobre percepción de impacto y satisfacción con el tratamiento han sido descritos previamente19.
Este artículo se centra en aspectos relacionados con la información al paciente. Para conocer las fuentes donde obtienen información general sobre la enfermedad, los pacientes señalaron las opciones entre una lista cerrada que incluía personal del hospital, de otros centros sanitarios, redes sociales y medios de información, pudiendo marcar todas las opciones que considerasen, y de estas señalaron además cuál era la que consideraban más importante. Con respecto a la información recibida sobre tratamientos en general, y sobre el tratamiento biológico en particular en el centro hospitalario, los pacientes pudieron señalar varias entre las opciones «el especialista reumatólogo», «el personal de enfermería», «en la farmacia del hospital», «otra fuente», «no lo recuerdo» o «no me ha informado nadie».
El grado de satisfacción con la información recibida en el hospital sobre el fármaco biológico sc fue calificado por el paciente como «muy satisfecho», «bastante satisfecho», «ni satisfecho ni insatisfecho», «insatisfecho» o «muy insatisfecho». Finalmente, los pacientes valoraron el grado de información que consideraban que tenían teniendo en cuenta todas sus fuentes como «bien informado», «suficientemente informado», «poco informado» o «nada informado», y contestaron a varias preguntas del cuestionario de Satisfacción con la Información sobre los Medicamentos (Satisfaction with Information about Medicines Scale)20.
Análisis estadísticoEsta encuesta se considera de carácter exploratorio y por tanto no se formuló ninguna hipótesis ni se hizo un cálculo formal del tamaño muestral. Tampoco se ha realizado ninguna imputación sobre los valores perdidos. Las variables cuantitativas se describen por su media y desviación estándar y las cualitativas mediante porcentajes. Las comparaciones entre porcentajes con respecto a distintas variables (rangos de edad, sexo, enfermedad de base y otras) se realizaron con el test de la Chi Cuadrado o el test exacto de Fisher. De cara a estas comparaciones, las categorías «muy satisfecho» y «bastante satisfecho» se agruparon en una sola para evaluar el grado de satisfacción, mientras que el grado percibido de información se agrupó en «bien/suficientemente informado» y «poco/nada informado». Un valor p de 0,05 o menor fue considerado estadísticamente significativo. El procesamiento de datos se realizó con el programa estadístico SPSS, versión 18.0.0.
Consideraciones éticasLa encuesta y los procedimientos de trabajo fueron revisados y aprobados por el Comité de Ética del Hospital Universitario Gregorio Marañón de Madrid, y por la asociación de pacientes ConArtritis.
ResultadosEntre septiembre y octubre de 2015, 1.000 pacientes recibieron la encuesta y 592 la devolvieron cumplimentada (tasa de respuesta: 59,2%). Las características demográficas de los respondedores se resumen en la tabla 1. El fármaco biológico sc con el que estaban tratados los pacientes era el primero para el 60,4%, el segundo para el 26,1% y el tercero o más en el 13,5%.
Características de los pacientes que respondieron a la encuesta RHEU-LIFE
| Característica | Valor |
|---|---|
| Edad en años, media (DE) | 41,7 (13,2) |
| Sexo, n (%) | |
| Hombres | 247 (42,4) |
| Mujeres | 336 (57,6) |
| No especificado (n=9) | |
| Nivel de estudios, n (%) | |
| Sin estudios | 49 (8,3) |
| Educación primaria | 232 (39,5) |
| Educación secundaria | 90 (15,3) |
| Formación profesional | 80 (13,6) |
| Universitaria o superior | 135 (23) |
| No especificado (n=6) | |
| Situación laboral, n (%) | |
| Estudiante | 17 (2,9) |
| Trabajador activo | 249 (42,5) |
| Cuidado del hogar | 77 (13,0) |
| Jubilado | 119 (20,3) |
| Desempleado | 41 (7,0) |
| De baja laboral por enfermedad | 83 (14,2) |
| No especificado (n= 6) | |
| Enfermedad de base, n (%) | |
| Artritis reumatoide | 304 (51,4) |
| Espondiloartritis axial | 141 (23,8) |
| Artritis psoriásica | 116 (19,6) |
| No especificado (n=31) | |
| Fármaco biológico subcutáneo, n (%) | |
| Primero | 354 (60,4) |
| Segundo | 153 (26,1) |
| Tercero | 69 (13,5) |
| No especificado (n=6) | |
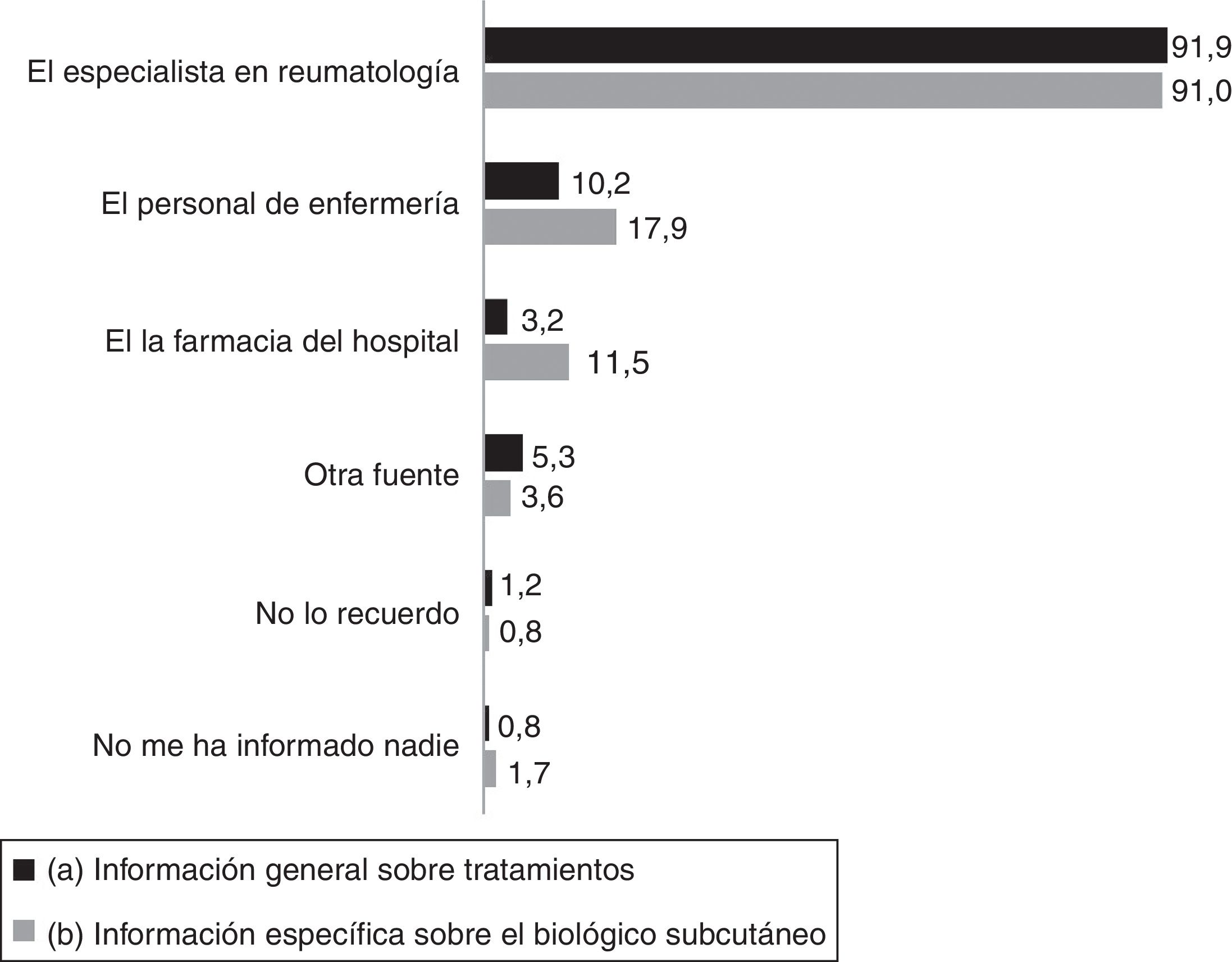
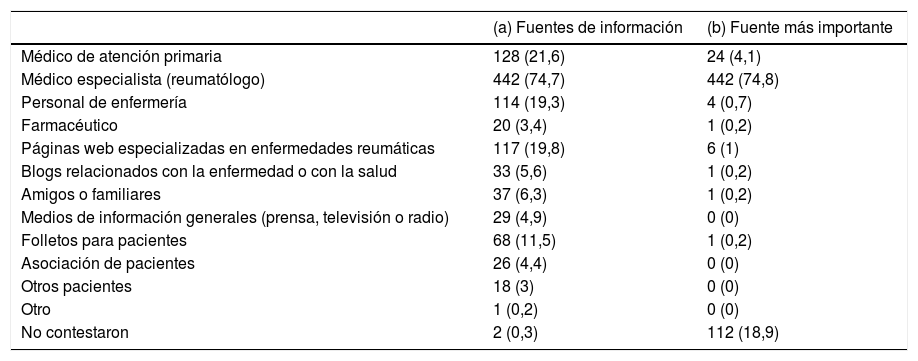
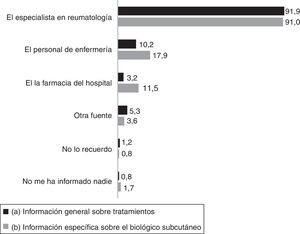
La tabla 2 muestra las fuentes principales de información sobre la enfermedad reumática mencionadas por los pacientes. Además del especialista en reumatología, considerado como la fuente más importante, los pacientes mencionaron al médico de atención primaria y al personal de enfermería, así como recursos electrónicos, con frecuencia (tabla 2). Con respecto a la información recibida sobre los tratamientos en general, y sobre el tratamiento biológico en particular, más del 90% respondieron que recibieron información del especialista en reumatología, y con mucha menos frecuencia del personal de enfermería y la farmacia hospitalaria (fig. 1). El 45,2% había recibido la información sobre el fármaco biológico de forma oral y por escrito, el 46,1% solo de forma oral, el 6% solo por escrito. El 84,5% mencionó haber sido entrenado en cómo inyectarse el fármaco, en el 6,8% se entrenó a un familiar o amigo y 51 pacientes (8,7%) declararon que no se les había entrenado.
Fuentes de información sobre la enfermedad reumática
| (a) Fuentes de información | (b) Fuente más importante | |
|---|---|---|
| Médico de atención primaria | 128 (21,6) | 24 (4,1) |
| Médico especialista (reumatólogo) | 442 (74,7) | 442 (74,8) |
| Personal de enfermería | 114 (19,3) | 4 (0,7) |
| Farmacéutico | 20 (3,4) | 1 (0,2) |
| Páginas web especializadas en enfermedades reumáticas | 117 (19,8) | 6 (1) |
| Blogs relacionados con la enfermedad o con la salud | 33 (5,6) | 1 (0,2) |
| Amigos o familiares | 37 (6,3) | 1 (0,2) |
| Medios de información generales (prensa, televisión o radio) | 29 (4,9) | 0 (0) |
| Folletos para pacientes | 68 (11,5) | 1 (0,2) |
| Asociación de pacientes | 26 (4,4) | 0 (0) |
| Otros pacientes | 18 (3) | 0 (0) |
| Otro | 1 (0,2) | 0 (0) |
| No contestaron | 2 (0,3) | 112 (18,9) |
La información se presenta en n (%). (a) Principales fuentes donde el paciente recibe información de la enfermedad (los pacientes pudieron marcar todas las opciones que considerasen), (b) Fuente mencionada por el paciente como la más importante (los pacientes podían marcar únicamente una).
Cuando los pacientes fueron preguntados sobre su satisfacción con la información recibida en el hospital respecto al tratamiento biológico sc que estaban utilizando, el 87,2% declaró sentirse satisfecho (el 44,5% muy satisfecho y el 42,6% bastante satisfecho), el 10,6% ni satisfecho ni insatisfecho y el 2,3% insatisfecho. El nivel de satisfacción fue independiente de que el paciente estuviera con un primer, segundo o tercer biológico, y del diagnóstico (p>0,05). El porcentaje satisfecho/muy satisfecho fue menor cuando el reumatólogo no había informado al paciente (59,6 vs. 89,6% cuando sí había informado; p<0,001). En los pacientes que habían recibido la información verbal y por escrito, el porcentaje satisfecho/muy satisfecho fue mayor (92,8%) que cuando solo se recibió información oral (86,1%; p=0,013).
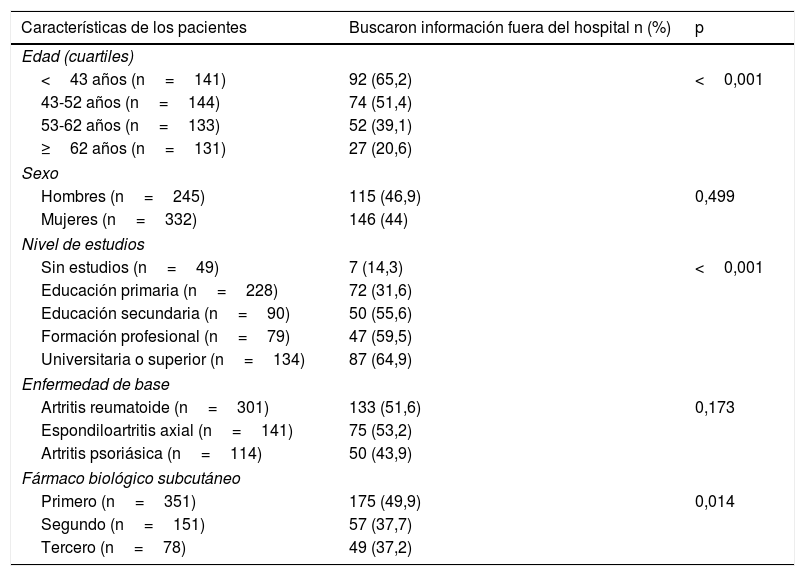
Búsqueda de información en fuentes distintas al personal del hospitalEl 45,2% de los pacientes mencionó haber buscado información sobre el biológico en fuentes distintas al personal sanitario del hospital. La tabla 3 muestra los porcentajes dependiendo de las características demográficas. Los pacientes más jóvenes, con nivel de estudios superior, o aquellos que estaban siendo tratados con un primer fármaco biológico fueron los que con más frecuencia habían recurrido a fuentes de información distintas al personal sanitario. No se vio asociación entre el acudir a otras fuentes y el formato en que se había recibido la información en el hospital (verbal un 42,5%; por escrito un 49,2%; p=0,121), ni con la satisfacción con la información recibida en el hospital (habían buscado información en otras fuentes el 45,5% de los bastante/muy satisfechos con la información recibida y el 44% de los no satisfechos; p=0,455).
Porcentaje de pacientes que respondieron «Sí» a la pregunta «¿Ha buscado información sobre el tratamiento biológico subcutáneo en otras fuentes distintas al personal del hospital (p. ej., páginas web, asociaciones de pacientes, u otros)?»
| Características de los pacientes | Buscaron información fuera del hospital n (%) | p |
|---|---|---|
| Edad (cuartiles) | ||
| <43 años (n=141) | 92 (65,2) | <0,001 |
| 43-52 años (n=144) | 74 (51,4) | |
| 53-62 años (n=133) | 52 (39,1) | |
| ≥62 años (n=131) | 27 (20,6) | |
| Sexo | ||
| Hombres (n=245) | 115 (46,9) | 0,499 |
| Mujeres (n=332) | 146 (44) | |
| Nivel de estudios | ||
| Sin estudios (n=49) | 7 (14,3) | <0,001 |
| Educación primaria (n=228) | 72 (31,6) | |
| Educación secundaria (n=90) | 50 (55,6) | |
| Formación profesional (n=79) | 47 (59,5) | |
| Universitaria o superior (n=134) | 87 (64,9) | |
| Enfermedad de base | ||
| Artritis reumatoide (n=301) | 133 (51,6) | 0,173 |
| Espondiloartritis axial (n=141) | 75 (53,2) | |
| Artritis psoriásica (n=114) | 50 (43,9) | |
| Fármaco biológico subcutáneo | ||
| Primero (n=351) | 175 (49,9) | 0,014 |
| Segundo (n=151) | 57 (37,7) | |
| Tercero (n=78) | 49 (37,2) | |
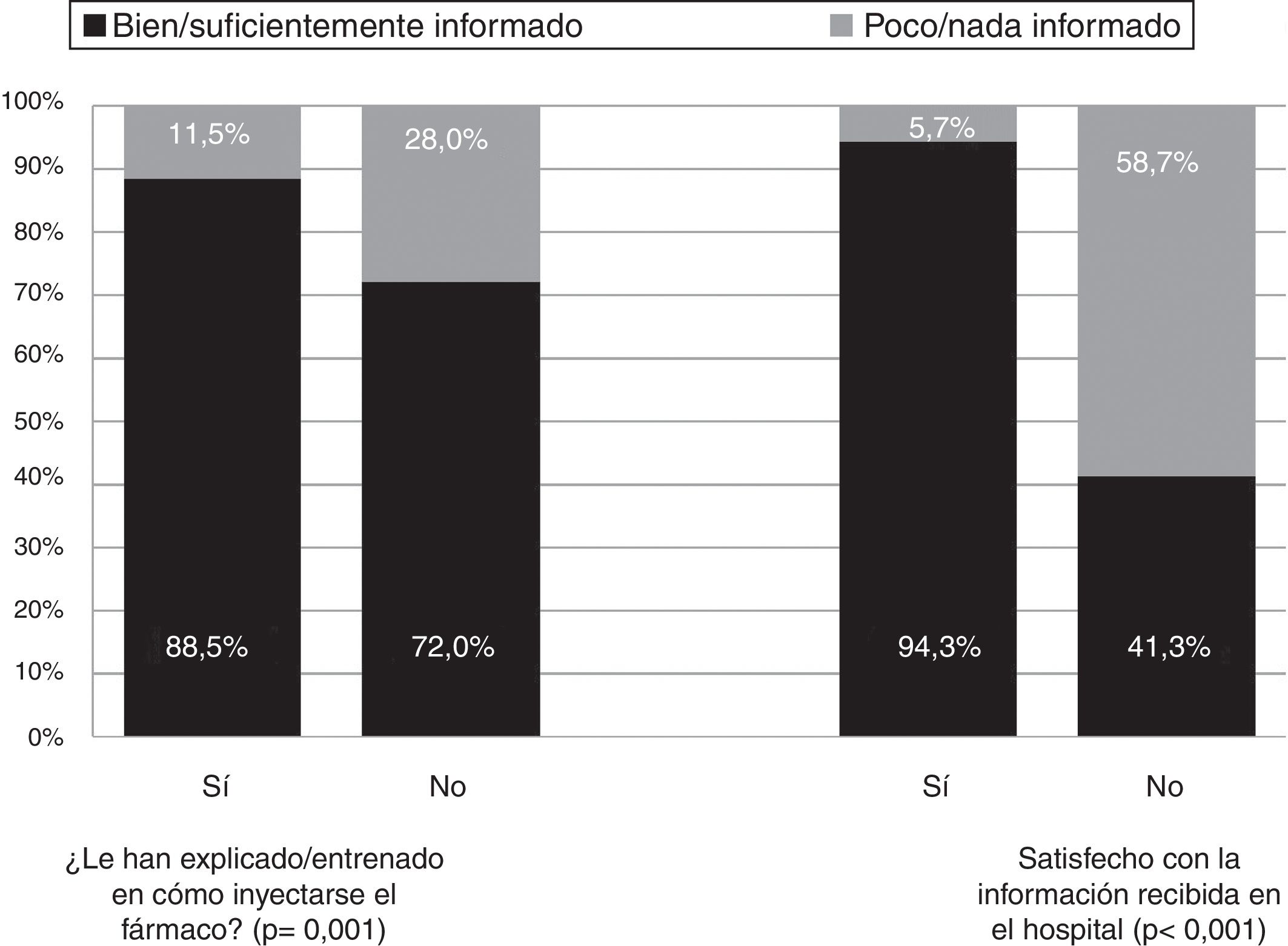
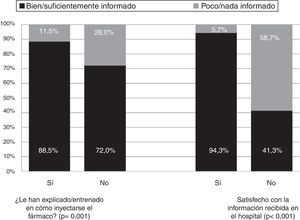
El 42,5% de los pacientes declaró que, con toda la información que tenía, se encontraba bien informado sobre las características del fármaco biológico sc, el 44,7% se consideraba suficientemente informado, el 12,1% poco informado y el 0,7% nada informado. Los porcentajes de pacientes que se consideraron bien o suficientemente informados fueron similares por rangos de edad, sexo, nivel de estudios, enfermedad de base y orden de biológico. El porcentaje que se consideró bien/suficientemente informado fue incluso mayor cuando la información sobre el biológico había sido recibida de ambas formas, verbal y por escrito (92,8%) respecto a si solo fue oral (80,0%; p=0,037). El porcentaje que declaró que su percepción era estar poco o nada informado fue mayor en pacientes no satisfechos con la información recibida en el hospital, y en aquellos que no habían sido entrenados sobre cómo inyectarse el fármaco (fig. 2).
Percepción del grado de información general reportado por los pacientes.
Respuestas a la pregunta «Considerando toda la información que tiene, ¿cómo considera usted que está informado sobre el fármaco biológico subcutáneo que se está inyectando en este momento?» Porcentaje que respondió «Bien/Suficiente» frente a «Poco/Nada» según la satisfacción con la información recibida en el hospital y si al paciente le habían informado/entrenado sobre la administración del fármaco biológico.
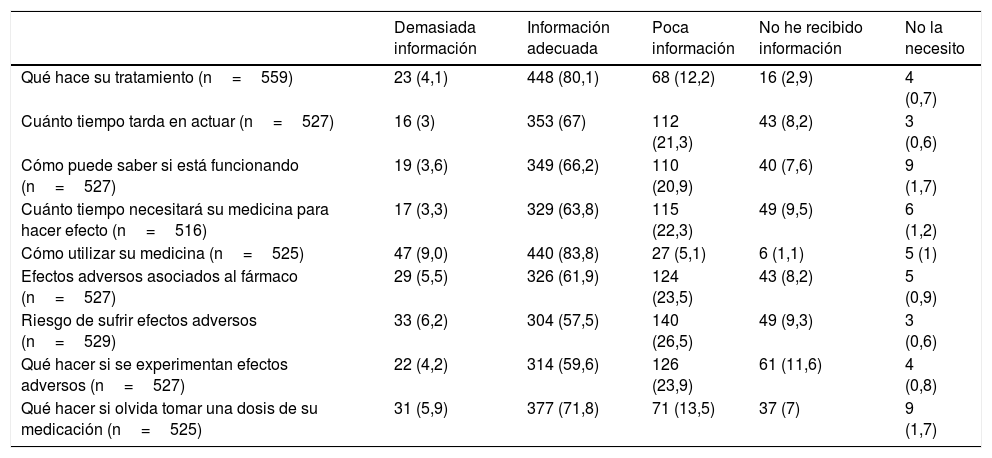
Finalmente, los pacientes fueron preguntados sobre el nivel de información respecto a determinados aspectos del tratamiento biológico (tabla 4). La mayoría respondió que el nivel de información que tenían era adecuado. Sin embargo, en torno a un tercio mencionó que tenía poca información o que no había recibido ninguna información en aspectos esenciales como el tipo de efectos adversos asociados al fármaco, el riesgo de padecerlos o qué hacer si se experimentan.
Respuestas de los pacientes a la pregunta «¿Cómo considera que es la información que tiene sobre…?»
| Demasiada información | Información adecuada | Poca información | No he recibido información | No la necesito | |
|---|---|---|---|---|---|
| Qué hace su tratamiento (n=559) | 23 (4,1) | 448 (80,1) | 68 (12,2) | 16 (2,9) | 4 (0,7) |
| Cuánto tiempo tarda en actuar (n=527) | 16 (3) | 353 (67) | 112 (21,3) | 43 (8,2) | 3 (0,6) |
| Cómo puede saber si está funcionando (n=527) | 19 (3,6) | 349 (66,2) | 110 (20,9) | 40 (7,6) | 9 (1,7) |
| Cuánto tiempo necesitará su medicina para hacer efecto (n=516) | 17 (3,3) | 329 (63,8) | 115 (22,3) | 49 (9,5) | 6 (1,2) |
| Cómo utilizar su medicina (n=525) | 47 (9,0) | 440 (83,8) | 27 (5,1) | 6 (1,1) | 5 (1) |
| Efectos adversos asociados al fármaco (n=527) | 29 (5,5) | 326 (61,9) | 124 (23,5) | 43 (8,2) | 5 (0,9) |
| Riesgo de sufrir efectos adversos (n=529) | 33 (6,2) | 304 (57,5) | 140 (26,5) | 49 (9,3) | 3 (0,6) |
| Qué hacer si se experimentan efectos adversos (n=527) | 22 (4,2) | 314 (59,6) | 126 (23,9) | 61 (11,6) | 4 (0,8) |
| Qué hacer si olvida tomar una dosis de su medicación (n=525) | 31 (5,9) | 377 (71,8) | 71 (13,5) | 37 (7) | 9 (1,7) |
Se presenta el número y porcentaje entre paréntesis de respuestas a cada pregunta.
El estudio RHEU-LIFE ha explorado la percepción y satisfacción de los pacientes reumáticos tratados con biológicos sc en cuanto a la información recibida, necesaria para poder contar con los pacientes en las tomas de decisiones. Los resultados muestran que el reumatólogo es la pieza clave para que el paciente reciba una información adecuada sobre su enfermedad y sobre sus tratamientos, a pesar de que puedan utilizar fuentes de información adicionales, en cuyo caso gana aún más importancia su figura como guía hacia fuentes de información seguras.
Tan importante es la figura del reumatólogo en la satisfacción con la información recibida que esta claramente disminuye si no es el reumatólogo el que le informa. La confianza en el médico se define como «la creencia o confianza en que el médico aportará información fiable y actuará en el interés del paciente»21. La confianza es muy importante para lograr una adherencia adecuada y un buen resultado del tratamiento, y el hecho de que realice un comunicación efectiva la refuerza22,23. La autoeficacia y la alfabetización en salud también son críticas en la adherencia y ambas precisan de información y educación24,25. Un metaanálisis confirmó que la comunicación en salud está altamente correlacionada con la mejor adherencia del paciente y que la formación de los médicos en técnicas de comunicación e información mejora la adherencia26. Los médicos en general, y los reumatólogos en particular, tienen, sin embargo, una formación limitada en habilidades de comunicación e información, a pesar de ser mejores que otras especialidades27.
Si bien la encuesta RHEU-LIFE ha puesto de manifiesto que a más formatos de información (oral y escrito) mayor la satisfacción, la información adicional por escrito aumenta solo un poco en términos absolutos la satisfacción, aunque de forma significativa. En general se sabe que las ayudas visuales —la información por escrito o los folletos educativos— son poco atractivas para pacientes con bajo nivel de alfabetización en salud, dado que contienen mucho número y poca imagen28. En general se recomienda que la información se adapte al paciente y esto en principio es más fácil de lograr si es el médico quien decide qué explicar y cómo.
No obstante, los mensajes que utilizan los reumatólogos pueden estar sesgados y sin embargo repetirse hasta hacerse la norma, como argumenta un artículo por Pincus et al., en el que se discute que la información que habitualmente se da sobre un medicamento de uso común en reumatología, el metotrexato29, es en su mayoría errónea30 y necesitaría ser revisada.
Independientemente de la satisfacción con la información y de cómo se dio, un porcentaje importante de pacientes buscó información sobre el fármaco biológico en fuentes ajenas al personal sanitario. Sin ser esto algo negativo de entrada, es importante guiar a los pacientes hacia fuentes de información seguras —p.ej., páginas para pacientes de sociedades científicas o asociaciones de pacientes— lo que reducirá el riesgo de perder adherencia terapéutica o de llegar a creencias o pensamientos erróneos sobre la enfermedad o el tratamiento, como ha ocurrido con otros tratamientos15, llegando a casos extremos en el caso de la adherencia a los calendarios vacunales31.
Aunque la diferencia no llegó a ser significativa, más pacientes consideraron que la información sobre efectos adversos y sobre cómo manejarlos fue insuficiente. No está claro si realmente los médicos la aportaron o si la eludieron para no incidir negativamente en la adherencia. Lo que es evidente es que los pacientes la requieren13 y que es información clave para las decisiones compartidas. En el estudio ARCO, más del 70% de los pacientes con artritis reumatoide en tratamiento biológico sc declaró sentir preocupación por los efectos a largo plazo de la medicación32. Además el no conocer a priori qué puede ocurrir puede repercutir en que no se comuniquen problemas de seguridad33.
Este estudio tiene limitaciones. Por su carácter de encuesta anónima, se desconoce el perfil de los pacientes que no respondieron, y no podemos emitir un juicio sobre cómo reciben realimente la información los pacientes. La tasa de respuesta (59,2%) es similar a la descrita en otras encuestas que han utilizado metodología similar34,35. Una limitación adicional puede ser el hecho de que todos los pacientes estén con medicación biológica. Se ha visto que las expectativas de mejora con los biológicos es muy alta36,37 y es posible que el hecho de que los pacientes estén con tales tratamientos predisponga a evaluar como satisfactoria la información recibida por parte del médico. Este hecho incluso puede hacer que otras fuentes de información no parezcan tener relevancia entre los pacientes. En especial, llama la atención el bajo porcentaje de información que reciben de las enfermeras o de farmacia. Curiosamente a ambos grupos de sanitarios se les forma en educación sanitaria y en cómo dar la información sobre medicamentos más que a los propios médicos, muchos de los cuales no habrán tenido acceso si quiera a los dispositivos de inyección para poder explicar a los pacientes como utilizarlos. Tampoco dispondrán posiblemente de tiempo para hacerlo durante el encuentro médico. Aunque el porcentaje es muy bajo, llama la atención que algún paciente no haya recibido información sobre el biológico y no se le haya enseñado a autoadministrárselo. No tenemos posibilidad de comprobarlo, pero quizás ocurra esto en hospitales en los que no se disponga de enfermera en reumatología o que no existan protocolos para la educación del paciente. Esta falta de información y entrenamiento podría repercutir en una menor adherencia, menores niveles del fármaco en sangre o incluso efectos adversos38. Por otro lado, no se realizó una validación específica de las preguntas concretas sobre información recibida, aunque se basaban en ítems ampliamente utilizados en encuestas de este tipo.
En conclusión, la encuesta RHEU-LIFE ha puesto de manifiesto la importancia del reumatólogo y de sus habilidades de comunicación a la hora de informar y guiar al paciente en su educación sanitaria y de discutir con el paciente las expectativas en cuanto a eficacia, tolerabilidad y efectos secundarios a corto y largo plazo.
Conflicto de interesesLuis Cea-Calvo, María J. Arteaga y Sabela Fernández son empleados a tiempo completo en Merck Sharp & Dohme de España. El resto de los autores recibieron honorarios como asesores en el diseño, implementación e interpretación de los datos del estudio. Enrique Battle-Gualda ha sido consultor para Roche, BMS y MSD y ha recibido honorarios como ponente de Abbvie, UCB, Roche, Pfizer, y BMS. Carlos M González ha recibido honorarios como ponente de MSD. El resto de autores declara no tener ningún conflicto de intereses
Este proyecto fue financiado por Merck Sharp & Dohme de España, una subsidiaria de Merck & Co., Inc., Kenilworth, New Jersey, EE. UU., y contó con la revisión y aval de la asociación de pacientes ConArtritis (Coordinadora Nacional de Artritis). El análisis de los datos fue realizado por Alejandro Pedromingo (www.bio-estadistica.com).
Queremos agradecer la labor de los profesionales sanitarios que facilitaron la entrega de la encuesta a los pacientes, y especialmente la colaboración de los pacientes en la cumplimentación y envío de las encuestas.
Los profesionales de la salud que facilitaron la encuesta RHEU-LIFE fueron los siguientes (orden alfabético): Pilar Ahijado Guzmán (Hospital Infanta Elena, Madrid), Javier Alegre López (Hospital Universitario de Burgos), Andrés Ariza Hernández (Hospital General de Ciudad Real), Emilia Aznar (Hospital Lozano Blesa, Zaragoza), Joaquín Belzunegui (Hospital Universitario de Donostia, San Sebastián), Daniel Batista Perdomo (Hospital Insular, Las Palmas de Gran Canaria), Juan Carlos Bermell Serrano (Hospital Virgen de la Luz, Cuenca), Pilar Bernabeu (Hospital San Juan, Alicante), María Bonet (Hospital l‘Alt Penedés, Vilafranca), Vanesa Calvo del Río (Hospital Marqués de Valdecilla, Santander), Benita Cardona Natta (Hospital Mateu Orfila, Menorca), Carmen Carrasco Cubero (Hospital Universitario Infanta Cristina, Badajoz), Natalia Casasnovas Pons (Centro de Salud Canal Salat, Menorca), Iván Castellvi (Hospital l‘Alt Penedés, Vilafranca), Rosa Castillo Montalvo (Hospital Universitario de Guadalajara), Virginia Coret Cagigal (Hospital Carlos Haya, Málaga), Ana Cruz Valenciano (Hospital Severo Ochoa, Madrid), Carlos Fernández López (Hospital Universitario A Coruña), Fernando Gamero Ruiz (Hospital Virgen del Puerto, Plasencia), Blanca García (Hospital San Jorge, Huesca), Rosa García Portales (Hospital Virgen de la Victoria, Málaga), Javier R. Godo (Especialista en Reumatología, Madrid), Antonio Gómez (Hospital Parc Taulí, Sabadell), Amparo Gómez Cañadas (Hospital Mutua de Terrassa), Silvia Iniesta Escolano (Hospital del Mar, Barcelona), Ana María Jiménez (Hospital Infanta Sofía, Madrid), Cristina Lerín Lozano (Hospital Manacor, Mallorca), Juan José Lerma (Hospital General de Castellón), María López Lasanta (Hospital Vall d́Hebrón, Barcelona), Pilar Morales Garrido (Hospital Virgen de las Nieves, Granada), Estefanía Moreno (Hospital l‘Alt Penedés, Vilafranca), María José Moreno (Hospital Rafael Méndez, Lorca), Jose Antonio Mosquera (Complejo Hospitalario de Pontevedra), Alejandro Muñoz Jiménez (Hospital Virgen del Rocío, Sevilla), Cristóbal Núñez-Cornejo (Hospital Universitario La Fe, Valencia), Alejandro Olivé (Hospital Germans Trias i Pujol, Barcelona), Carmen Ordás Calvo (Hospital de Cabueñes, Gijón), Rafaela Ortega Castro (Hospital Reina Sofía, Córdoba), Fred Antón Pagés (Hospital Río Carrión, Palencia), Eva Pérez Pampín (Complejo Hospitalario Universitario de Santiago de Compostela), Lucía Pantoja Zarza (Hospital del Bierzo, León), Manuel Riesco Díaz (Hospital Juan Ramón Jiménez, Huelva), Fernando Rodríguez (Hospital Santa Lucía, Cartagena), Sergio Rodríguez Montero (Hospital Nuestra Señora de Valme, Sevilla), Ana Rubial (Hospital de Txagorrituxu, Alava), Carmen Rusiñol (Hospital Mútua de Terrassa), Celia Saura Demur (Hospital Clinic, Barcelona), Beatriz Tejera Segura (Hospital Universitario La Laguna, Tenerife), Carlos Tomás (Hospital Mora d́Ebre, Tarragona), Carmelo Tornero (Hospital Morales Meseguer, Murcia), Pilar Trenor (Hospital Clínico de Valencia), Larissa Valor (Hospital Universitario Gregorio Marañón, Madrid), Amparo Ybáñez (Hospital Dr. Peset, Valencia).