En algunos casos la trombocitopenia secundaria a lupus eritematoso sistémico (LES) no responde al tratamiento convencional. En los últimos años se ha reportado que el rituximab es una alternativa para estos pacientes.
ObjetivoEvaluar la respuesta de la trombocitopenia (T) secundaria a LES con el uso de rituximab y determinar el tiempo que se mantiene el efecto libre de recaída.
Material y métodosSe revisaron los expedientes de los pacientes con diagnóstico de LES con T que recibieron tratamiento con rituximab (2g) para conocer la proporción de pacientes que lograron remisión completa (RC): definida como una cuenta plaquetaria >100.000/mm3; remisión parcial (RP): cuenta plaquetaria entre 50.000 y 100.000/mm3 y los no respondedores (NR); así como el tiempo que se mantiene el paciente sin recaída.
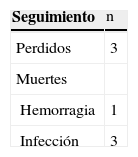
ResultadosSe aplicaron 16 tratamientos en 13 pacientes, en una paciente 3 y en otra 2 ciclos. Fueron 12 mujeres y 1 hombre con edad media de 28±9 años y tiempo medio de duración del LES de 68±44 meses, con una cuenta media plaquetaria de 38.000±29.000. En 14 tratamientos (87%) se logró RC después de 5±2 semanas y 2 pacientes (12.5%) fueron NR. Una de ellas murió por hemorragia masiva. El tiempo medio de respuesta sin recaída fue de 15,6±6 meses. Tres pacientes perdieron el seguimiento y 3 murieron de infecciones.
ConclusionesEl rituximab es una alternativa de tratamiento en pacientes con T secundaria a LES.
Some patients with thrombocytopenia due SLE fail to respond to conventional therapies. Rituximab has been reported to be an alternative for patient treatment.
ObjectiveTo evaluate the response of thrombocytopenia due to Systemic Lupus Erythematosus to the use of Rituximab and patient relapse time at our hospital.
Patients and methodsWe analyzed patients with SLE than received a 2 gram rituximab treatment for thrombocytopenia. We analyzed the rate of patients that achieved complete remission (CR), defined as a platelet count over 100mil/mm3, partial remission (PR) described as platelets within 50–100mil/mm3 and no response (NR) if platelets remained unchanged and the time the remission was sustained.
Results16 treatments were applied to 13 patients, aged 28±9 years of age and SLE mean duration time of 68±44 months with a mean platelet count of 38±29mil. In 14 treatments (87%) remission was achieved after 5±2 weeks where 2 patients (12.5%) were non respondent. One of them died due to a massive hemorrhage. The mean response time without relapse was 15.6±6 months. Follow up of three patients was not possible and 3 other died due to infections.
ConclusionsRituximab is an alternative for treatment of thrombocytopenia due to Systemic Lupus Erythematosus.
El lupus eritematoso sistémico (LES) es una enfermedad autoinmune que se caracteriza por afectar múltiples órganos. Es más frecuente en mujeres jóvenes en edad reproductiva y su prevalencia varía dependiendo de la población estudiada1,2.
La trombocitopenia es una manifestación frecuente en el LES, su prevalencia va del 7 al 30% de los pacientes y el Colegio Americano de Reumatología (ACR)3 la define como una cuenta plaquetaria menor de 100.000/mm3. Esta puede ser severa en 5 a 10% de los casos. Se conoce como trombocitopenia refractaria cuando hay falla al tratamiento convencional con esteroide y una cuenta plaquetaria menor de 30.000/mm3 o sangrado clínico; esto constituye un factor de mal pronóstico asociado a mortalidad4,5.
Los esteroides son aún el tratamiento de primera línea, pero muchos pacientes necesitan inmunosupresores u otras terapias para controlar la enfermedad y evitar recaídas6–9. A pesar de ello, algunos pacientes recaen, desarrollan enfermedad crónica refractaria y/o complicaciones secundarias a la enfermedad o al tratamiento que los pueden llevar a la muerte.
En los últimos años se ha reportado que el linfocito B desempeña un papel relevante en la patogenia del LES y representa un blanco para dirigir el tratamiento10,11. Es así que con ingeniería genética se ha sintetizado el rituximab, que es un anticuerpo monoclonal quimérico (humano-ratón) anti-CD20 de los linfocitos B maduros e, inicialmente, autorizado para el tratamiento del linfoma no Hodgkin. En 1997 aparecieron estudios piloto utilizando rituximab en pacientes con citopenias autoinmunes12,13 y, posteriormente, es utilizado en diferentes enfermedades autoinmunes incluyendo varias de las manifestaciones clínicas del LES con resultados alentadores14–16.
En este estudio analizamos retrospectivamente nuestra experiencia con el uso de rituximab en pacientes con LES y trombocitopenia para evaluar la respuesta al tratamiento y determinar el tiempo en que se mantiene el efecto libre de recaída.
Material y métodosObtuvimos de la base de datos de nuestro Centro de Infusiones de la Unidad Médica de Alta Especialidad, Hospital de Especialidades N.o 25 del Instituto Mexicano del Seguro Social, los pacientes con diagnóstico de LES que recibieron rituximab entre enero y agosto del 2008. Se incluyeron los pacientes que cumplían los criterios para LES según el ACR (1982) y que tuvieran trombocitopenia, definida como una cuenta plaquetaria menor de 100.000/mm3. Los pacientes recibieron 2g de rituximab en infusión intravenosa divididos en 2 dosis (1g/dosis) con 14 días de diferencia entre ellas. Todos los pacientes fueron premedicados con 8mg de dexametasona, 1g de paracetamol y 5mg de difenhidramina.
Se recabó la siguiente información: edad, género, fecha de inicio del LES, indicación primaria para el uso de rituximab, tratamiento previo y cuenta plaquetaria a la semana, al mes, cada 3 meses hasta el sexto mes y después cada año.
Para evaluar la respuesta utilizamos las definiciones propuestas por el Grupo Mexicano de Hematología17 considerando: remisión completa (RC); como una cuenta plaquetaria > 100.000/mm3; remisión parcial (RP); cuenta plaquetaria entre 50 y 100.000/mm3 y los no respondedores (NR) cuando no hubo cambios.
La recaída fue definida como: el tiempo transcurrido entre la RC y el momento en el que descienden las plaquetas y requieren ajuste del tratamiento según el criterio clínico del reumatólogo.
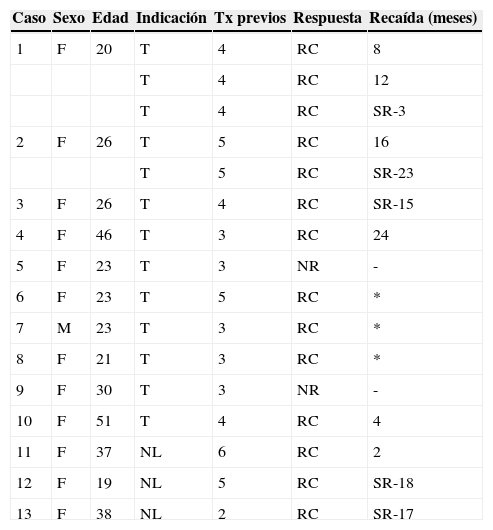
ResultadosSe aplicaron 16 tratamientos en 13 pacientes; una paciente recibió 3 y otra 2 ciclos de tratamiento. El motivo primario para recibir rituximab fue: en 10 pacientes trombocitopenia refractaria y en 3 nefritis lúpica. Estos 3 pacientes tenían su cuenta plaquetaria entre 50.000 y 100.000/mm3.
Fueron 12 mujeres y 1 hombre con una edad media de 28±9 años, el tiempo medio de duración del LES fue de 68±44 meses y tuvieron una cuenta media plaquetaria de 38.000±29.000/mm3. Los pacientes habían recibido en promedio 3,8 diferentes tratamientos previos (2 a 6) y una paciente había fallado a esplenectomía (tabla 1).
En 14 tratamientos (87%) se logró RC y 2 pacientes (12,5%) fueron NR. El tiempo para alcanzar la remisión fue de 5±2 semanas (2 a 12 semanas). Ocho de los 10 pacientes con trombocitopenia refractaria alcanzaron RC y 2 de ellos (paciente 1 y 2) recibieron más de un ciclo de tratamiento con buena respuesta. Los 3 pacientes que recibieron tratamiento para control de la nefritis como indicación primaria lograron RC.
El tiempo en el que se presentó la recaída fue de 15,5±6 meses (8 a 24) y el tiempo de seguimiento fue de 12±7 meses (2 a 24 meses) (tabla 2).
Cuatro pacientes han muerto. La paciente 9 murió con trombocitopenia severa y sangrado de vías respiratorias 5 días después de haber recibido el rituximab. Las pacientes 10 y 11 murieron de infección dentro de los primeros 6 meses del tratamiento. Otra paciente murió en el seguimiento 18 meses después con falla renal terminal, sustituida con hemodiálisis e infección agregada. Tres pacientes perdieron el seguimiento (tablas 3 y 4). Durante la infusión ningún paciente presentó algún evento adverso serio.
Pacientes tratados con rituximab y resultados
| Caso | Sexo | Edad | Indicación | Tx previos | Respuesta | Recaída (meses) |
| 1 | F | 20 | T | 4 | RC | 8 |
| T | 4 | RC | 12 | |||
| T | 4 | RC | SR-3 | |||
| 2 | F | 26 | T | 5 | RC | 16 |
| T | 5 | RC | SR-23 | |||
| 3 | F | 26 | T | 4 | RC | SR-15 |
| 4 | F | 46 | T | 3 | RC | 24 |
| 5 | F | 23 | T | 3 | NR | - |
| 6 | F | 23 | T | 5 | RC | * |
| 7 | M | 23 | T | 3 | RC | * |
| 8 | F | 21 | T | 3 | RC | * |
| 9 | F | 30 | T | 3 | NR | - |
| 10 | F | 51 | T | 4 | RC | 4 |
| 11 | F | 37 | NL | 6 | RC | 2 |
| 12 | F | 19 | NL | 5 | RC | SR-18 |
| 13 | F | 38 | NL | 2 | RC | SR-17 |
RC: remisión completa; NR: no respondedor; SR: sin recaída; * pacientes perdidos.
A continuación se presentan 6 de los casos más relevantes.
Paciente 1Mujer de 20 años con diagnóstico de LES de 5 años de evolución. Tenía trombocitopenia refractaria a 3 medicamentos previos y había sido esplenectomizada sin respuesta. Acudió con plaquetas de 13.400/mm3 por lo que se inició rituximab logrando RC después de 4 semanas. Se mantuvo libre de recaída durante 8 meses. Fue retratada con buena respuesta sin presentar recaída durante 12 meses. Recibió su tercer ciclo de tratamiento y tiene 3 meses de seguimiento sin recaer.
Paciente 2Mujer de 26 años con diagnóstico de LES de 3 años de evolución. Ella había presentado polineuropatía, serositis, rash malar, nefritis, artritis y trombocitopenia. Había recibido 5 medicamentos previos para su control y a pesar de ello evolucionó a insuficiencia renal con función renal residual y recaídas frecuentes de la trombocitopenia. Acudió con plaquetas de 15.000/mm3 y recibió su primer ciclo con rituximab logrando RC después de 8 semanas. Recibió un segundo ciclo por descenso de plaquetas a 89.000/mm3 después de 16 meses de remisión. En el seguimiento se ha mantenido libre de recaída después de 23 meses. No hubo cambios en la función renal y el resto de sus manifestaciones se mantuvieron estables.
Paciente 5Mujer de 23 años con diagnóstico de LES de 10 años de evolución con manifestaciones articulares y hematológicas. Había recibido 3 medicamentos previos sin control de la trombocitopenia. Se presentó con gingivorragia y una cuenta plaquetaria de 88.000/mm3 por lo que se inició rituximab. No hubo cambio en su cuenta plaquetaria y permaneció durante todo el seguimiento con plaquetas por debajo de 100.000mm3.
Paciente 9Mujer de 30 años con diagnóstico de LES de 4 años de evolución. Había tenido artritis, rash malar y trombocitopenia refractaria a 3 medicamentos previos. Ingresó al hospital por equimosis y gingivorragia con plaquetas de 19.000/mm3. Recibió tratamiento con rituximab y murió de sangrado de vías respiratorias 5 días después sin cambio en su cuenta plaquetaria.
Paciente 10Mujer de 51 años con diagnóstico de LES articular y hematológico de 14 años de evolución. Había recibido 4 medicamentos previos con recidiva de la trombocitopenia. Había tenido colostomía temporal por enfermedad diverticular complicada dos años antes. Acudió con plaquetas de 6.630/mm3 y se inició rituximab. Tuvo RC después de 8 semanas. Tres meses después presentó absceso rectal complicado que requirió nueva colostomía; evolucionó de manera tórpida y murió un mes después por sepsis abdominal.
Paciente 11Mujer de 37 años con diagnóstico de LES de 10 años de evolución. Tenía artritis, nefritis lúpica tipo V OMS y trombocitopenia; había recibido 6 medicamentos previos para su control. Recibió rituximab por datos de actividad lúpica con hipocomplementemia, aumento de la proteinuria y trombocitopenia. Ingresó al hospital por actividad e infección de vías respiratorias bajas. Recibió antibiótico y esteroide intravenoso. Sus plaquetas se recuperaron en 4 semanas; pero tuvo deterioro de la función renal e insuficiencia respiratoria que ameritó ventilación mecánica y cuidados intensivos. Tuvo paro cardiorespiratorio con encefalopatía anoxoisquémica y murió 8 semanas después de recibir tratamiento con rituximab.
DiscusiónEl tratamiento de la trombocitopenia en algunos casos constituye un gran reto: 1) por un lado hay pacientes con buena respuesta a los esteroides pero tienen recaídas frecuentes; 2) el uso de inmunosupresores u otras terapias en ocasiones condiciona efectos adversos serios que limitan el tratamiento, y 3) existen pacientes que desarrollan enfermedad crónica refractaria y esta constituye un factor asociado a morbimortalidad.
Es por esto que en los últimos años en la búsqueda de medicamentos más efectivos y seguros se ha empleado el rituximab con resultados alentadores.
En este trabajo presentamos nuestra experiencia con el uso de rituximab en el tratamiento de la trombocitopenia asociada a LES. En nuestro grupo de 13 pacientes, 10 recibieron el rituximab como tratamiento de la trombocitopenia refractaria y 3 de ellos la indicación primaria fue nefritis lúpica.
La dosis de rituximab que se ha empleado en los trabajos publicados ha variado y, en la mayoría de ellos, han seguido las recomendaciones de los grupos de hematología (4 infusiones semanales de 375mg/m2 SC); en nuestro hospital decidimos utilizar la indicación propuesta para el tratamiento de la artritis reumatoide y que posteriormente fue aprobada por la FDA. En estudios abiertos que incluyen aún pocos pacientes, no se ha encontrado diferencias con diversos protocolos de tratamiento. Evidentemente, se necesitan ensayos clínicos controlados para definir la posología y recomendaciones para el tratamiento con rituximab de pacientes con LES.
Nosotros observamos RC en el 87% de los casos y el 12,5% fueron catalogados como NR.
García-Chávez17, trató pacientes con trombocitopenia autoinmune refractaria y reportó un índice de respuesta de 78%; García Hernández18 utilizó rituximab en 13 pacientes con LES y 5 de ellos tenían trombocitopenia reportando RC en 4/5 (80%) y parcial en 1/5 (20%). Isenberg ha publicado varios estudios clínicos-serológicos en pacientes con LES activo con diferentes manifestaciones y ha reportado mejoría en el BILAG, considerándolo una nueva opción de tratamiento con la necesidad de hacer estudios controlados19.
La tasa alta de RC que nosotros encontramos está influenciada por 3 pacientes que recibieron rituximab como tratamiento para la nefritis lúpica y una paciente que recibió un segundo ciclo por recaída y tenían plaquetas entre 50.000 y 100.000/mm3. Sin embargo, aunque no se consideren estos casos en el análisis, nuestra tasa de remisión fue muy buena (75%), similar a lo reportado en la literatura.
El tiempo para alcanzar la remisión fue de 5 semanas (2 a 12) y el tiempo de recaída de 15 meses (8 a 24) esto es similar a lo reportado, que va de 4 a 32 semanas y de 5 a 93 meses respectivamente20,21.
Tuvimos 4 defunciones; una de ellas fue pocos días después de haber recibido el rituximab, consideramos fue secundario a la actividad del lupus y recibió el tratamiento tardíamente; otra murió 18 meses después del tratamiento por complicaciones secundarias y no asociadas al rituximab. Dos pacientes murieron dentro de los primeros 6 meses del tratamiento (4 y 2 meses respectivamente); una paciente con actividad lúpica asociada a infección respiratoria y la otra con enfermedad diverticular complicada; en estos casos no podemos determinar la influencia de la aplicación del rituximab. Nosotros consideramos que fueron pacientes con enfemedad grave con mal pronóstico per se. No contamos con estudio de células B que es importante para establecer una correlación con la respuesta al tratamiento y analizar las condiciones inmunológicas de estas 2 defunciones.
Isenberg y otros autores han publicado que existe una depleción de células B en sangre periférica después de la administración del rituximab y esta se asocia con la mejoría clínica y serológica. Esta depleción se mantiene durante 3 a 11 meses, aunque en algunos pacientes ha durado algunos años. También se ha encontrado asociación entre la recaída de la enfermedad y la recuperación de las células B en sangre periférica22,23.
No contamos con estudio de anticuerpos anti-DNAd, ni C3, C4 que hubiera sido de interés para buscar asociación con la respuesta al tratamiento. Isenberg reportó mejoría serológica asociada a la depleción de las células B. Looney, sin embargo, reportó mejoría de la enfermedad (SLAM) sin cambios en los anticuerpos anti-DNA ni en el complemento24. Estas diferencias pueden deberse a múltiples factores, quizás el más importante es que se trata de estudios abiertos en donde no hay control de variables que pueden afectar los resultados.
Nosotros concluimos que el rituximab es una alternativa en el tratamiento de pacientes con trombocitopenia secundaria a LES y se requieren estudios prospectivos para definir la posología y recomendaciones para su manejo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.