En el tratamiento de las uveítis no infecciosas se emplean corticoides y fármacos inmunomoduladores. Su uso ha aumentado en los últimos años y se ha enriquecido con la aparición de nuevos tratamientos. Sin embargo, no existen guías ni protocolos claros de actuación. El objetivo es analizar la respuesta a los fármacos empleados y las características de los pacientes atendidos en una consulta multidisciplinaria de uveítis.
Material y métodosEstudio observacional retrospectivo de los pacientes atendidos desde enero de 2012 hasta diciembre de 2015. Se excluyen las uveítis infecciosas, posquirúrgicas, postraumáticas y los síndromes de enmascaramiento.
ResultadosSe incluyeron 216 pacientes. El 58,80% son uveítis sin afectación sistémica, la mayoría idiopáticas, y el 35,65% uveítis con afectación sistémica, asociadas principalmente a espondiloartritis. Las uveítis sin afectación sistémica y las uveítis anteriores se controlaron mejor que el resto con tratamiento local (p=0,002 y p<0,001, respectivamente). El 49,76% de los pacientes requirió tratamiento sistémico. De los pacientes tratados con inmunomoduladores, el 53,26% precisó un segundo fármaco y el 31,52%, un tercero. Las mujeres necesitaron inmunomoduladores con más frecuencia que los varones (p=0,042). El inmunomodulador más empleado fue metotrexato. Las uveítis posteriores respondieron al segundo inmunomodulador peor que las anteriores (p=0,006).
ConclusionesCasi la mitad de los pacientes necesitaron un fármaco inmunomodulador y algunos precisaron varios cambios sucesivos de fármaco. Las uveítis intermedias resultaron las más refractarias al tratamiento.
The treatment of noninfectious uveitis includes steroids and immunomodulatory drugs, the use of which has increased in the last few years, and the options have been enriched with the development of new treatments. However, clear therapeutic guidelines and protocols have not been developed. The purpose is to analyze the response to the drugs used and the characteristics of the patients treated at a multidisciplinary uveitis clinic.
Material and methodsObservational and retrospective study of the patients attended to from January 2012 to December 2015. Infectious, posttraumatic and postoperative uveitis, as well as masquerade syndrome, were excluded.
ResultsTwo hundred six patients were included. Overall, 58.80% had uveitis without association of systemic disease, mostly idiopathic uveitis, and 35.65% had uveitis with systemic involvement, mainly related to spondyloarthritis. Uveitis without systemic association and anterior uveitis achieved disease control with local treatment more frequently than others (p=.002 and p <.001, respectively). In all, 49.76% of the patients required systemic treatment. Among those treated with immunomodulators, 53.26% needed a second drug and 31.52% needed a third drug. Women required immunomodulators more often than men (P=.042). Methotrexate was the most widely used immunomodulator. Posterior uveitis responded less favorably to the second immunomodulator than anterior uveitis (p=.006).
ConclusionsAlmost half of the patients needed an immunomodulatory drug and some of them required successive drug changes. Intermediate uveitis was the most treatment-refractory uveitis.
La uveítis es la inflamación de la capa media del ojo (iris, cuerpo ciliar y coroides), aunque otras estructuras (esclerótica, retina, nervio óptico) también pueden afectarse. Puede ser de origen endógeno, asociado o no a enfermedades sistémicas, o exógeno1. Su clasificación se basa en la localización anatómica de la inflamación, su duración en el tiempo y su etiología2–4. La incidencia de las uveítis en los países desarrollados es de 17-52 casos por 100.000 habitantes y año, con una prevalencia de 38-714 casos por 100.000 habitantes5–7. La incidencia es similar en hombres y mujeres, aunque la prevalencia es mayor en mujeres6,8.
Su importancia radica en que son causa destacable de morbilidad y afectan principalmente a adultos jóvenes1,8, con importantes consecuencias socioeconómicas derivadas de ello1,9. De hecho, son la cuarta causa de ceguera entre la población activa y la segunda causa de ceguera potencialmente tratable y prevenible en los países desarrollados9. La pérdida de visión se debe principalmente al desarrollo de edema macular quístico10.
Los corticoides tópicos suelen ser el tratamiento inicial de las uveítis no infecciosas y son especialmente efectivos en las uveítis anteriores11. Sin embargo, en ocasiones es necesario recurrir a la terapia sistémica, tanto corticoides orales como fármacos inmunomoduladores12,13, los cuales se emplean en los casos refractarios a corticoides o para minimizar sus efectos secundarios12,14 y con frecuencia es necesario emplear varios de ellos de forma sucesiva o combinada1,12. Sin embargo, posiblemente por la heterogeneidad en la presentación, la aparición de nuevos fármacos y la etiología y pronóstico de este conjunto de enfermedades, no existen todavía guías ni protocolos claros de actuación. Para mejorar el abordaje de estos pacientes surgieron las consultas multidisciplinarias de uveítis, en las que oftalmólogos y reumatólogos interactúan aportando cada uno su área de conocimiento, lo que debería repercutir en un mejor diagnóstico y tratamiento y potenciar los avances futuros en el área15–17.
Los objetivos del presente trabajo son analizar las características de los pacientes atendidos en la consulta multidisciplinaria de uveítis de nuestro hospital y estudiar el uso de los inmunomoduladores en su tratamiento, para objetivar el nivel de respuesta a los mismos según el tipo de uveítis y, con todo ello, adquirir conocimiento para mejorar el tratamiento y pronóstico de nuestros pacientes.
Material y métodosEstudio observacional retrospectivo de los pacientes atendidos por el reumatólogo en la consulta multidisciplinaria de uveítis de un hospital de tercer nivel desde enero 2012 hasta diciembre 2015. Se excluyen las uveítis infecciosas, posquirúrgicas, postraumáticas y síndromes de enmascaramiento. El estudio ha sido aprobado por el Comité Ético de Investigación Clínica de dicho hospital (PI-2246).
Se recogieron datos demográficos, edad de inicio de los síntomas oculares, antecedentes personales y familiares relevantes, datos de la exploración oftalmológica y resultados de las pruebas complementarias realizadas.
Las uveítis fueron clasificadas según la etiología (sin afectación sistémica, con afectación sistémica), la localización anatómica (anterior, intermedia, posterior, panuveítis), la lateralidad (unilateral, bilateral) y el curso (aguda, recurrente, crónica)2–4.
Se recogieron también datos relativos a los tratamientos recibidos: local (colirios tópicos, inyecciones perioculares e intraoculares) y sistémico (corticoides orales, inmunomoduladores). Asimismo, se registró la respuesta a los mismos: mejoría o falta de respuesta de la enfermedad ocular según criterio del oftalmólogo, basado en los parámetros habituales de respuesta según el patrón de la uveítis (Tyndall anterior, Tyndall vítreo, edema macular, coriorretinitis, vasculitis, etc.). Se registró también la intolerancia o toxicidad y el abandono del tratamiento o falta de seguimiento. Se excluyeron del análisis los tratamientos inmunomoduladores prescritos por otras manifestaciones de la enfermedad sistémica asociada y los iniciados con anterioridad a la consulta de uveítis.
Análisis estadísticoLos datos han sido analizados mediante el programa estadístico SPSS 15.0. Se consideran estadísticamente significativos los valores de p<0,05.
Las variables cuantitativas se han analizado mediante la prueba t de Student de comparación de medias de dos muestras independientes. Para estudiar la aplicabilidad de dicha prueba, se ha realizado previamente un análisis de normalidad de las distribuciones (test de Kolmogorov-Smirnov para muestras de n>30 y test de Shapiro-Wilk para muestras de n≤30) y, tras confirmar el comportamiento normal de las mismas, se ha aplicado la prueba de Levene para confirmar la homogeneidad de las varianzas.
Las variables cualitativas se han analizado mediante la prueba Z de comparación de porcentajes y la prueba de asociación Chi-cuadrado de Pearson. Se ha aplicado la prueba exacta de Fisher cuando el número de eventos de la muestra o las frecuencias esperadas en las tablas de contingencia son menores que cinco.
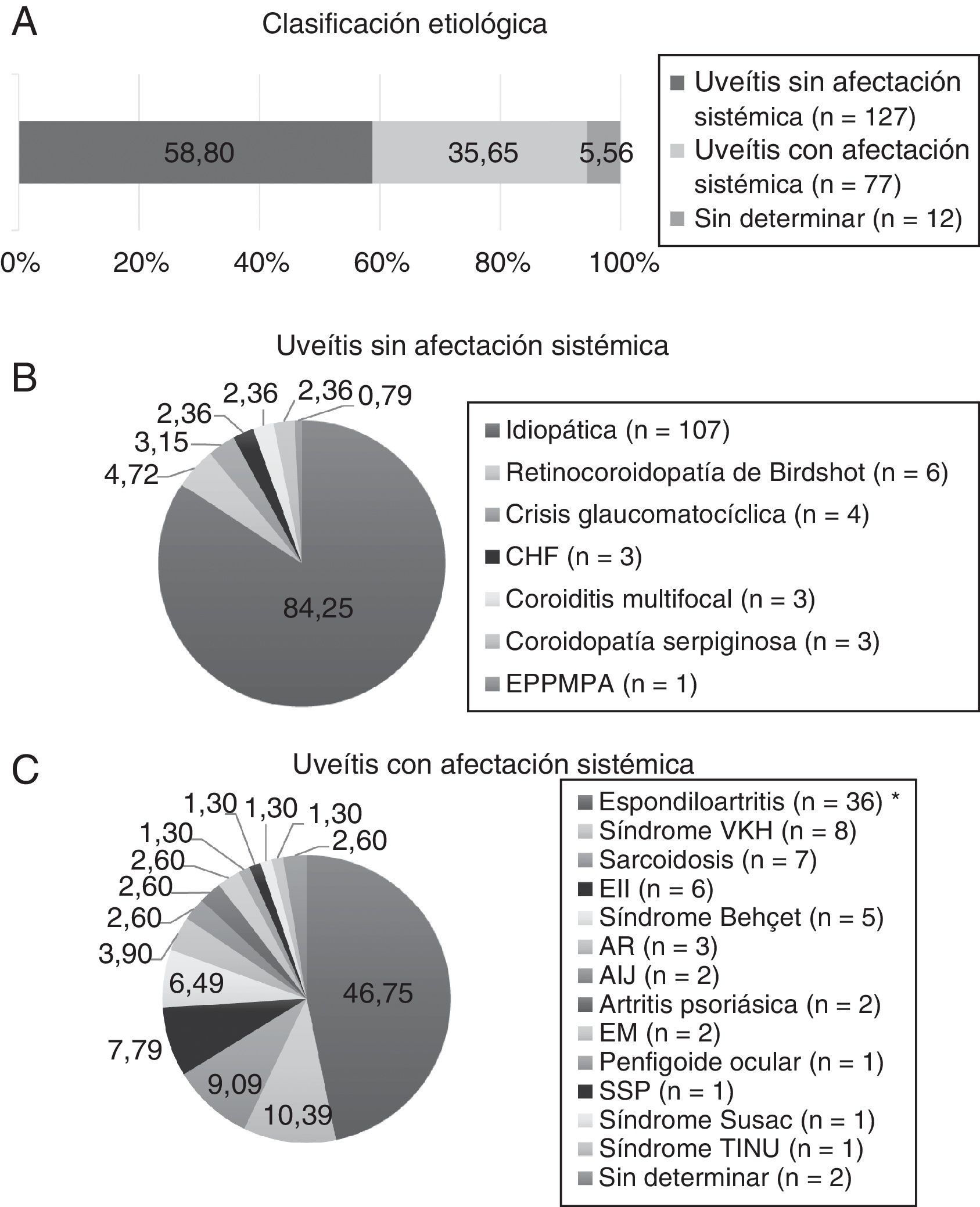
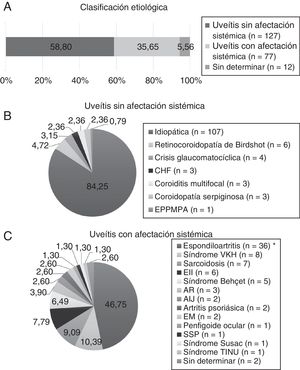
ResultadosCaracterísticas demográficas y patrones de afectaciónSe incluyen 216 pacientes, de los cuales 134 (62,04%) son mujeres. La media de edad al inicio del seguimiento es 50,04±15,93 años. Según la etiología (fig. 1), las uveítis sin afectación sistémica resultaron las más frecuentes (58,80%) y fueron, mayoritariamente, idiopáticas (84,25%). Las uveítis asociadas a enfermedades inflamatorias sistémicas constituyeron el 35,65% y se asociaron principalmente a espondiloartritis (59,74%), incluyendo espondilitis anquilosante, espondiloartritis axial no radiográfica, espondiloartritis periférica, artritis idiopática juvenil, artritis psoriásica y enfermedad inflamatoria intestinal. Un pequeño porcentaje de pacientes quedó sin clasificación etiológica por ausencia de datos (12 pacientes, 5,56%).
Clasificación etiológica. AIJ: artritis idiopática juvenil; AR: artritis reumatoide; CHF: ciclitis heterocrómica de Fuchs; EII: enfermedad inflamatoria intestinal; EM: esclerosis múltiple; EPPMPA: epiteliopatía pigmentaria placoide multifocal posterior aguda; SSP: síndrome Sjögren primario; TINU: nefritis tubulointersticial y uveítis; VKH: Vogt-Koyanagi-Harada. * Incluye espondilitis anquilosante, espondiloartritis axial no radiográfica y espondiloartritis periférica.
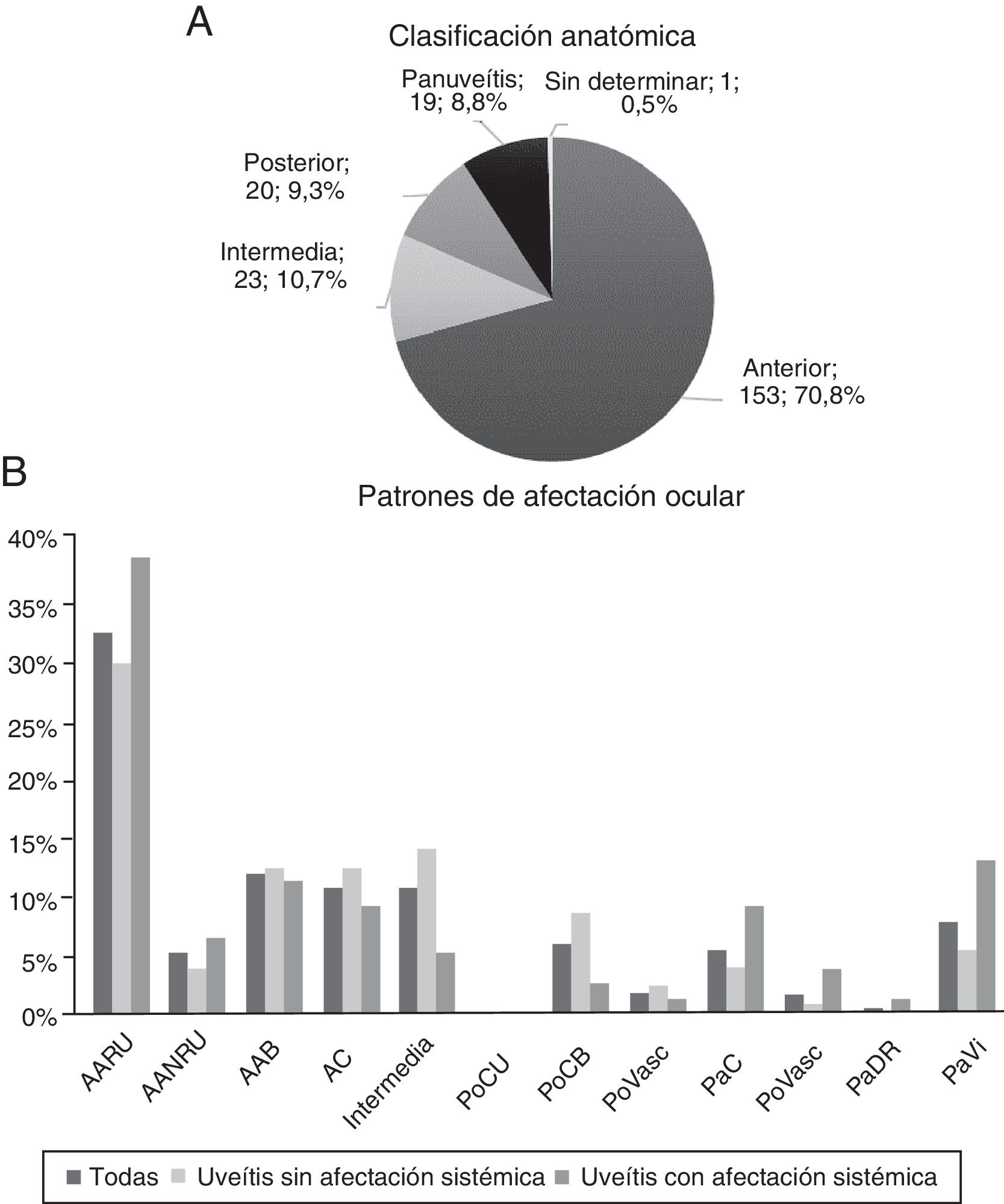
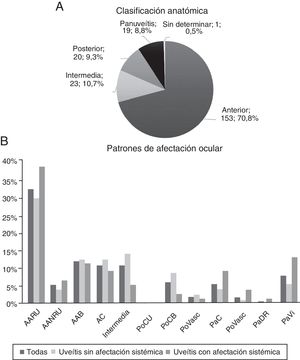
Los gráficos de la figura 2 describen la localización anatómica y los patrones de afectación. Predominan las anteriores (70,83%) y el patrón de afectación principal es el de uveítis anterior unilateral aguda recidivante (32,41%).
Clasificación anatómica y patrones de afectación ocular.
AAB: anterior aguda bilateral; AANRU: anterior aguda no recidivante unilateral; AARU: anterior aguda recidivante unilateral; AC: anterior crónica; PaC: panuveítis con coriorretinitis; PaDR: panuveítis con desprendimiento exudativo de retina; PaVasc: panuveítis con vasculitis retiniana; PaVi: panuveítis con vitritis; PoCB: posterior con coriorretinitis bilateral; PoCU: posterior con coriorretinitis unilateral; PoVasc: posterior con vasculitis retiniana.
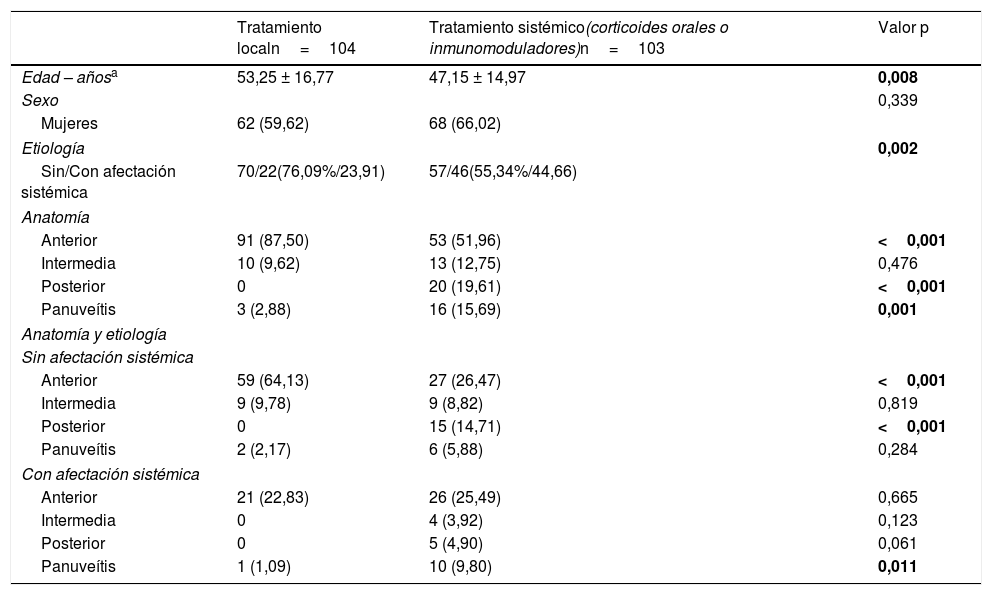
Se analizaron las características de los pacientes según el tratamiento recibido, local o sistémico (incluye corticoides e inmunomoduladores) (tabla 1). Se excluyeron del análisis 9 pacientes que recibían inmunomoduladores para su enfermedad de base con anterioridad. De los 207 pacientes estudiados, 103 (49,76%) recibieron tratamiento sistémico y 104 (50,24%), tratamiento local. A este último grupo pertenecen los 12 pacientes sin clasificación etiológica previamente descritos.
Tipo de tratamiento requerido*
| Tratamiento localn=104 | Tratamiento sistémico(corticoides orales o inmunomoduladores)n=103 | Valor p | |
|---|---|---|---|
| Edad – añosa | 53,25 ± 16,77 | 47,15 ± 14,97 | 0,008 |
| Sexo | 0,339 | ||
| Mujeres | 62 (59,62) | 68 (66,02) | |
| Etiología | 0,002 | ||
| Sin/Con afectación sistémica | 70/22(76,09%/23,91) | 57/46(55,34%/44,66) | |
| Anatomía | |||
| Anterior | 91 (87,50) | 53 (51,96) | <0,001 |
| Intermedia | 10 (9,62) | 13 (12,75) | 0,476 |
| Posterior | 0 | 20 (19,61) | <0,001 |
| Panuveítis | 3 (2,88) | 16 (15,69) | 0,001 |
| Anatomía y etiología | |||
| Sin afectación sistémica | |||
| Anterior | 59 (64,13) | 27 (26,47) | <0,001 |
| Intermedia | 9 (9,78) | 9 (8,82) | 0,819 |
| Posterior | 0 | 15 (14,71) | <0,001 |
| Panuveítis | 2 (2,17) | 6 (5,88) | 0,284 |
| Con afectación sistémica | |||
| Anterior | 21 (22,83) | 26 (25,49) | 0,665 |
| Intermedia | 0 | 4 (3,92) | 0,123 |
| Posterior | 0 | 5 (4,90) | 0,061 |
| Panuveítis | 1 (1,09) | 10 (9,80) | 0,011 |
Entre paréntesis figuran los valores en porcentaje. En negrita se destacan los resultados estadísticamente significativos, p < 0,05.
Se encontraron diferencias en la edad al inicio del seguimiento entre ambos grupos de tratamiento, siendo menor en los pacientes que requirieron tratamiento sistémico (p=0,008). Según la etiología, precisaron más tratamiento sistémico las uveítis con afectación extraocular (p=0,002). Igualmente, se encontraron diferencias en la respuesta al tratamiento según el patrón anatómico, p<0,001 para uveítis anterior y posterior y p=0,001 para panuveítis. De hecho, solo el 39,85% de las anteriores requirió tratamiento sistémico, mientras que las posteriores y panuveítis lo necesitaron en el 100,00% y en el 84,21% de los casos, respectivamente. El 59,09% de las intermedias precisó tratamiento sistémico.
Tratamiento con corticoidesDe los 103 pacientes que requirieron tratamiento sistémico, 69 (66,99%) recibieron corticoides orales y, de ellos, 11 (10,68%) se controlaron sin necesitar inmunomoduladores. No hubo diferencias estadísticamente significativas entre los pacientes que precisaron corticoides orales y los que no.
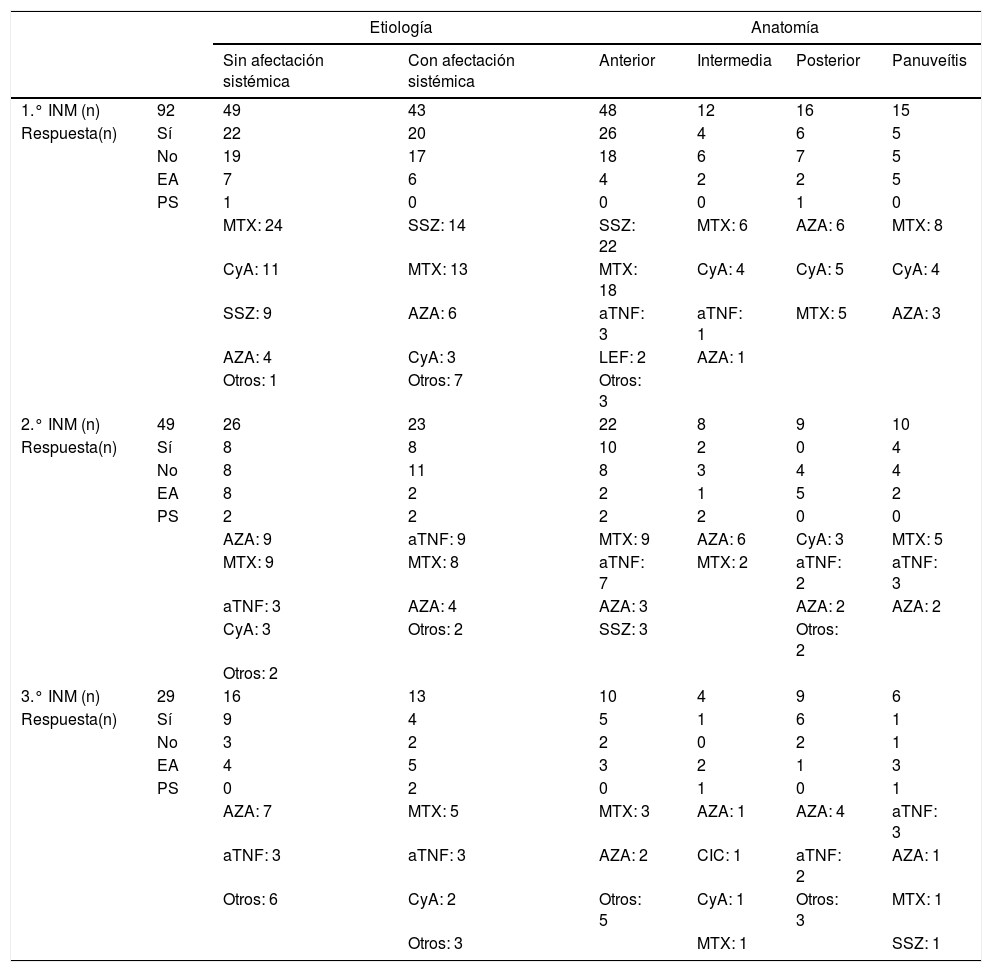
Tratamiento con inmunomoduladoresNoventa y dos pacientes recibieron un primer fármaco inmunomodulador. En este grupo de pacientes predominan las mujeres (64 pacientes, 69,57%). De los 92 pacientes, 49 (53,26%) precisaron un segundo inmunomodulador, 29 (31,52%) precisaron un tercero y 14 (15,22%) necesitaron entre cuatro y siete fármacos (tabla 2). Todos los tratamientos biológicos fueron anti-TNF (infliximab o adalimumab), administrados en 4 pacientes con espondiloartritis, 3 con síndrome de Vogt-Koyanagi-Harada (VKH), 3 con enfermedad de Birdshot, 2 con síndrome de Behçet, 2 con sarcoidosis, uno con artritis idiopática juvenil, uno con enfermedad inflamatoria intestinal y 4 sin afectación sistémica (dos con panuveítis y dos con uveítis anterior crónica).
Tratamiento con inmunomoduladores. Fármacos empleados y respuesta a los mismos en función de la etiología y el patrón anatómico
| Etiología | Anatomía | ||||||
|---|---|---|---|---|---|---|---|
| Sin afectación sistémica | Con afectación sistémica | Anterior | Intermedia | Posterior | Panuveítis | ||
| 1.° INM (n) | 92 | 49 | 43 | 48 | 12 | 16 | 15 |
| Respuesta(n) | Sí | 22 | 20 | 26 | 4 | 6 | 5 |
| No | 19 | 17 | 18 | 6 | 7 | 5 | |
| EA | 7 | 6 | 4 | 2 | 2 | 5 | |
| PS | 1 | 0 | 0 | 0 | 1 | 0 | |
| MTX: 24 | SSZ: 14 | SSZ: 22 | MTX: 6 | AZA: 6 | MTX: 8 | ||
| CyA: 11 | MTX: 13 | MTX: 18 | CyA: 4 | CyA: 5 | CyA: 4 | ||
| SSZ: 9 | AZA: 6 | aTNF: 3 | aTNF: 1 | MTX: 5 | AZA: 3 | ||
| AZA: 4 | CyA: 3 | LEF: 2 | AZA: 1 | ||||
| Otros: 1 | Otros: 7 | Otros: 3 | |||||
| 2.° INM (n) | 49 | 26 | 23 | 22 | 8 | 9 | 10 |
| Respuesta(n) | Sí | 8 | 8 | 10 | 2 | 0 | 4 |
| No | 8 | 11 | 8 | 3 | 4 | 4 | |
| EA | 8 | 2 | 2 | 1 | 5 | 2 | |
| PS | 2 | 2 | 2 | 2 | 0 | 0 | |
| AZA: 9 | aTNF: 9 | MTX: 9 | AZA: 6 | CyA: 3 | MTX: 5 | ||
| MTX: 9 | MTX: 8 | aTNF: 7 | MTX: 2 | aTNF: 2 | aTNF: 3 | ||
| aTNF: 3 | AZA: 4 | AZA: 3 | AZA: 2 | AZA: 2 | |||
| CyA: 3 | Otros: 2 | SSZ: 3 | Otros: 2 | ||||
| Otros: 2 | |||||||
| 3.° INM (n) | 29 | 16 | 13 | 10 | 4 | 9 | 6 |
| Respuesta(n) | Sí | 9 | 4 | 5 | 1 | 6 | 1 |
| No | 3 | 2 | 2 | 0 | 2 | 1 | |
| EA | 4 | 5 | 3 | 2 | 1 | 3 | |
| PS | 0 | 2 | 0 | 1 | 0 | 1 | |
| AZA: 7 | MTX: 5 | MTX: 3 | AZA: 1 | AZA: 4 | aTNF: 3 | ||
| aTNF: 3 | aTNF: 3 | AZA: 2 | CIC: 1 | aTNF: 2 | AZA: 1 | ||
| Otros: 6 | CyA: 2 | Otros: 5 | CyA: 1 | Otros: 3 | MTX: 1 | ||
| Otros: 3 | MTX: 1 | SSZ: 1 | |||||
aTNF: anti-TNF;. AZA: azatioprina;. CIC: ciclofosfamida; CyA: ciclosporina; EA: efecto adverso;INM: inmunomodulador; LEF: leflunomida; MTX: metotrexato; PS: pérdida de seguimiento; SSZ: sulfasalazina.
En la tabla 2 se detallan además los fármacos empleados como primera, segunda y tercera líneas de tratamiento y la respuesta obtenida según etiología y localización anatómica. El fármaco más empleado como primera opción, en general, es metotrexato. En las uveítis con afectación sistémica se prescriben por igual metotrexato y sulfasalazina, en las anteriores se emplea más sulfasalazina y en las posteriores más azatioprina. El fármaco más empleado como segundo inmunomodulador sigue siendo metotrexato, pero también es frecuente el uso de azatioprina e infliximab.
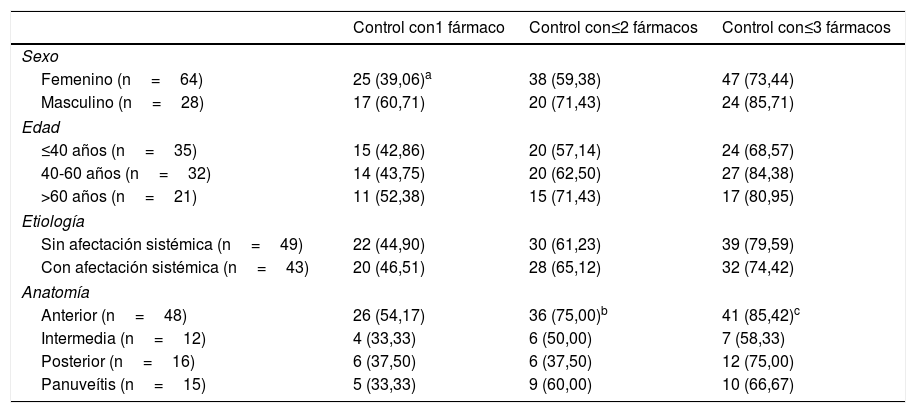
La tabla 3 muestra la proporción de pacientes que se controlaron con los tres primeros inmunomoduladores. Los varones respondieron mejor que las mujeres al primer inmunomodulador, aunque esta diferencia no alcanza significación estadística (p=0,055). No hubo diferencias significativas en la respuesta a los sucesivos fármacos en función de la edad y la presencia o no de afectación sistémica.
Proporción de pacientes que responden favorablemente a los inmunomoduladores*
| Control con1 fármaco | Control con≤2 fármacos | Control con≤3 fármacos | |
|---|---|---|---|
| Sexo | |||
| Femenino (n=64) | 25 (39,06)a | 38 (59,38) | 47 (73,44) |
| Masculino (n=28) | 17 (60,71) | 20 (71,43) | 24 (85,71) |
| Edad | |||
| ≤40 años (n=35) | 15 (42,86) | 20 (57,14) | 24 (68,57) |
| 40-60 años (n=32) | 14 (43,75) | 20 (62,50) | 27 (84,38) |
| >60 años (n=21) | 11 (52,38) | 15 (71,43) | 17 (80,95) |
| Etiología | |||
| Sin afectación sistémica (n=49) | 22 (44,90) | 30 (61,23) | 39 (79,59) |
| Con afectación sistémica (n=43) | 20 (46,51) | 28 (65,12) | 32 (74,42) |
| Anatomía | |||
| Anterior (n=48) | 26 (54,17) | 36 (75,00)b | 41 (85,42)c |
| Intermedia (n=12) | 4 (33,33) | 6 (50,00) | 7 (58,33) |
| Posterior (n=16) | 6 (37,50) | 6 (37,50) | 12 (75,00) |
| Panuveítis (n=15) | 5 (33,33) | 9 (60,00) | 10 (66,67) |
Entre paréntesis figuran los valores en porcentaje.
Según la localización anatómica, 48 de los 153 pacientes con uveítis anterior (31,37%) necesitaron inmunomoduladores, controlándose el 85,42% con el primer, segundo o tercer fármaco. De las uveítis intermedias, 12 de 23 (52,17%) requirieron inmunomoduladores y únicamente se controlaron el 58,33% con los tres primeros fármacos. De las posteriores, 16 de 20 (80,00%) precisaron este tratamiento, con un porcentaje de respuesta favorable del 75,00% con la administración de uno a tres fármacos. Finalmente, 15 de 19 pacientes con panuveítis (78,95%) fueron tratados con inmunomoduladores, controlándose el 66,67% con los tres primeros fármacos.
De los pacientes con enfermedad sistémica que precisaron tratamiento inmunomodulador 25 eran uveítis anteriores, 3 intermedias, 5 posteriores y 9 panuveítis.
Al analizar los pacientes controlados con uno o dos inmunomoduladores, las uveítis posteriores respondieron peor que las anteriores (p=0,006). Las uveítis intermedias también respondieron peor que las anteriores, con una diferencia que roza la significación estadística (p=0,051).
DiscusiónLas uveítis no infecciosas más frecuentes en nuestra consulta son las uveítis sin afectación sistémica idiopáticas y las uveítis asociadas a espondiloartritis, similar a lo reflejado en otros estudios15,17–19. El alto porcentaje de uveítis idiopáticas en nuestra muestra comparado con otras revisiones realizadas en nuestro país se debe a que hemos excluido las uveítis infecciosas, posquirúrgicas, postraumáticas y los síndromes de enmascaramiento, que representan un alto porcentaje en otras series20. Hay otras zonas donde son más prevalentes las uveítis asociadas al síndrome de Behçet, sarcoidosis y VKH8,21.
Según la localización anatómica, las uveítis anteriores fueron las más frecuentes y, dentro de estas, las agudas recidivantes. Fueron menos frecuentes las intermedias, las posteriores y las panuveítis, de forma similar a lo descrito en otros estudios8,15,17–19. Sin embargo, hay poblaciones donde las posteriores y las panuveítis superan en frecuencia a las intermedias8,18,19, probablemente por una mayor prevalencia en estas áreas de uveítis con afectación posterior, como las asociadas a los síndromes de Behçet y VKH, y a la no exclusión de las uveítis infecciosas en estos estudios.
Entre los pacientes controlados con tratamiento local, las uveítis anteriores son las mayoritarias de forma estadísticamente significativa, como también reflejan otros trabajos11,14. Según la etiología, se observa que se controlan mejor las uveítis sin afectación sistémica, lo cual es coherente con lo expuesto anteriormente, puesto que la mayoría son anteriores. Por tanto, los pacientes con uveítis asociada a enfermedad sistémica, posterior o panuveítis son más susceptibles de necesitar tratamiento sistémico. Cuando analizamos en conjunto el patrón anatómico y la etiología (tabla 1), en los casos con afectación sistémica el patrón anatómico influye poco y se requiere, en general, más tratamiento sistémico.
Destacar también que los pacientes que requieren tratamiento sistémico son más jóvenes que los controlados con tratamiento local. Esto puede explicarse por la distribución asimétrica de los diferentes tipos de uveítis según la edad. En nuestra consulta, los pacientes mayores de 50 años presentan más uveítis sin asociación extraocular, anteriores y panuveítis, y en los menores de 50 años se diagnostican más uveítis asociadas a enfermedad sistémica, intermedias y posteriores. Estos hallazgos nos parecen interesantes, pero no hemos encontrado datos al respecto en la literatura.
De los que reciben tratamiento sistémico, las mujeres se controlan peor que los varones y necesitan inmunomoduladores en un mayor porcentaje. Esto puede explicarse por la mayor frecuencia de varones con uveítis aguda no recidivante.
Las uveítis posteriores en nuestra consulta necesitan por igual corticoides orales e inmunomoduladores, a diferencia de lo expuesto en otros trabajos, en que la mayoría de ellas se controla con corticoides orales1. Esto puede deberse al cambio en las pautas de tratamiento en los últimos años, con la disminución de las dosis de corticoides sistémicos y la introducción de los inmunomoduladores de forma más precoz. Es más, el 45% de los pacientes diagnosticados de uveítis en nuestra consulta, y que no recibían terapia inmunosupresora previa por su enfermedad de base, inicia tratamiento inmunomodulador. Este dato difiere de lo presentado en otros trabajos22, en que la necesidad de inmunomoduladores es menor (14%), probablemente por la inclusión en los análisis de uveítis infecciosas, posquirúrgicas y postraumáticas.
El fármaco más empleado en nuestra consulta es metotrexato, al igual que en otros estudios, probablemente por su buena relación eficacia-precio-toxicidad12,23. En las uveítis sin afectación sistémica el segundo fármaco más utilizado es ciclosporina, como en otros trabajos24,25, sobre todo en las intermedias y posteriores. En las uveítis asociadas a enfermedades sistémicas y en las anteriores cobra importancia sulfasalazina, por su buen resultado en las uveítis anteriores asociadas a espondiloartritis26.
Los tratamientos biológicos son fármacos que también han demostrado eficacia1,12,27. Los más empleados en nuestros pacientes son infliximab y adalimumab, que son también los más utilizados en otras series de trabajos recientes12,13,28.
En cuanto al cambio de inmunomodulador, el primero controla la inflamación ocular del 45% de nuestros pacientes, de forma similar a otros estudios29. Sin embargo, esto varía dependiendo del tipo de uveítis. Según el sexo, las mujeres responden peor al primer fármaco y precisan un segundo en el 60% de los casos, frente al 40% de los varones. Esto, como hemos comentado, probablemente se explique por las diferencias de etiología y patrón de afectación detectadas.
Según la localización anatómica, también encontramos diferencias. El 75% de las uveítis anteriores se controla con el primer o segundo fármaco, mientras que más de la mitad de las posteriores necesita por lo menos tres para ello. También observamos una peor respuesta de las uveítis intermedias en comparación con las anteriores. El 40% de las uveítis intermedias necesita llegar a un cuarto inmunomodulador para controlar la enfermedad, frente al 15% de las uveítis anteriores. No hemos podido contrastar en la literatura estos datos porque no existen estudios que analicen la respuesta de estas uveítis a los sucesivos inmunomoduladores, pero sí es conocida la mayor gravedad y peor pronóstico de las uveítis posteriores1,9.
Un estudio reciente evalúa la tasa de interrupción de los distintos inmunosupresores en 110 pacientes y muestra una tasa de retención de estos fármacos al año y a los 10 años del 74 y 16%, respectivamente. Las causas de interrupción fueron ineficacia o efectos adversos en casi la mitad de los casos, similar a nuestra frecuencia, y mejoría clínica en un 38%24.
Como limitación del estudio cabe señalar que es un estudio retrospectivo con las restricciones que esto conlleva en cuanto a la obtención de datos, de la exploración oftalmológica y la caracterización de las uveítis, al no estar toda la información recogida de forma sistemática. Otra limitación es el número de pacientes, que queda reducido al clasificar en subgrupos, disminuyendo la potencia estadística del estudio.
El uso de terapia inmunosupresora y los nuevos tratamientos biológicos con sus potenciales efectos secundarios, los avances en el diagnóstico precoz de las enfermedades reumáticas y la necesidad del conocimiento profundo de la patología ocular, junto con la necesidad de una medición precisa de los desenlaces oculares, respaldan la importancia de las consultas multidisciplinarias, en las que el conocimiento de reumatólogos y oftalmólogos se aúnan y potencian en el seguimiento y manejo de estos pacientes.
En resumen, casi la mitad de los pacientes con uveítis no infecciosa requiere inmunomoduladores. Con frecuencia el paciente necesita cambio o asociación de estos fármacos y el porcentaje de pacientes que llega a un tercer cambio de medicación varía desde un 15% en las uveítis anteriores hasta un 42% en las intermedias.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.