La osteoporosis causa considerable morbilidad, mortalidad y utilización de recursos sanitarios en las naciones industrializadas. En ellas, su importancia es relativamente bien conocida, pero existen notables carencias en la información de dicho impacto en los países en desarrollo1.
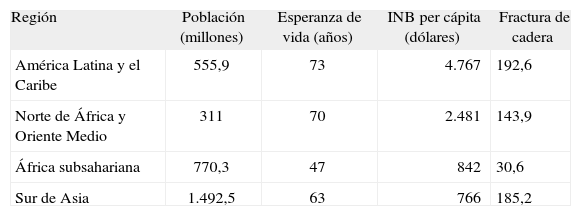
América Latina y el Caribe, el sur de Asia, África del norte y Oriente Medio y África subsahariana son regiones donde la mayoría de los países se consideran “en desarrollo”. La tabla 1 muestra algunos datos clave de estas regiones en el año 20062,3. La esperanza de vida al nacer es inferior a los 50 años sólo en África subsahariana y algunos estudios han demostrado una incidencia significativa de fracturas de cadera en las demás regiones1,4-13. Aproximadamente el 5% de la población alcanza los 65 años de edad y entre el 10 y el 15% son mayores de 50 años en la mayoría de las regiones, aunque hay grandes diferencias entre países específicos. La variada composición étnica vista en estas regiones puede influir en variaciones en densidad ósea y estilo de vida y, por tanto, en el eventual riesgo de fractura. El acceso a la atención médica también varía entre un país y otro. Aunque la mayoría de los países cuentan con seguridad social y diversas formas de seguros médicos, altas proporciones de la población dependen de modelos de pago por servicio, con una limitada o inexistente cobertura de los gastos para la detección y el tratamiento de la osteoporosis.
Datos clave de países en desarrollo, 2006
| Región | Población (millones) | Esperanza de vida (años) | INB per cápita (dólares) | Fractura de cadera |
| América Latina y el Caribe | 555,9 | 73 | 4.767 | 192,6 |
| Norte de África y Oriente Medio | 311 | 70 | 2.481 | 143,9 |
| África subsahariana | 770,3 | 47 | 842 | 30,6 |
| Sur de Asia | 1.492,5 | 63 | 766 | 185,2 |
Otras realidades demográficas de estas regiones incluyen la tendencia a la “urbanización” de la población, con una alta tasa de analfabetismo y de educación primaria incompleta en muchos países. El conocimiento y las actitudes hacia el cuidado de la salud (incluida la salud ósea) pueden ser inadecuados en grandes proporciones de la población3 (tabla 1).
También destacan las enormes diferencias en el ingreso nacional bruto per cápita, como muestra de la situación económica de cada región. Los recursos para la salud de cada país usualmente reflejan esta realidad. La distribución de dicho ingreso es, sin embargo, muy inequitativa, donde el 10% de la población más rica tiene el 60,4% de la riqueza, y el 10% más pobre de la población sólo tiene el 1,6% de dicha riqueza3. Esta inequidad se revela también en la distribución de los recursos diagnósticos. Se estima que en toda Latinoamérica y el Caribe había, en el año 2007, menos de 2.800 osteodensitómetros para empleo axial. La recomendación de la International Osteoporosis Foundation de contar con al menos 10 de estas máquinas por millón de habitantes demandaría que la región tuviera al menos 5.500 densitómetros. Además, la mayoría de los existentes se encuentra en manos privadas y el acceso a ellos por parte de la población de menos recursos puede ser muy limitado (Sergio Ragi, 2007, comunicación personal). El panorama de acceso a diagnóstico es similar o peor en las otras regiones mencionadas aquí, con enormes zonas que incluyen a varios países que no cuentan con ningún densitómetro.
Hay pocos estudios acerca de la utilización de recursos para la osteoporosis y las fracturas en los países en desarrollo. Una estimación de los costos de tratamiento anual con un bisfosfonato, incluidos 2 consultas médicas y un estudio de osteodensitometría en México, con la prevalencia conocida de osteoporosis por criterios densitométricos, osteopenia más 2 factores de riesgo, fractura vertebral e incidencia de fracturas de cadera concluye que se requeriría entre el 0,3 y el 0,4% del producto interno bruto (o cerca del 6% del gasto nacional en salud, que incluye tanto el gasto público como el privado) para tratar a mujeres que están en los límites que se reconocen como indicación de tratamiento médico14. La fractura de cadera usualmente requiere atención hospitalaria y la evaluación de los costos de su atención puede ser más accesible que los de otras fracturas relacionadas con la osteoporosis. Algunos estudios han explorado los costos directos de tratar una fractura de cadera1,15. Las estimaciones de la atención de este costo se sitúan entre 4.500 y 6.000 dólares. En el estudio más reciente sobre este tópico, se encontró un costo promedio de 4.365 dólares por tratar una fractura de cadera en México, pero con enormes diferencias (de 1.612 a 13.777 dólares) según el sitio (público o privado) donde se trate. También se encuentran algunas diferencias en estos costos entre los diversos países, pero éstos sólo representan una parte del impacto real, ya que estas estimaciones no incluyen los gastos de rehabilitación o la necesidad de institucionalización de muchos pacientes ni los ingresos perdidos por familiares que han de dedicar parte de su tiempo al cuidado de pacientes con secuelas funcionales.
Idealmente, las decisiones deberían incluir la noción del riesgo absoluto de fractura de cadera en 10 años. Este riesgo muestra grandes diferencias en los diversos países en que se ha definido16. En México se considera que es del 8,5% en mujeres y del 3,8% en varones de más de 50 años4.
Ante este panorama, el diseño de programas de prevención y tratamiento adaptables a las circunstancias de cada región y país parece una tarea impostergable. Es evidente que en la mayoría de los países en desarrollo la evolución de la composición demográfica muestra un considerable incremento en la esperanza de vida al nacer y esto permite esperar un considerable aumento de la población anciana, con su peculiar carga de problemas de salud. Los informes acerca de la incidencia y la prevalencia de las fracturas asociadas a osteoporosis ya disponibles en muchos de nuestros países muestran cifras comparables con las encontradas en las naciones desarrolladas. Los recursos disponibles para la salud (para el tratamiento agudo de las fracturas, su rehabilitación y el manejo crónico, para centros de diagnóstico y terapia con fármacos contra la osteoporosis) son limitados en la mayoría de los países o están asignados a otras prioridades de salud.
Las guías internacionalmente aceptadas pueden adaptarse a nuestras realidades y pueden ser promovidas por las organizaciones de profesionales de la salud y de pacientes, pero requieren de la aceptación y el apoyo de las autoridades de salud17. Los pasos deberían incluir:
- –
Campañas para promover la atención sobre la osteoporosis y sus consecuencias entre la población en riesgo y los profesionales de la salud. Estas campañas deben tener un carácter positivo y “propositivo”, basadas en sólidas bases científicas y alejadas de la promoción comercial de todo tipo. En este tipo de campañas debe incluirse: la promoción de un estilo de vida saludable entre la población en general, con énfasis en los aspectos que contribuyen a la salud ósea. Aquí debe mencionarse la urgencia para promover que niños y adolescentes tengan una dieta rica en fuentes de calcio y la actividad física, capaces de optimizar la construcción de una masa ósea pico. Asimismo, estas medidas pueden aplicarse a adultos que deben preservar su masa ósea, añadiendo la necesidad de limitar su exposición a tóxicos para el hueso, como el tabaco, el abuso del alcohol y ciertos fármacos.
- –
El desarrollo de guías nacionales o regionales, basadas en evidencias, para el diagnóstico y el tratamiento de la osteoporosis, que sean susceptibles de evaluación por auditoría. Las sociedades profesionales han de contribuir para dicho desarrollo y es necesario encontrar caminos para su difusión entre los profesionales de la salud.
- –
El desarrollo y la implementación de guías para el tratamiento de fracturas por fragilidad, su rehabilitación y la prevención de caídas.
- –
La recolección de información sobre el impacto económico de la osteoporosis y las fracturas asociadas a ella.
- –
El desarrollo de registros nacionales de fracturas para comprender la evolución de este fenómeno en la población.
Estos pasos pueden contribuir a reducir el creciente impacto de las fracturas osteoporóticas. Su implementación requerirá de sólidas bases científicas y el compromiso de los encargados de las políticas sanitarias, de los profesionales de la salud, organizaciones de pacientes y, eventualmente, de la población en general17.
Sin embargo, el clínico que enfrenta a pacientes individuales en riesgo de osteoporosis y fracturas por fragilidad ha de tomar decisiones aun en casos con limitación de recursos para su atención. La decisión de solicitar una osteodensitometría puede afinarse mediante alguno de los índices propuestos para identificar a quién estudiar, como el OsteoRisk (también conocido como OST y OSTA), que incluye sólo la edad y el peso y que puede identificar de manera confiable a quienes más probablemente tendrán masa ósea baja18. Existe, asimismo, información confiable acerca de la importancia de los factores de riesgo independientes que permiten identificar a quienes tienen un mayor riesgo de sufrir una fractura de cadera, aparte del resultado de la osteodensitometría. Estos son: edad avanzada, índice de masa corporal por debajo de 19, historia personal de fractura sufrida después de los 50 años, historia de consumo de corticosteroides, historia de fractura de cadera en familiar de primer grado, enfermedades relacionadas con osteoporosis y fracturas, tabaquismo y abuso en el consumo de alcohol. Según éstos, sería posible tratar a las personas que mostraran mayor riesgo, aun antes de contar con una osteodensitometría19.
Una vez definida la necesidad de tratar a un paciente dado, debe excluirse razonablemente que haya una causa de osteoporosis secundaria, lo que puede hacerse por medios clínicos y por algunos estudios simples y accesibles en la mayoría de los casos. Todos los pacientes deben recibir suplementos con calcio y vitamina D20. La importancia de esta última no sólo se basa en numerosos estudios que han probado su contribución en la ganancia mineral, en reducción del número de caídas y en la prevención de fracturas, sino que se ha reconocido la gran frecuencia de concentraciones inadecuadas de dicha vitamina en más de la mitad de las mujeres posmenopáusicas sanas, aun en países soleados21,22. Además, la suplementación con vitamina D (colecalciferol) es barata.
El tratamiento con fármacos antirresortivos, en especial los bisfosfonatos, es indispensable en aquellas con historia de fracturas por fragilidad y en aquellas con osteoporosis definida por osteodensitometría, en especial cuando tienen otros factores de riesgo. Estos agentes son relativamente costosos, aunque se consideran costoefectivos si se tiene en cuenta la ganancia en QUALY (años de vida ajustados por calidad de vida)23. Muchas mujeres posmenopáusicas en riesgo pueden beneficiarse del tratamiento con terapia de reemplazo hormonal, considerando algunas lecciones aprendidas del estudio llamado Women's Health Initiative. Dicha terapia también ha mostrado ser costo-efectiva en la prevención de fracturas24. La eficacia del tratamiento farmacológico podría incrementarse con una serie de medidas no farmacológicas, como programas de ejercicio, que deberían ser adecuados a cada caso particular y por medidas para la prevención de caídas, como la identificación de obstáculos en casa, el uso de apoyos para la marcha y la corrección de defectos visuales, entre otras.
Ningún paciente en riesgo debería quedar sin un proceso diagnóstico, con o sin osteodensitometría. Aun aquellos que no accederán a fármacos antirresortivos por su costo pueden beneficiarse de los suplementos de calcio y vitamina D. La modificación del estilo de vida, en especial el incremento del ejercicio, evitar la exposición a tóxicos y la prevención de caídas pueden contribuir a evitar muchas fracturas. Una visión positiva del clínico, sólidamente basada en aspectos científicos, puede contribuir a paliar la limitación de recursos ante pacientes individuales y, eventualmente, ante la salud pública.