Introducción Las últimas evidencias revelan que la infección por COVID-19 no tienen peor pronóstico en los pacientes con enfermedades inflamatorias inmunomediadas (EIMI), aunque desarrollan menor respuesta a la vacunación.
ObjetivoComparar la incidencia de COVID-19 y características clínicas en pacientes con EIMI entre la primera y sexta olas.
MétodoEstudio observacional prospectivo de 2 cohortes de pacientes con EIMI diagnosticados de COVID-19. Primera cohorte: marzo-mayo de 2020; segunda cohorte: diciembre/2021 a febrero/2022.
Se recogieron variables sociodemográficas y clínicas, y en la segunda cohorte el estado de vacunación contra la COVID-19. El análisis estadístico estableció las diferencias de las características y la evolución clínica entre ambas cohortes.
ResultadosDe un total de 1.627 pacientes en seguimiento, contrajeron COVID-19 durante la primera ola 77 (4,60%) y 184 en la sexta (11,3%). En la sexta hubo menos hospitalizaciones, ingresos en cuidados intensivos y fallecimientos que en la primera (p=0,000) y 180 pacientes (97,8%) tenían al menos una dosis de vacuna.
ConclusiónLa detección precoz y la vacunación han evitado la aparición de complicaciones graves.
Recent evidence shows that COVID-19 infection does not have a worse prognosis in patients with immune-mediated inflammatory diseases (IMID), although they develop a worse response to vaccination.
ObjectiveTo compare the incidence of COVID-19 and clinical features in patients with IMID between the first and sixth waves.
MethodProspective observational study of two cohorts of IMID patients diagnosed with COVID-19. First cohort March to May 2020, and second cohort December/2021 to February/2022.
Sociodemographic and clinical variables were collected and, in the second cohort, COVID-19 vaccination status. Statistical analysis established differences in characteristics and clinical course between the two cohorts.
ResultsIn total, 1627 patients were followed up, of whom 77 (4.60%) contracted COVID-19 during the first wave and 184 in the sixth wave (11.3%). In the sixth wave, there were fewer hospitalisations, intensive care unit admissions, and deaths than in the first wave (P=.000) and 180 patients (97.8%) had at least one dose of vaccine.
ConclusionEarly detection and vaccination have prevented the occurrence of serious complications.
La enfermedad por SARS-CoV-2, se identificó por primera vez en China a finales de 2019. Su mecanismo de infección a través de gotitas, aerosol y contacto, es la causa de su gran facilidad de contagio y su vertiginosa propagación al resto del mundo1,2. Entre los factores de riesgo que se determinaron para una peor evolución de la COVID-19 fueron: la edad avanzada (>65 años), enfermedades crónicas y comorbilidades, personas inmunodeprimidas o aquellas en tratamiento inmunosupresor/inmunomodulador como pacientes con enfermedades inflamatorias inmunomediadas (EIMI)3,4. En este último caso, se recomendó la monitorización para la detección precoz de la infección por SARS-CoV-2, y en el caso de infección por COVID-19, valorar la supresión del tratamiento de forma individual5–7. Las nuevas vacunas de ARNm contra el SARS-CoV-2 han demostrado una elevada eficacia en la población en general, y supone una de las principales estrategias preventivas en pacientes que reciben terapia inmunosupresora/inmunomoduladora. En cambio, se ha detectado una falta de respuesta a la vacunación en los pacientes con EIMI, aunque hay evidencia de que, en aquellos que no responden a la primera dosis de vacuna, las dosis de refuerzo aumentan hasta en el 47% su eficacia8.
En la primera ola, las enfermeras llevaron a cabo un seguimiento telemático y la monitorización de los tratamientos. Sin embargo, en la sexta ola prevaleció la atención presencial sobre la telemática, que principalmente daba respuesta a consultas relacionadas con la vacunación. Por ello, el objetivo de nuestro estudio fue comparar la incidencia de COVID-19 en pacientes con EIMI, entre la primera y sexta olas de la pandemia, así como describir las características clínicas de los pacientes en tratamiento en un centro especializado en dichas enfermedades.
Material y métodosSe llevó a cabo un estudio observacional prospectivo de 2 cohortes de pacientes en seguimiento/tratamiento en un centro de EIMI de un hospital de alta complejidad con diagnóstico confirmado de COVID-19. La primera cohorte se realizó durante el periodo comprendido del 12 de marzo al 29 de mayo de 2020, y la segunda tuvo lugar del 1 de diciembre de 2021 al 28 de febrero de 2022.
Los participantes fueron pacientes en seguimiento/tratamiento con fármacos biológicos o pequeñas moléculas dirigidas en un centro de EIMI vinculado a un hospital alta complejidad. Los criterios de inclusión fueron pacientes que contrajeron infección por COVID-19 durante el periodo de estudio y se confirmó enfermedad por COVID-19 mediante PCR o test de antígenos.
Se recogieron las variables sociodemográficas edad y sexo, y las variables clínicas: EIMI, especialidad, tratamiento y vía de administración, síntomas, necesidad de hospitalización por COVID-19 e ingreso en unidades de cuidados intensivos (UCI). En la segunda cohorte también se recogieron las variables: vacunación contra la COVID-19, y en aquellos pacientes que estaban vacunados, el número de dosis administradas.
Se realizó un análisis descriptivo presentando las variables cuantitativas con media (?) y desviación estándar (DE) o mediana y rango intercuartílico para variables con distribución asimétrica, y las cualitativas con frecuencias (Fr) y porcentajes (%). Para verificar la asociación entre las variables, se utilizaron las pruebas exactas de Mann-Whitney y Fisher. En todas las pruebas se consideraron valores de p<0,05 estadísticamente significativos. El análisis de datos se realizó utilizando el SPSS® v.24.
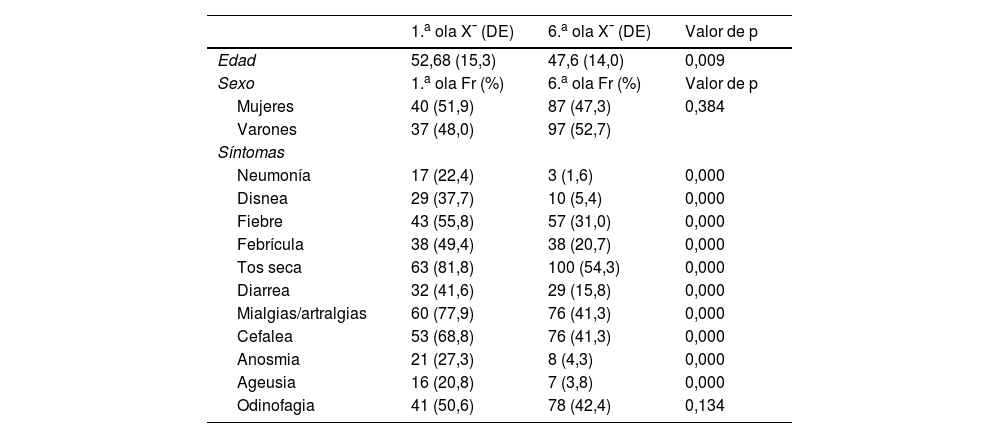
ResultadosDe los 1.627 pacientes con EIMI en seguimiento, contrajeron COVID-19 durante la primera ola 77 pacientes (4,60%) y 184 en la sexta (11,3%). En la primera ola, 40 mujeres (51,9%) tuvieron COVID-19 y 87 (47,3%) en la sexta ola, no encontrándose diferencias significativas entre ambas olas en cuanto al sexo (p=0,384). La media de edad en la primera ola fue de 52,7 años (DE: 15,3), significativamente mayor que en la sexta ola (p=0,009), en que la media de edad fue de 47,6 años (DE: 14,0). Las variables sociodemográficas de la primera y sexta olas se muestran en la tabla 1.
Variables sociodemográficas y síntomas en la 1.a y 6.a olas
| 1.a ola X¯ (DE) | 6.a ola X¯ (DE) | Valor de p | |
|---|---|---|---|
| Edad | 52,68 (15,3) | 47,6 (14,0) | 0,009 |
| Sexo | 1.a ola Fr (%) | 6.a ola Fr (%) | Valor de p |
| Mujeres | 40 (51,9) | 87 (47,3) | 0,384 |
| Varones | 37 (48,0) | 97 (52,7) | |
| Síntomas | |||
| Neumonía | 17 (22,4) | 3 (1,6) | 0,000 |
| Disnea | 29 (37,7) | 10 (5,4) | 0,000 |
| Fiebre | 43 (55,8) | 57 (31,0) | 0,000 |
| Febrícula | 38 (49,4) | 38 (20,7) | 0,000 |
| Tos seca | 63 (81,8) | 100 (54,3) | 0,000 |
| Diarrea | 32 (41,6) | 29 (15,8) | 0,000 |
| Mialgias/artralgias | 60 (77,9) | 76 (41,3) | 0,000 |
| Cefalea | 53 (68,8) | 76 (41,3) | 0,000 |
| Anosmia | 21 (27,3) | 8 (4,3) | 0,000 |
| Ageusia | 16 (20,8) | 7 (3,8) | 0,000 |
| Odinofagia | 41 (50,6) | 78 (42,4) | 0,134 |
En cuanto a la especialidad, hubo diferencias significativas (p=0.023), con mayor incidencia de COVID-19 en los pacientes de reumatología en la primera ola (33 pacientes, 41,8%), en cambio en la sexta ola, la especialidad con mayor número de pacientes contagiados fue digestivo con 93 pacientes (50,5%). La incidencia de los síntomas en ambas olas se muestra en la tabla 1. Con relación a las enfermedades de los pacientes en ambos periodos, el mayor número de pacientes que contrajeron COVID-19 tenían enfermedad de Crohn (EC) en la primera ola 22 (27,2%) pacientes vs. 62 (33,7%) pacientes en la sexta ola, sin diferencias estadísticamente significativas (0,055).
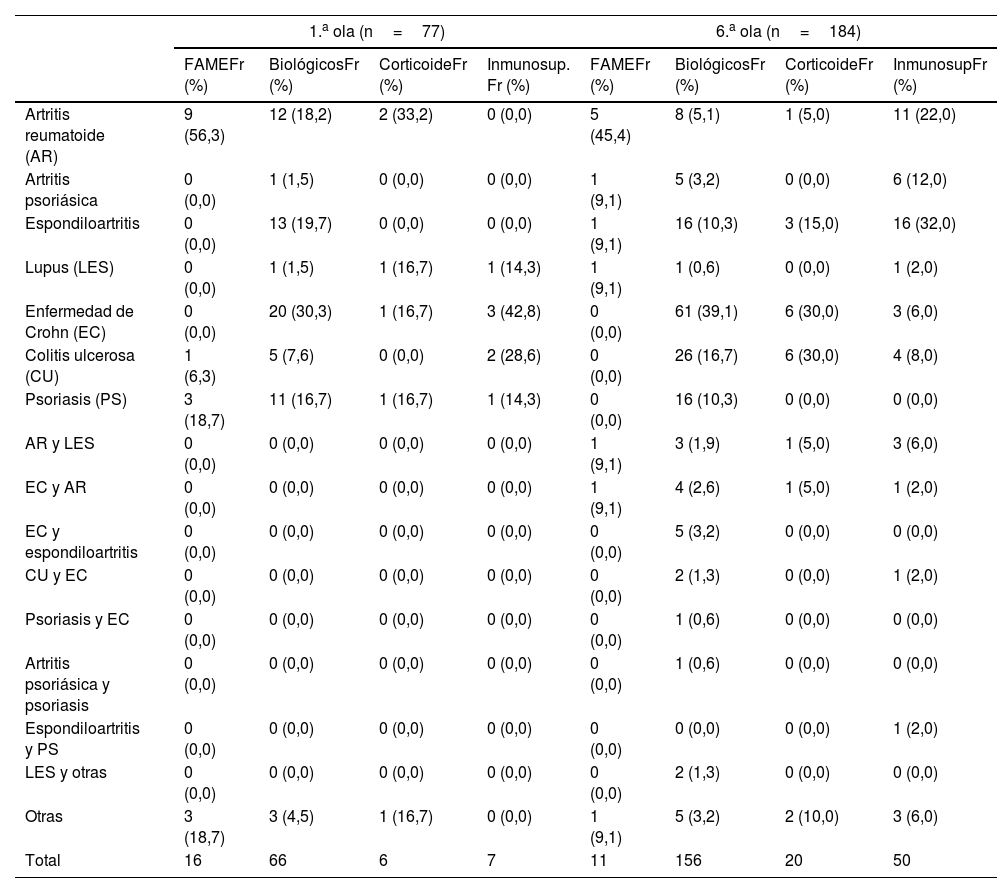
En la tabla 2 se muestra la descripción de tipo de enfermedad inmunomediada y tratamiento. En la primera ola 16 (20,8%) pacientes estaban en tratamiento con FAME o inmunomoduladores, 66 (85,7%) con terapias biológicas, 6 (7,8%) con corticoides y recibían tratamiento con inmunosupresores 7 (9,1%) y los pacientes con enfermedad reumatológica estaban en tratamiento con FAME el 12 (75%), biológicos 30 (45,5%), corticoides 4 (66,8%) e inmunosupresores uno (14,3%). En la sexta ola, estaban en tratamiento con FAME 11 (6,0%), con fármacos biológicos 158 (85,9%), con corticoides 20 (10,9%) y 40 (21,7%) tenían tratamiento inmunosupresor, siendo los pacientes con enfermedad reumatológica mayoría en el tratamiento con FARME 10 (90,9%) e inmunosupresores 40 (80%) y los pacientes con enfermedad digestiva en tratamiento con fármacos biológicos 89 (57,1%) y corticoides 12 (60%).
Enfermedad inmunomediada vs. tipo de tratamiento
| 1.a ola (n=77) | 6.a ola (n=184) | |||||||
|---|---|---|---|---|---|---|---|---|
| FAMEFr (%) | BiológicosFr (%) | CorticoideFr (%) | Inmunosup. Fr (%) | FAMEFr (%) | BiológicosFr (%) | CorticoideFr (%) | InmunosupFr (%) | |
| Artritis reumatoide (AR) | 9 (56,3) | 12 (18,2) | 2 (33,2) | 0 (0,0) | 5 (45,4) | 8 (5,1) | 1 (5,0) | 11 (22,0) |
| Artritis psoriásica | 0 (0,0) | 1 (1,5) | 0 (0,0) | 0 (0,0) | 1 (9,1) | 5 (3,2) | 0 (0,0) | 6 (12,0) |
| Espondiloartritis | 0 (0,0) | 13 (19,7) | 0 (0,0) | 0 (0,0) | 1 (9,1) | 16 (10,3) | 3 (15,0) | 16 (32,0) |
| Lupus (LES) | 0 (0,0) | 1 (1,5) | 1 (16,7) | 1 (14,3) | 1 (9,1) | 1 (0,6) | 0 (0,0) | 1 (2,0) |
| Enfermedad de Crohn (EC) | 0 (0,0) | 20 (30,3) | 1 (16,7) | 3 (42,8) | 0 (0,0) | 61 (39,1) | 6 (30,0) | 3 (6,0) |
| Colitis ulcerosa (CU) | 1 (6,3) | 5 (7,6) | 0 (0,0) | 2 (28,6) | 0 (0,0) | 26 (16,7) | 6 (30,0) | 4 (8,0) |
| Psoriasis (PS) | 3 (18,7) | 11 (16,7) | 1 (16,7) | 1 (14,3) | 0 (0,0) | 16 (10,3) | 0 (0,0) | 0 (0,0) |
| AR y LES | 0 (0,0) | 0 (0,0) | 0 (0,0) | 0 (0,0) | 1 (9,1) | 3 (1,9) | 1 (5,0) | 3 (6,0) |
| EC y AR | 0 (0,0) | 0 (0,0) | 0 (0,0) | 0 (0,0) | 1 (9,1) | 4 (2,6) | 1 (5,0) | 1 (2,0) |
| EC y espondiloartritis | 0 (0,0) | 0 (0,0) | 0 (0,0) | 0 (0,0) | 0 (0,0) | 5 (3,2) | 0 (0,0) | 0 (0,0) |
| CU y EC | 0 (0,0) | 0 (0,0) | 0 (0,0) | 0 (0,0) | 0 (0,0) | 2 (1,3) | 0 (0,0) | 1 (2,0) |
| Psoriasis y EC | 0 (0,0) | 0 (0,0) | 0 (0,0) | 0 (0,0) | 0 (0,0) | 1 (0,6) | 0 (0,0) | 0 (0,0) |
| Artritis psoriásica y psoriasis | 0 (0,0) | 0 (0,0) | 0 (0,0) | 0 (0,0) | 0 (0,0) | 1 (0,6) | 0 (0,0) | 0 (0,0) |
| Espondiloartritis y PS | 0 (0,0) | 0 (0,0) | 0 (0,0) | 0 (0,0) | 0 (0,0) | 0 (0,0) | 0 (0,0) | 1 (2,0) |
| LES y otras | 0 (0,0) | 0 (0,0) | 0 (0,0) | 0 (0,0) | 0 (0,0) | 2 (1,3) | 0 (0,0) | 0 (0,0) |
| Otras | 3 (18,7) | 3 (4,5) | 1 (16,7) | 0 (0,0) | 1 (9,1) | 5 (3,2) | 2 (10,0) | 3 (6,0) |
| Total | 16 | 66 | 6 | 7 | 11 | 156 | 20 | 50 |
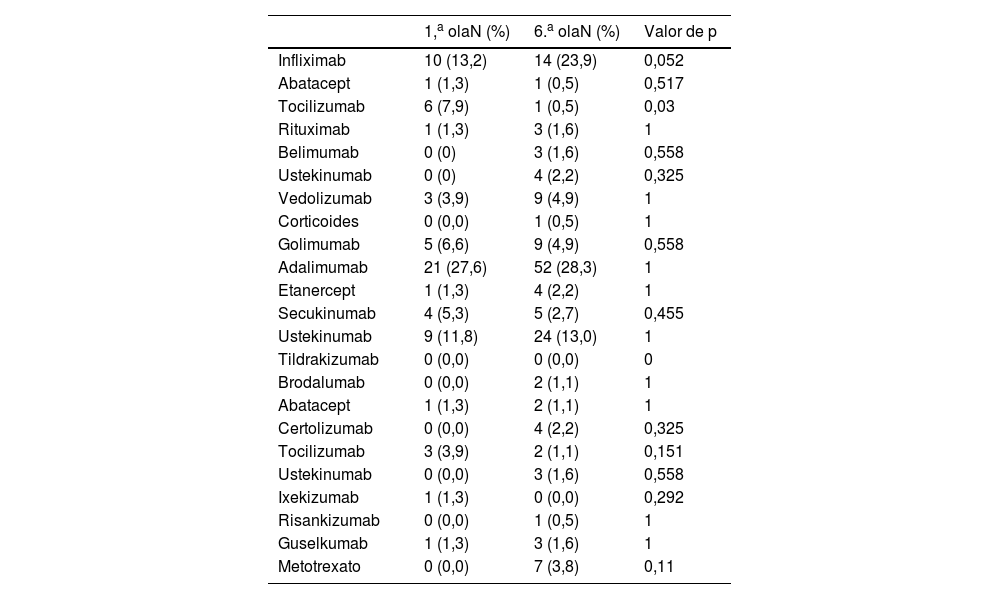
Con relación a la vía de administración de los tratamientos, no se encontraron diferencias entre ambas cohortes en cuanto a la vía de administración intravenosa (p=0,057), subcutánea (p=0,389) y oral (p=0,250). En la tabla 3 se describen los tratamientos intravenosos y subcutáneos que estaban recibiendo los pacientes.
Tratamientos intravenosos y subcutáneos
| 1,a olaN (%) | 6.a olaN (%) | Valor de p | |
|---|---|---|---|
| Infliximab | 10 (13,2) | 14 (23,9) | 0,052 |
| Abatacept | 1 (1,3) | 1 (0,5) | 0,517 |
| Tocilizumab | 6 (7,9) | 1 (0,5) | 0,03 |
| Rituximab | 1 (1,3) | 3 (1,6) | 1 |
| Belimumab | 0 (0) | 3 (1,6) | 0,558 |
| Ustekinumab | 0 (0) | 4 (2,2) | 0,325 |
| Vedolizumab | 3 (3,9) | 9 (4,9) | 1 |
| Corticoides | 0 (0,0) | 1 (0,5) | 1 |
| Golimumab | 5 (6,6) | 9 (4,9) | 0,558 |
| Adalimumab | 21 (27,6) | 52 (28,3) | 1 |
| Etanercept | 1 (1,3) | 4 (2,2) | 1 |
| Secukinumab | 4 (5,3) | 5 (2,7) | 0,455 |
| Ustekinumab | 9 (11,8) | 24 (13,0) | 1 |
| Tildrakizumab | 0 (0,0) | 0 (0,0) | 0 |
| Brodalumab | 0 (0,0) | 2 (1,1) | 1 |
| Abatacept | 1 (1,3) | 2 (1,1) | 1 |
| Certolizumab | 0 (0,0) | 4 (2,2) | 0,325 |
| Tocilizumab | 3 (3,9) | 2 (1,1) | 0,151 |
| Ustekinumab | 0 (0,0) | 3 (1,6) | 0,558 |
| Ixekizumab | 1 (1,3) | 0 (0,0) | 0,292 |
| Risankizumab | 0 (0,0) | 1 (0,5) | 1 |
| Guselkumab | 1 (1,3) | 3 (1,6) | 1 |
| Metotrexato | 0 (0,0) | 7 (3,8) | 0,11 |
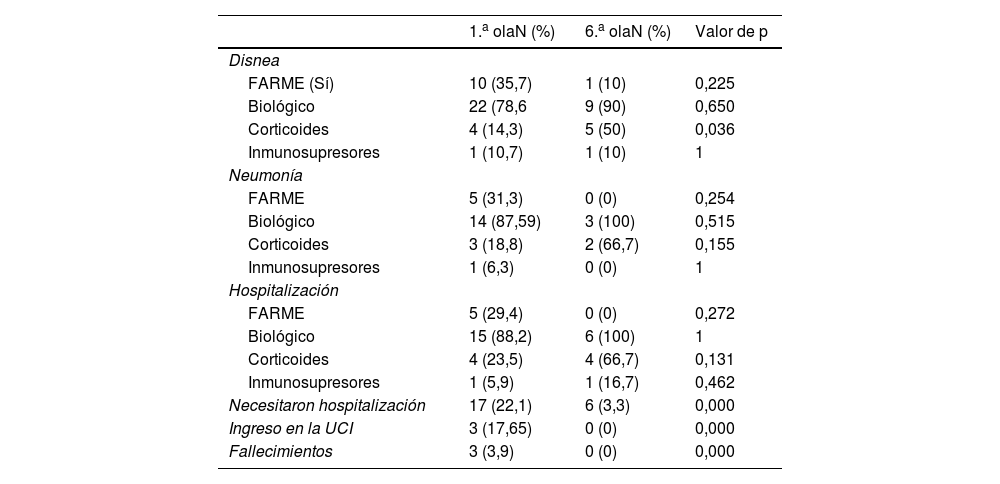
En la primera ola, del total de pacientes contagiados ingresaron 17 (22,1%) y en la sexta ola, fueron hospitalizados únicamente 6 pacientes (3,3%), 4 de la especialidad de digestivo y 2 de reumatología. De los 23 pacientes que precisaron ingreso, 12 (52,2%) eran de reumatología, 8 (34,8%) digestivo y 3 (13,0%) dermatología, y estaban en tratamiento con adalimumab 5 (21,7%), rituximab 3 (13,1%), ustekinumab 3 (13,1%), infliximab, 2 (8,7%), golimumab 2 (8,7%), tocilizumab 3 (13,1%), abatacept 2 (8,7%) secukinumab 2 (8,7%) y etanercept uno (4,3%).
En la primera ola fallecieron 3 pacientes, uno con artritis reumatoide en tratamiento con abatacept, otro con espondiloartritis en tratamiento con certolizumab y el tercero con enfermedad de Crohn en tratamiento con adalimumab. En la tabla 4 se muestran los síntomas graves y tratamiento, así como las hospitalizaciones, ingresos en unidad de cuidados intensivos (UCI) y fallecimientos por COVID-19.
Síntomas graves y tratamiento, hospitalizaciones, ingresos en unidad de cuidados intensivos (UCI) y fallecimientos por COVID-19
| 1.a olaN (%) | 6.a olaN (%) | Valor de p | |
|---|---|---|---|
| Disnea | |||
| FARME (Sí) | 10 (35,7) | 1 (10) | 0,225 |
| Biológico | 22 (78,6 | 9 (90) | 0,650 |
| Corticoides | 4 (14,3) | 5 (50) | 0,036 |
| Inmunosupresores | 1 (10,7) | 1 (10) | 1 |
| Neumonía | |||
| FARME | 5 (31,3) | 0 (0) | 0,254 |
| Biológico | 14 (87,59) | 3 (100) | 0,515 |
| Corticoides | 3 (18,8) | 2 (66,7) | 0,155 |
| Inmunosupresores | 1 (6,3) | 0 (0) | 1 |
| Hospitalización | |||
| FARME | 5 (29,4) | 0 (0) | 0,272 |
| Biológico | 15 (88,2) | 6 (100) | 1 |
| Corticoides | 4 (23,5) | 4 (66,7) | 0,131 |
| Inmunosupresores | 1 (5,9) | 1 (16,7) | 0,462 |
| Necesitaron hospitalización | 17 (22,1) | 6 (3,3) | 0,000 |
| Ingreso en la UCI | 3 (17,65) | 0 (0) | 0,000 |
| Fallecimientos | 3 (3,9) | 0 (0) | 0,000 |
UCI: unidad de cuidados intensivos.
En cuanto a la vacunación contra la COVID-19, en la sexta ola 180 pacientes (97,8%) tenían puesta al menos una dosis de vacuna, de los que 104 pacientes (58,1%) tenían 3 dosis, 66 pacientes (36,9%) 2 dosis y 9 pacientes (5,0%) una dosis. Contrajeron COVID-19 en la 6.ª ola 184 pacientes, de los que 27 (14,7%) habían contraído la enfermedad anteriormente y 13 pacientes (48,1%) tenían alguna enfermedad inmunomediada reumatológica, sin diferencias significativas en relación al resto de especialidades (p=0,890).
DiscusiónDesde el comienzo de la pandemia de SARS-CoV-2, los pacientes con EIMI se han considerado una población vulnerable por la naturaleza inmunomediada de la enfermedad, y por el uso de fármacos inmunomoduladores/inmunosupresores que pueden contribuir al aumento del riesgo de infección3,4. Hasta el momento, la literatura indica que las EIMI no suponen mayor riesgo de sufrir infección por SARS-CoV-2 que en la población general, sino que el aumento del riesgo se debe a las comorbilidades asociadas9–11.
La información sobre cómo afectó infección a una cohorte de pacientes con enfermedad inmunomediada, es de especial interés dadas las características de las enfermedades y los tratamientos para controlar la actividad inflamatoria, que se desconocía si podían modificar el curso de la enfermedad de COVID-19 durante la primera ola, y la influencia que han tenido en la sexta ola. La saturación del sistema sanitario sufrido durante la primera ola, podría haber producido un infradiagnóstico en los pacientes con EIMI, puesto que solamente se realizaban pruebas diagnósticas a aquellos que precisaban atención hospitalaria. En nuestro estudio, la infección por COVID-19 durante la sexta ola, afectó al doble de pacientes con EIMI, que en la primera, en cambio, fueron significativamente menores los síntomas más graves de la infección como la neumonía, la disnea y la fiebre. Además, la sintomatología de la infección en los pacientes de este estudio fue leve, ningún paciente necesitó ingreso en la UCI, y tampoco se registró ningún fallecimiento. Por ello, podemos considerar que la gravedad de la infección por SARS-CoV-2 en la sexta ola, fue menor que en la primera, lo que revelaría la eficacia de las vacunas para la prevención de enfermedad grave. Por tanto, para mantener estos resultados en salud, y puesto que ciertas terapias inmunosupresoras influirían en la respuesta atenuada a la vacuna contra el SARS-CoV-2, sería recomendable administrar dosis de vacunación de refuerzo en estos pacientes12,13.
Estos resultados tienen especial relevancia, porque un número importante de EIMI comparten arquitectura genética con las manifestaciones graves de COVID-19. La bibliografía se describe de manera profusa los resultados de la evaluación en el riesgo de infecciones en enfermedades reumáticas, en función de los tratamientos y la fase de la enfermedad14–18. Los pacientes con enfermedades reumáticas también presentan mayor susceptibilidad a desarrollar infecciones que pueden estar relacionados con cambios inmunológicas asociados a su enfermedad y/o a los efectos inmunosupresores de los tratamientos empleados. Los datos aportados corroboran y amplían los ya publicados.
En nuestro estudio, los adultos que fallecieron estaban en tratamiento con medicamentos antirreumáticos modificadores de la enfermedad biológicos (DMARD biológicos), el resto de fármacos se relacionaron únicamente con el ingreso hospitalario y la neumonía, siendo este resultado coincidente con los datos de los registros internacionales19–25.
En conclusión, la atención multidisciplinar y coordinada ha garantizado la continuidad asistencial. Las consultas de enfermería, han sido claves para favorecer la adherencia al tratamiento y evitar su interrupción en los pacientes con EIMI. Además, las enfermeras están en una posición óptima para dar respuesta a las dudas que puedan surgir sobre las vacunas, y respaldar la confianza en los programas de vacunación. El seguimiento y monitorización de los pacientes con EIMI durante la primera ola, ha evitado la aparición de un mayor número de complicaciones durante la pandemia. Sería interesante que futuros estudios evalúen la sintomatología, los ingresos y la mortalidad en los pacientes con EIMI que reciban la dosis de refuerzo de la vacunación.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Nuestro agradecimiento a los sujetos del estudio, al Dr. C.M. González Fernandez y a Beatriz Villarrubia Martin por su contribución en la recopilación de datos para este estudio, a Mª Jesús Fernández Lizcano por el apoyo administrativo y a la Unidad de Apoyo a la investigación en enfermería por sus aportaciones metodológicas.