Introducción
El grupo de trabajo internacional ASAS Working Group y EULAR han colaborado para elaborar y publicar1 un conjunto de 10 recomendaciones basadas en la evidencia para el tratamiento de la espondilitis anquilosante (EA). Los objetivos han sido contribuir a la mejora de las consecuencias de la enfermedad en pacientes con EA, proporcionar herramientas útiles para la evaluación de la EA y normalizar el procedimiento EULAR de elaboración de recomendaciones para las enfermedades reumáticas comunes en cuanto a manejo y tratamiento2,3.
Se formó un comité de desarrollo de directrices multidisciplinario dentro del grupo de trabajo ASAS, se seleccionó a los participantes según su historia de publicaciones en EA, su conocimiento personal y la aprobación por parte de EULAR. En el estudio tomaron parte 22 expertos en el campo de la EA (20 reumatólogos, uno con EA y 2 cirujanos ortopedas) que representaban a 14 países. Se pidió a cada participante que contribuyera independientemente con 15 proposiciones clave relevantes para el tratamiento de la EA, para crear una lista exhaustiva de posibles temas de interés. Se utilizó una técnica Delphi para reducirlas a 10 recomendaciones finales predefinidas. Estas recomendaciones resultantes han sido el objeto de una reciente publicación y el reto es garantizar que se difundan lo más ampliamente posible.
Objetivo
En diferentes países europeos y no europeos se ha llevado a cabo un proyecto de evaluación de estas recomendaciones. El objetivo de dicho proyecto es recopilar datos de cómo perciben los reumatólogos cada una de estas 10 recomendaciones, cómo las aplican en la práctica clínica diaria y si hay barreras que limiten la puesta en práctica de estas recomendaciones.
Material y métodos
Se elaboró un cuestionario de evaluación de las recomendaciones ASA-EULAR para el tratamiento de la EA. Se remitió por correo postal los cuestionarios a 1.087 reumatólogos, el proyecto se llevó a cabo entre el 22 junio y el 31 de julio de 2006.
Los cuestionarios evaluaban para cada una de las recomendaciones si el reumatólogo estaba de acuerdo con cada una de las medidas, si las aplicaban en la práctica clínica y si existían barreras que limitasen su puesta en práctica en la consulta diaria.
Para el análisis de los datos (frecuencias, descriptivos y medias) se utilizó el software Excel y SPSS.
Resultados
De los 1.087 cuestionarios remitidos fueron contestados y devueltos 102, equivalentes a un 9% de tasa de respuesta. El 60% de los reumatólogos eran varones frente al 33% de mujeres (7% no especificado). La edad media de los reumatólogos era de 4 (rango, 28-80) años, y la media de años de práctica, 19 (rango, 2-59) años. El número medio asistido en la consulta fue de 304 (35-850) pacientes/mes y un 6% de éstos padecían EA, 19 pacientes de media (1-100).
El grado de acuerdo de las recomendaciones se evaluó en una escala de 1 (completamente en desacuerdo) a 10 (completamente de acuerdo). Todas las recomendaciones alcanzaron un grado de acuerdo cercano o superior a 8. Los resultados se exponen en la figura 1. En la figura 2 se exponen los resultados de la aplicabilidad en la práctica clínica de cada una de las recomendaciones. El ejercicio regular y la educación del paciente es la recomendación que menos se lleva a cabo en la clínica diaria. La recomendación que los especialistas aplican más en la práctica diaria es el uso de antiinflamatorios no esteroideos (AINE).
Figura 1. Grado de acuerdo con las recomendaciones ASAS-EULAR. Escala de 1 (completamente en desacuerdo) a 10 (completamente de acuerdo).
Figura 2. ¿Aplica estas recomendaciones a su práctica clínica diaria? Escala desde 1 (nunca) a 10 (siempre).
Figura 3. ¿Existen barreras que limitan la puesta en práctica de estas recomendaciones en la práctica clínica?
Para cada una de las medidas ASAS-EULAR las barreras que limitan su aplicación en la práctica clínica se describen a continuación (fig. 3; tabla 1):
Recomendación 1. Se debe adaptar el tratamiento teniendo en cuenta las manifestaciones actuales de la enfermedad, el grado de los síntomas actuales, los hallazgos clínicos e indicadores pronósticos (inflamación, actividad, dolor, función, discapacidad, lesiones estructurales...), la situación clínica general y los deseos y expectativas del paciente. El 37% de los especialistas no encuentran limitaciones. El impedimento más importante es el tiempo insuficiente del que se dispone en la consulta para llevar a cabo correctamente su evaluación. El 52% de los reumatólogos mencionaron esta limitación.
Recomendación 2. La monitorización de los pacientes con EA debe incluir historia clínica, parámetros de actividad clínica, pruebas de laboratorio e imágenes, de acuerdo a la presentación clínica, así como el ASAS core set. La frecuencia de monitorización debe decidirse individualmente dependiendo de los síntomas, severidad y tratamientos. El 14% de los especialistas no encontraron barreras que limitan la práctica de esta recomendación en la clínica diaria. La falta de tiempo para realizar una monitorización fue la limitación más frecuente (70%).
Recomendación 3. El tratamiento óptimo de la EA requiere una combinación de tratamientos farmacológicos y no farmacológicos. La principal barrera para aplicar esta medida es la falta de instalaciones apropiadas para: educación del paciente, ejercicio, terapia física y rehabilitación. El 60% de los especialistas coincidieron que el número de profesionales sanitarios cualificados (p. ej., fisioterapeutas) es la principal barrera en este aspecto.
Recomendación 4. El tratamiento no farmacológico de la EA incluye educación del paciente y ejercicio regular. Se debería considerar terapia física individual y de grupo, y las asociaciones de pacientes y grupos de autoayuda podrían ser útiles. El 75% de los reumatólogos mantienen que la principal limitación es, igualmente, la falta de instalaciones. Aproximadamente el 60% de los especialistas mantienen que el insuficiente número de profesionales sanitarios cualificados es el principal impedimento para la aplicación de esta medida.
Recomendación 5. Se recomienda utilizar AINE como tratamiento farmacológico de primera línea para los pacientes con EA con dolor y rigidez. En aquellos con aumento del riesgo gastrointestinal, se podría utilizar AINE no selectivos más un agente de protección gástrica o un inhibidor selectivo de la COX-2. El 35% de los especialistas no encuentran barreras para la aplicación de esta medida. La preocupación acerca de la seguridad a largo plazo de los AINE/inhibidores de la COX-2 es la principal barrera para que los especialistas apliquen esta recomendación en la práctica diaria.
Recomendación 6. Se podría considerar los analgésicos, tales como el paracetamol y los opioides, para el control del dolor en los pacientes en que los AINE son insuficientes, están contraindicados y/o se toleran escasamente. Uno de cada dos especialistas encuestados no identifican barreras que limiten el uso de analgésicos en los pacientes en los que los AINE son insuficientes. La adicción y/o tolerancia a opioides con su uso a largo plazo es la principal barrera cuando se aplica esta recomendación.
Recomendación 7. Pueden considerarse las infiltraciones con corticosteroides dirigidas al sitio local de la inflamación osteomuscular. El uso de corticosteroides sistémicos para la enfermedad axial no está apoyado por la evidencia. El 40% de los especialistas encuestados no identifican barreras para la puesta en práctica de esta medida. El miedo del paciente a las infiltraciones con corticosteroides es la principal barrera para aplicar esta recomendación.
Recomendación 8. No hay evidencia de la eficacia de los fármacos modificadores de la enfermedad (FAME), incluidos sulfasalazina y metotrexato, para el tratamiento de la enfermedad axial. La sulfasalazina puede considerarse en pacientes con artritis periférica. El 57% de los reumatólogos encuestados no encuentran barreras para aplicar esta medida en la práctica diaria. La falta de conciencia de esta evidencia entre los colegas profesionales sanitarios es la principal barrera para aplicar esta recomendación.
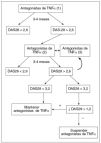
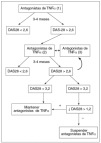
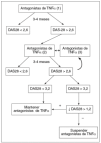
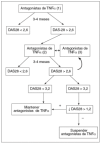
Recomendación 9. Debe administrarse tratamiento antifactor de necrosis tumoral (anti-TNF) alfa a los pacientes con actividad de la enfermedad persistentemente alta, a pesar de los tratamientos convencionales, según las recomendaciones de ASAS. No hay evidencia que apoye el uso obligatorio de FAME antes o concomitantemente con el tratamiento en pacientes con enfermedad axial. Cerca del 40% de los especialistas encuestados no encuentran barreras para la aplicación de esta medida. El 34% de los reumatólogos creen que la carga administrativa asociada a esta terapia es la principal barrera que limita su puesta en práctica.
Recomendación 10. Debe considerarse la artroplastia total de cadera en los pacientes con incapacidad o dolor que no responde a tratamiento y con evidencia radiológica de lesión estructural, independientemente de la edad. El 35% de los especialistas no encuentran limitaciones para la artroplastia de cadera en sus pacientes. El número insuficiente de profesionales sanitarios cualificados (25%) y la falta de acceso a instalaciones quirúrgicas apropiadas (25%) son las dos principales limitaciones de esta recomendación.
Discusión
Desde la introducción en la práctica clínica del uso de tratamientos biológicos se ha creado la necesidad de elaborar protocolos de consenso para cada una de las enfermedades reumáticas en las que están indicados. La elaboración de estas guías terapéuticas basadas en reuniones de grupos de expertos y líderes de opinión son interesantes para unificar y homogeneizar el diagnóstico, la evaluación, la monitorización y los tratamientos de las enfermedades reumáticas. Pero estas normas y recomendaciones que se publican se debe evaluarlas y valorar su aplicabilidad en cada uno de los países donde la incidencia, prevalencia, historia natural de cada región hacen más particulares estos procesos. En nuestro país, existe un buen conocimiento de estas recomendaciones publicadas por EULAR, y gozan de un alto grado de acuerdo entre los reumatólogos españoles. El uso de AINE es la recomendación más aplicada en la práctica clínica diaria y la educación del paciente es la recomendación con más limitaciones para ser llevada a cabo en nuestro medio.