Determinar causas de hospitalización en pacientes con lupus eritematoso sistémico (LES) internados en Hospital de Clínicas «José de San Martín», Buenos Aires, Argentina.
MétodosSe analizaron retrospectivamente historias clínicas de pacientes LES (SLICC 2012) durante o previo a la internación, desde 1-2014 hasta 12-2017. Datos demográficos, motivos de hospitalización, tratamientos, SLEDAI 2 K y condiciones comórbidas.
Resultados121 hospitalizaciones correspondientes a 72 pacientes, 25 pacientes (34,7%) tuvieron más de una hospitalización. Mujeres (83,3%), mediana de duración de la enfermedad hasta la admisión 5 años. Más de una causa de internación en 32, total de 164 motivos. La principal causa fue recaída de la enfermedad (52,4%). La manifestación más frecuente fue compromiso renal, serositis y compromiso pulmonar. Las infecciones fueron la segunda causa de hospitalización (26,8%); tracto urinario, neumonía y partes blandas. Compromiso cardiovascular 4,9%. Hospitalización en unidad cerrada 14,05%, mortalidad 2,48%.
ConclusiónRecaída de la enfermedad e infecciones, fueron las principales causas de hospitalización; la admisión secundaria a infección fue superior a la reportada en otras series.
To determine the reasons for hospitalisation in patients with systemic lupus erythematosus (SLE) admitted to the Hospital de Clínicas «José de San Martín» Buenos Aires, Argentina.
MethodsWe retrospectively analysed the clinical histories of SLE patients (SLICC 2012) during or prior to hospitalisation, from 1-2014 to 12-2017. Demographic data, reasons for hospitalisation, treatments, SLEDAI-2K and comorbid conditions.
Results121 hospitalisations corresponding to 72 patients, 25 patients (34.7%) were hospitalised more than once. Females (83.3%), the median length of disease until admission was 5 years. There was more than one reason for hospitalisation in 32, a total of 164 reasons. The main reason was relapse of disease (52.4%). The most frequent manifestations were renal involvement, serositis and pulmonary involvement. Infections were the second reason for hospitalisation (26.8%); urinary tract, pneumonia and soft tissue. Cardiovascular involvement 4.9%. Hospitalisation in a closed unit 14.05%, mortality 2.48%.
ConclusionRelapse of disease and infections were the main reasons for hospitalisation; admission secondary to infection was higher than that reported in other series.
El lupus eritematoso sistémico (LES) es una enfermedad autoinmunitaria crónica con una amplia variedad de manifestaciones clínicas y de laboratorio que cursa con exacerbaciones y remisiones1-2.
La hospitalización es frecuente, con una tasa anual estimada entre 8,6 y 18,9%1. Las principales causas de admisión reportadas son la recaída de la enfermedad y la infección aguda, constituyendo la distinción entre ambas un verdadero desafío diagnóstico y terapéutico. Mientras que las internaciones por recaída del LES varían entre 15 y 80,8%, las hospitalizaciones por infecciones oscilan entre el 9,4 y 23,2% según series recientes1-8.
Otras causas reportadas son enfermedad cardiovascular, trombosis venosa profunda (TVP) o tromboembolismo pulmonar (TEP), enfermedades autoinmunitarias asociadas, morbilidad asociada al embarazo, complicaciones por daño acumulado y reacciones adversas por drogas.
Los datos sobre los pacientes con LES hospitalizados difieren significativamente entre las distintas regiones geográficas, probablemente por factores étnicos, sociales y económicos, entre otros9. Aún entre poblaciones de Latinoamérica, existen diferencias en la presentación de la enfermedad10.
El objetivo de este estudio fue determinar las causas de hospitalización de los pacientes con LES internados en un hospital universitario de la Ciudad Autónoma de Buenos Aires, Argentina.
Materiales y métodosSe analizaron retrospectivamente las historias clínicas de los pacientes con diagnóstico de LES internados en el Hospital de Clínicas «José de San Martín», de la Ciudad Autónoma de Buenos Aires, Argentina, durante un período de cuatro años, desde enero del 2014 hasta diciembre del 2017. Como criterio de inclusión los pacientes debían ser mayores de 16 años y cumplir con los criterios de LES (SLICC 2012) durante o antes de la internación11.
La actividad de la enfermedad se midió mediante el SLE Disease Activity Index 2000 (SLEDAI-2K), considerando que un paciente estaba activo cuando el resultado era igual o mayor a cuatro12.
Se recolectaron los datos demográficos, condiciones comórbidas, motivos de internación, SLEDAI 2K y tratamiento al momento de la admisión. Las causas de hospitalización no se consideraban mutuamente excluyentes, de manera que si un paciente presentaba más de una causa, por ejemplo, recaída del LES e infección, se registraban ambas.
Se calculó el índice de Charlson que evalúa mortalidad al año (score 0, 12%; 1-2, 26%; 3-4, 52% y ≥ 5, 85%).
Para el análisis estadístico, se utilizó Epi Info v. 7.2. Se realizó un análisis descriptivo y se calculó porcentaje, media (DS) y mediana (RIQ). Se utilizaron test de Student y U de Mann-Whitney para comparar medias y medianas, respectivamente, en variables continuas. Se compararon variables dicotómicas mediante test de Fisher a dos colas, considerando estadísticamente significativa una p < 0,05.
ResultadosSe revisaron los datos de 121 internaciones correspondientes a 72 pacientes con LES. Nueve pacientes (9/72 pacientes, 12,5%) ingresaron por presentar compromiso orgánico que llevó al diagnóstico de LES durante la internación. 25 de los 72 pacientes (34,7%) tuvieron más de una internación.
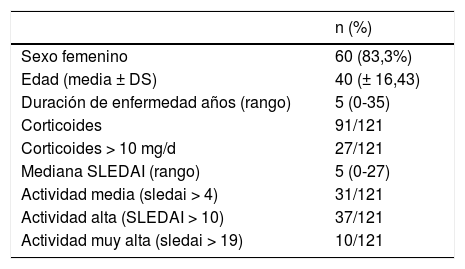
La tabla 1 muestra los datos demográficos, medicaciones y actividad de la enfermedad. La mayoría fueron mujeres (60; 83,3%), relación mujer:hombre de 5:1. La mediana de edad al diagnóstico fue de 26 años (RIQ 19-38) y la media de edad al momento de la internación fue de 40 años (DS 16,43). La duración de la enfermedad entre el diagnóstico de LES y la admisión tuvo una mediana de cinco años (RIQ 1-11; rango 0-35 años).
Datos demográficos y actividad por SLEDAI de los pacientes internados
| n (%) | |
|---|---|
| Sexo femenino | 60 (83,3%) |
| Edad (media ± DS) | 40 (± 16,43) |
| Duración de enfermedad años (rango) | 5 (0-35) |
| Corticoides | 91/121 |
| Corticoides > 10 mg/d | 27/121 |
| Mediana SLEDAI (rango) | 5 (0-27) |
| Actividad media (sledai > 4) | 31/121 |
| Actividad alta (SLEDAI > 10) | 37/121 |
| Actividad muy alta (sledai > 19) | 10/121 |
Las comorbilidades más frecuentes fueron hipertensión arterial (HTA) en 42 pacientes (34,7%), trombosis venosa profunda (TVP) en 21 (17,3%), hipotiroidismo en 19 (5,7%) y dislipidemia en 16 pacientes (13,2%). De los pacientes con TVP solo seis (28,6%) tenían síndrome antifosfolipídico (SAF) asociado. En cuanto al hipotiroidismo, ocho (42,1%) eran autoinmunitarios. Se observó superposición con otras enfermedades autoinmunitarias en el 19% de las internaciones, principalmente SAF seguido de esclerodermia sistémica.
Del total de pacientes 10 (8,6%) eran tabaquistas, 35 (26%) extabaquistas, 32 (44,4%) estaban vacunados contra neumococo y 28 (38,8%) contra influenza. Al momento de la internación la mediana de SLEDAI fue de cinco (Rango 0-27). Se observó una media del índice de Charlson de 1,42 (DS 0,84) con un rango entre 1 a 4.
De las 121 internaciones, se registró más de una causa de internación en 32, conformando un total de 164 motivos de admisión.
La tabla 2 muestra las causas de hospitalización de los pacientes con LES. La principal causa fue la recaída de la enfermedad 86/164 motivos (52,4%), siendo el compromiso renal 30/86 (34,8%), serositis 10/86 (11,6%) y compromiso pulmonar 9/86 (10,4%) los más comunes.
Causas de internación
| Causas de hospitalizaciónN:164 | n (%) |
|---|---|
| Recaída de la enfermedad | 86 (52,4) |
| Renal | 30 (34,8) |
| Serositis | 10 (11,6) |
| Pulmonar | 9 (10,5) |
| Articular | 8 (9,3) |
| Mucocutáneo | 7 (8,1) |
| Hematológico | 7 (8,1) |
| Gastro | 6 (7) |
| Neurológico | 5 (5,8) |
| Cardíaco | 4 (4,7) |
| Infecciones | 44 (26,8) |
| ITU | 12 (27,3) |
| Neumonía | 11 (25) |
| Piel y PB | 6 (13,6) |
| Ginecológico | 3 (6,8) |
| Sin focoBacteriemia | 3 (6,8)3 (6,8) |
| PrótesisHZ | 2 (4,6)1 (2,3) |
| Artritis séptica | 1 (2,3) |
| SífilisAbdominal | 1 (2,3)1 (2,3) |
| Cardiovascular(IAM, valvulopatías, insuficiencia cardiaca, shock cardiogénico) | 6 (4,96) |
| OTRAS | 28 (17) |
| Obstetricia | 5 (17,9) |
| Infusión de drogas | 4 (14,3) |
| TVP/TEP | 4 (14,3) |
| Estudios | 2 (7,1) |
| Psiquiátricas | 2 (7,1) |
| Fractura vertebral | 1 (3,6) |
| SAF catastrófico | 1 (3,6) |
| Cistitis lúpica | 1 (3,6) |
| Lumbalgia | 1 (3,6) |
| FOD | 1 (3,6) |
| Edema MMII | 1 (3,6) |
| Debilidad muscular | 1 (3,6) |
| Crisis miasténica | 1 (3,6) |
| SAE | 1 (3,6) |
| CA pulmón | 1 (3,6) |
| Epistaxis | 1 (3,6) |
CA: cáncer; FOD: fiebre de origen desconocido; HZ: herpes zóster; ITU: infección tracto urinario; MMI: miembros inferiores; SAE: síndrome ascítico edematoso; TVP/TEP: trombosis venosa profunda/tromboembolismo pulmonar.
Las infecciones fueron la segunda causa de internación, 44/164 (26,8%), siendo las más frecuentes infecciones del tracto urinario 12/44 (27,3%), neumonía 11/44 (25%) e infecciones de partes blandas 6/44 (13,6%). En los pacientes que desarrollaron neumonía no se encontraron diferencias significativas entre los vacunados y no vacunados para neumococo e influenza (p < 0,52 y p < 1, respectivamente).
La hospitalización por motivo cardiovascular se observó en 6/164 (4,96%).
Se encontraron otras causas en 28/164 (17%), como causas obstétricas en 5/28 (17,9%), infusión de drogas en 4/28 (14,3%), TVP/TEP en 4/28 (14,3%), psiquiátricas en 2/28 (7,1%), fractura vertebral en 1/28 (3,6%), entre otras. De las internaciones por TVP/TEP, tres tenían SAF asociado.
En las internaciones por recaída de la enfermedad la media de edad fue de 35 (SD 13,9) años versus 44,12 (SD 17,9) en el resto (p < 0,0017) y el tiempo de evolución de enfermedad tuvo una mediana de 3,5 (RIQ 1-7) vs. 7 años (RIQ 1-14; p < 0,0017), respectivamente.
El puntaje del SLEDAI-2K en recaída reveló una mediana de 10,4 (RIQ 4-16) mientras que en las restantes causas fue 0 (RIQ 0-5) (p < 0,01).
En las internaciones por recaída, el tiempo de internación fue 16,52 días (SD 15) vs. 11,75 (SD 8,9) días para las restantes causas (p < 0,03).
Requirieron unidad cerrada (unidad coronaria o terapia intensiva) 17/121 internaciones (14,05%). En estos casos, la mediana del tiempo de internación fue de 24 días (RIQ 14-30) comparados con 10 días (RIQ 5-15,5) en sala común (p < 0,008). No hubo diferencias estadísticamente significativas en cuanto a edad, tiempo de evolución de enfermedad, causas de internación, índice de Charlson, ni SLEDAI entre los que requirieron unidad cerrada en comparación con los que no la requirieron.
Tres pacientes (2,48%) fallecieron, siendo las causas de muerte, sepsis sin foco, complicación obstétrica y shock cardiogénico. No se observaron diferencias significativas en los valores del índice de Charlson entre los pacientes que fallecieron en comparación con los que sobrevivieron.
DiscusiónEn este estudio describimos las causas de internación de los pacientes con LES admitidos en nuestro hospital durante un período de cuatro años (2014-2017).
La principal causa de hospitalización fue la recaída en la enfermedad (52,4%), coincidiendo con lo reportado en la literatura especializada1,2,4,5,7,8. La tasa de admisión por esta causa es ampliamente variable, desde 15% en la cohorte danesa3 hasta 80,8% en la malasia8, lo que podría deberse no solo a diferencias étnicas y socioeconómicas, sino también al criterio médico utilizado para la hospitalización. Al igual que en otras series, los pacientes internados por recaída fueron más jóvenes, presentaron SLEDAI-2K más elevado y menor tiempo de evolución del LES1,4,6,7, avalando los datos que sugieren mayor agresividad durante los primeros cinco años de la enfermedad13.
La segunda causa más frecuente fueron las infecciones (26,8%). El porcentaje de internación por este motivo fue superior al reportado previamente (9,4-23,2%)1-8. Comparado con datos de Latinoamérica, el porcentaje fue similar a la cohorte hondureña (26,3%)14, aunque sensiblemente inferior a la peruana (42,6%)15. Esta discrepancia podría atribuirse en parte al diseño de nuestro estudio, en donde todas las causas de hospitalización fueron registradas y no solo la causa principal como en otros estudios, que podrían haber subestimado el porcentaje real de admisión por infecciones. Por otro lado, es evidente que los pacientes con LES son vulnerables a la infección tanto por la naturaleza de la enfermedad como por el tratamiento inmunosupresor indicado para manejo de las manifestaciones clínicas, pudiendo a su vez la infección influir sobre la actividad del LES16, de ahí la importancia de un adecuado balance entre control de la enfermedad y prevención de infección.
Dentro de las infecciones, las más frecuentes fueron las del tracto urinario (27,3%), seguidas por la neumonía (25%) y las infecciones de partes blandas (13,6%). Estudios previos, en cambio, identificaron la neumonía como la principal causa infecciosa de hospitalización1,2,4,7,14,15,17,18. Aunque en nuestro estudio un porcentaje elevado de pacientes presentaba vacunación contra neumococo e influenza, no se observaron diferencias significativas entre los pacientes vacunados y no vacunados con respecto al desarrollo de neumonía.
El compromiso cardiovascular fue responsable del 4,9% de las causas de hospitalización. Si bien los pacientes con LES tienen un riesgo aumentado de enfermedad coronaria comparado con la población general, que conlleva una alta morbimortalidad, esta ha sido una causa infrecuente de internación en nuestra serie, coincidiendo con estudios previos1,2,4,5. Esto podría deberse al menor tiempo de evolución de la enfermedad al momento de la admisión y al menor tiempo acumulado de uso de corticoides.
Solo se observaron eventos trombóticos en cinco casos (cuatro TVP/TEP y uno SAF catastrófico), similar a lo reportado en otros estudios3-5,7. Cabe destacar que la mayoría de los pacientes presentaban antecedentes de SAF, encontrándose en rango inadecuado de anticoagulación al momento de la internación.
El porcentaje de pacientes con LES que requirieron internación en unidad cerrada (unidad coronaria o terapia intensiva) fue de 14,05%, similar al reportado en series canadienses que oscilaron de 13 a 14,3%1,6. Este resultado fue, sin embargo, superior al descrito en otros estudios, que presentaron un promedio entre 3,9 a 4,8%7,8, lo que podría atribuirse a una mayor gravedad del cuadro clínico en nuestros pacientes al momento de la admisión o durante la hospitalización, observando diferencias significativas en la mediana del tiempo de internación entre los que requirieron unidad cerrada con respecto a los pacientes internados en sala común (24 vs. 10 días).
Un total de 34,7% pacientes requirieron rehospitalización durante el período de estudio. Reportes previos evidenciaron resultados variables, desde 28,7% hasta 54,7%4-8. Un estudio reciente demostró que el 34% de los pacientes con LES requirió readmisión dentro de los 30 días de la hospitalización inicial, observando una asociación significativa con la presencia de daño crónico, anemia e hipoalbuminemia19. También se encontró asociación con manifestaciones clínicas específicas como nefritis, serositis, compromiso neurológico y trombocitopenia, mientras que la edad presentó una relación inversa significativa con el riesgo de readmisión temprana, demostrando una vez más la mayor severidad del LES en pacientes jóvenes20.
La mortalidad en pacientes con LES hospitalizados varía de 2,17 a 10,4% según las series1,2,4,6-8,14,15,17. Las principales causas reportadas son infección y recaída de la enfermedad2,4,7,8,17, siendo predictores independientes de mortalidad la presencia de recaída con infección concomitante y elevado índice de daño al momento de la admisión15. En nuestro estudio, la mortalidad fue del 2,48%, siendo las causas sepsis sin foco, complicación obstétrica y shock cardiogénico.
Nuestro trabajo presenta algunas limitaciones: su carácter retrospectivo, el número de pacientes incluidos y de un único centro hospitalario, que podrían causar sesgo en la interpretación. Por otro lado, es el primer trabajo que describe causas de internación en pacientes lúpicos en argentina, contribuyendo a definir las características de los pacientes de nuestro país y Latinoamérica.
En conclusión, la internación de pacientes con LES es frecuente en nuestro hospital, siendo las principales causas la recaída de la enfermedad y las infecciones, confirmando lo reportado en la literatura especializada. Sin embargo, al igual que en otros países latinoamericanos como Honduras y Perú, el porcentaje de admisión por infección fue superior al observado en otras series, lo que podría ser atribuido a una mayor susceptibilidad de nuestros pacientes a las infecciones, ya sea por el tratamiento utilizado para control del LES, por características demográficas propias o por características del funcionamiento del sistema de salud y acceso al mismo.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflictos de interesesLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.