La crioglobulinemia es una enfermedad rara en la cual se producen inmunoglobulinas monoclonales y/o policlonales que precipitan con el frío. Si bien este fenómeno puede observarse en una gran cantidad de trastornos, se ha asociado más frecuentemente a la infección por el virus de la hepatitis C en más del 90%. El porcentaje restante, llamado crioglobulinemia esencial, se ha caracterizado por curso más severo y falta de respuesta al tratamiento convencional. El presente artículo describe el caso de un paciente con crioglobulinemia esencial que se presenta con acronecrosis, en la que su mala evolución, a pesar del tratamiento, la lleva a la amputación.
Cryoglobulinemia is a rare disease characterized by the production of monoclonal or polyclonal immunoglobulins that precipitate in cold temperature. While this phenomenon can be observed in a large number of disorders, it has been associated with hepatitis C virus infection in more than 90% of cases. The remaining 10%, called essential cryoglobulinemia, has been characterized by a more severe course and a failure to respond to conventional treatment. This article describes the case of a patient with essential cryoglobulinemia presenting with acronecrosis with a poor outcome, despite treatment, leading to amputation.
Las crioglobulinas son inmunoglobulinas circulantes que precipitan en el frío y se redisuelven con el calor. La crioglobulinemia es una vasculitis rara que afecta a las arterias de pequeño y mediano calibre, así como a las venas, que se produce por el depósito de complejos inmunitarios en las paredes de los vasos, con la posterior activación del sistema del complemento. Este desorden se clasifica de acuerdo a la composición del precipitado en tres formas: crioglobulinemia monoclonal (tipo I), compuesta por inmunoglobulina monoclonal simple; crioglobulinemia mixta, compuesta por una mezcla de IgG policlonal y factor reumatoide IgM monoclonal (tipo II), así como la policlonal (tipo III). Este tipo de clasificación tiene una buena correlación clínica y etiológica. El tipo I está asociado a enfermedades linfoproliferativas y mieloma múltiple, mientras que los tipos II y III están asociados a enfermedades del tejido conectivo e infecciones1.
Las manifestaciones clínicas de la crioglobulinemia pueden variar desde sólo síntomas generales inespecíficos hasta artralgias, afectación renal, neuropática y cutánea, que en algunos pocos casos puede llegar a la acronecrosis2.
La asociación entre el virus de la hepatitis C (VHC) y la crioglobulinemia mixta (CM) ha sido altamente evidenciada desde el reconocimiento de marcadores serológicos de infección por VHC, que se llega a encontrar en el 90% de los casos3. Sin embargo, existen algunos casos en los cuales no se ha determinado alguna patología asociada, por lo que se cataloga a este grupo como crioglobulinemia esencial4.
A continuación se presenta un caso de crioglobulinemia mixta esencial no asociado a infección por hepatitis C, que se presentó con un cuadro de acronecrosis de miembros inferiores, que requirió amputación de varias falanges distales de los pies, a pesar de su diagnóstico precoz, a consecuencia de su escasa respuesta al tratamiento.
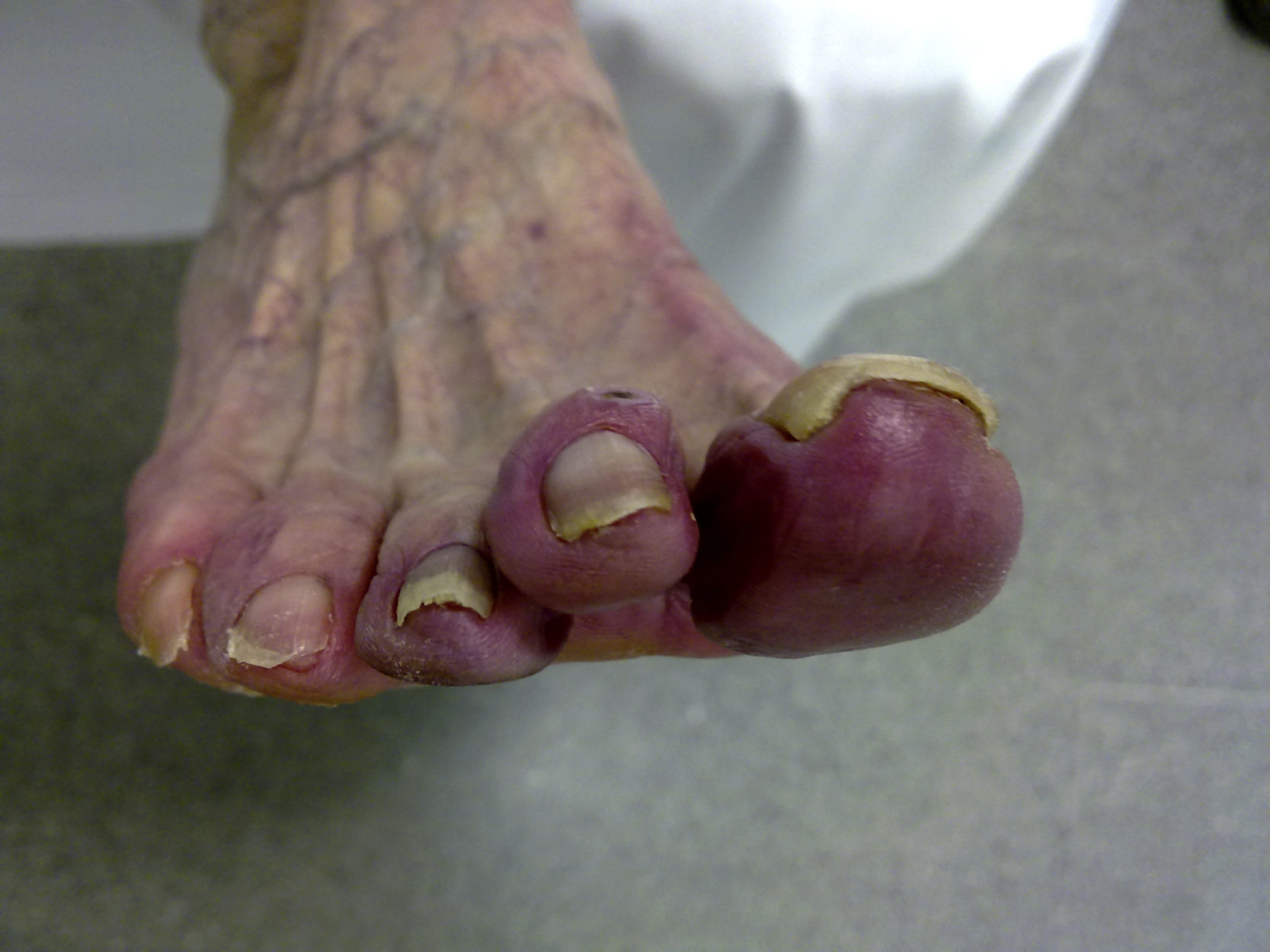
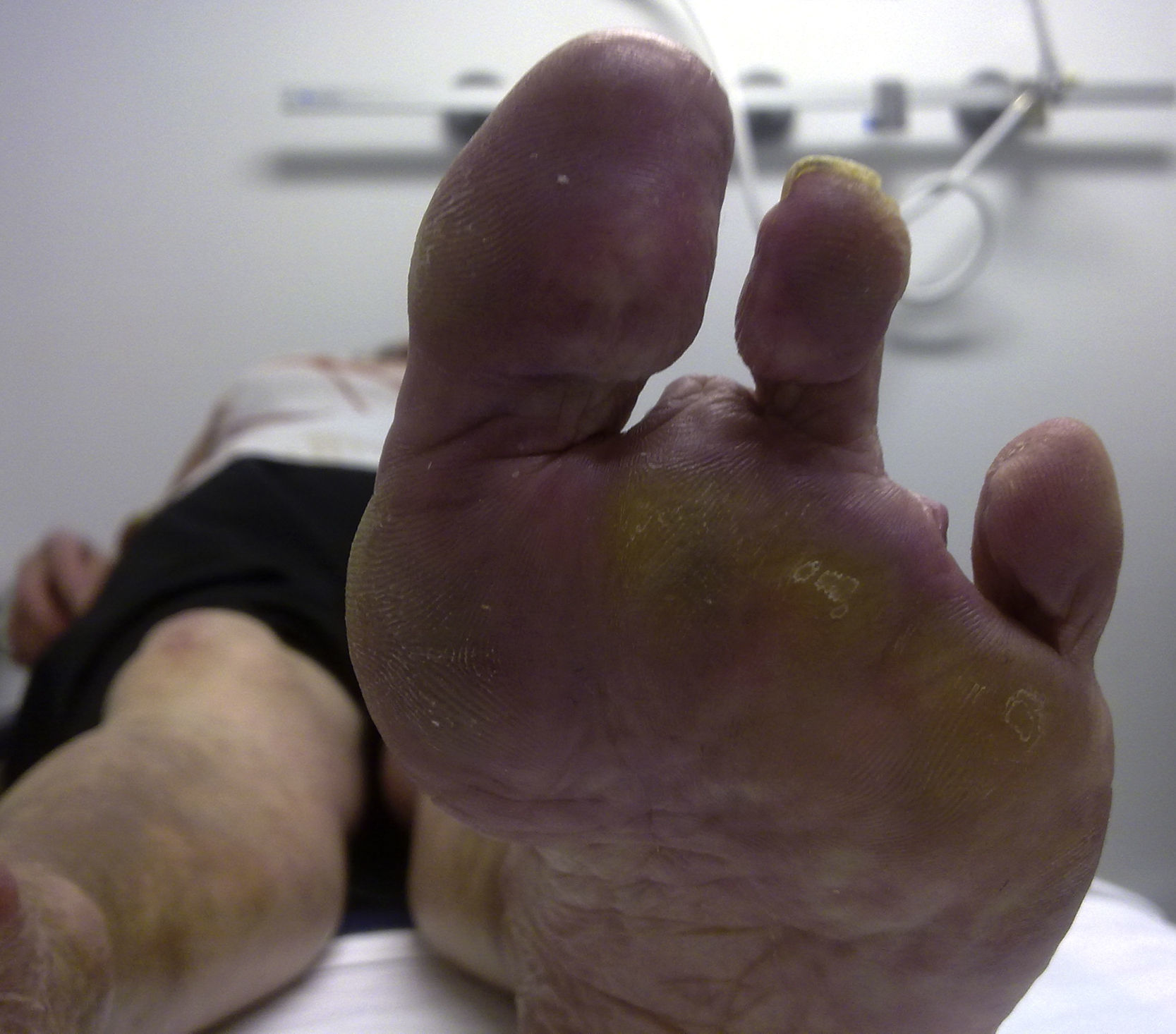
Caso clínicoMujer de 64 años, con antecedentes de hipertensión arterial y diabetes mellitus tipo 2, en tratamiento con torasemida 5mg/día y control dietético, respectivamente. Inició su enfermedad con un cuadro de artralgias y fenómeno de Raynaud en las manos y los pies de casi 1 año de evolución. Veinte días antes de su ingreso presentó episodios de fiebre de predominio vespertino, con una temperatura promedio de 38°C, que cedía con metamizol, sensación de quemazón en los miembros inferiores, astenia y pérdida de peso de 6 a 7kg en los últimos 10 meses. Al examen de ingreso, la paciente se encontraba febril pero con sus demás funciones vitales dentro de lo normal, con buen estado general, orientada y bien hidratada. A la auscultación cardiaca los tonos eran rítmicos con soplo eyectivo I-II/VI, sin otras alteraciones; en las extremidades los pulsos periféricos estaban presentes. Al examen de piel se podía apreciar livideces en los miembros inferiores, más subjetivas en la cara dorsal del pie (fig. 1). El resto del examen fue normal. Durante su hospitalización, la analítica mostró leucocitosis de 13.500 células/mm3 (segmentados 75%, linfocitos 15%), Hb 10,8g/dl, VCM 84,7, plaquetas 332.000, VSG 54mm/h y proteína C reactiva 48mg/dl. Los estudios de coagulación, así como los de función hepática y renal, estuvieron dentro de los límites normales. Los estudios serológicos para citomegalovirus, Brucella y virus de Epstein-Barr, así como el Mantoux y los hemocultivos seriados, fueron negativos. No se evidenciaron alteraciones en los marcadores tumorales, los anticuerpos antinucleares, los anti-ADN nativo, los ANCA y el factor reumatoide. En el estudio de crioglobulinas, se obtuvo un criocrito del 25-30% (patrón policlonal-monoclonal) en sendas determinaciones, siempre con factor reumatoide negativo, sin consumo de complemento y con análisis para virus de hepatitis B y C negativos. El proteinograma mostró una gammapatía monoclonal de significado incierto, pero se desestimó la presencia de algún cuadro linfoproliferativo, ya que nunca se objetivó una alteración significativa en el hemograma, no hubo alteración en el estudio de la medula ósea y finalmente con los estudios de imágenes (tomografia computarizada y ecografías) se descartó la presencia de afectación hepatoesplénica y adenopática. En el electromiograma, se observaron signos compatibles de polineuropatía sensitivo-motora severa con mayor afectación en los miembros inferiores, pero en el estudio anatomopatológico de las piezas biopsiadas de tejido nervioso y vascular no se encontraron alteraciones. El resto de estudios, gastroscopia, ecografía abdominal, ecocardiograma, arteriografía visceral, radiografía de tórax y electrocardiograma, no mostró datos patológicos.
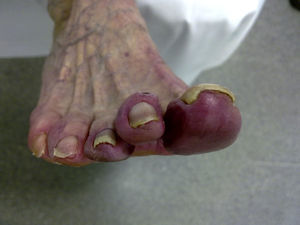
Desde la introducción de la corticoterapia y la ciclofosfamida, la paciente permaneció afebril y con discreta mejoría de las disestesias en los miembros inferiores. Posterior al alta, en los controles ambulatorios durante los 4 años siguientes, recibió de 8 a 32mg de metilprednisolona/día según la situación clínica de la paciente. A pesar de ello, persistieron las disestesias, el dolor lancinante y los trastornos vasculares en los miembros inferiores, llegando a ser necesaria la amputación del segundo y el cuarto dedo del pie izquierdo por lesiones isquémicas crónicas con necrosis (fig. 2). Dada la mala evolución del cuadro clínico, se intentaron tratamientos adicionales con prostaglandinas, bosentán y rituximab, sin obtener resultados satisfactorios. Finalmente, se tuvo que recurrir a sesiones de plasmaféresis asociadas a rituximab, con lo cual se logró mantener un criocrito en 10%, pero con control parcial de las disestesias y las alteraciones vasculares en los miembros inferiores.
DiscusiónLa CM es una enfermedad relativamente rara, asociada a numerosas infecciones o enfermedades inmunológicas, cuya etiopatogenia aún no es totalmente conocida. Se sabe que la infección por el VHC desempeña un rol causal importante, con la contribución de otros factores genéticos y/o ambientales5,6. Desde la identificación del VHC en 1989, esta ha sido reconocida como la causa de alrededor del 90% de los casos de CM y<5% de los casos es ahora considerado como esencial, ya que no se ha logrado determinar una enfermedad causal aparente7. Estos datos varían un poco dependiendo de la prevalencia de la infección por VHC y otros aspectos demográficos3,8.
Las CM esenciales suelen tener una presentación más agresiva que las secundarias a otra enfermedad, con predominio de afectación renal, neuropática y alteración de la circulación periférica. El tratamiento con glucocorticoides e inmunosupresores como la ciclofosfamida es poco satisfactorio, por lo que se suelen emplear los autoanticuerpos monoclonales anti-CD20 (rituximab), la plasmaféresis o los fármacos aún en evaluación como la lenalidomida, como alternativa terapéutica4. La plasmaféresis suele proporcionar buenos resultados, ya que reduce los niveles circulantes de los complejos inmunes como las crioglobulinas, por lo que es particularmente empleada en complicaciones severas de CM esencial7. Este hecho queda reflejado en el presente caso clínico, donde luego de realizarle todos los estudios complementarios para determinar alguna enfermedad de base, se llegó a la conclusión de que estábamos ante un caso de CM (tipo II) esencial, cuya presentación fue con síntomas generales, anemia, afectación articular, vasculítica y cutánea. A pesar del tratamiento instaurado con glucocorticoides, inmunosupresores, fármacos vasodilatadores y rituximab, no se consiguió un respuesta efectiva, como se menciona en los casos de CM no asociado a infección por VHC, por lo que se iniciaron sesiones de plasmaféresis, asociadas a pautas de rituximab, con lo cual se logró un control parcial de la enfermedad. Finalmente, se decidió que la paciente recibiría tratamiento combinado con plasmaféresis y rituximab antes del periodo invernal como medida preventiva de daño vascular.
En cuanto a las manifestaciones clínicas, estas pueden variar desde un curso relativamente benigno, hasta una presentación dramática con complicaciones que pondrían en riesgo la vida del paciente1,2,9. Las principales son púrpura palpable, síntomas sistémicos inespecíficos, artralgias, linfadenopatías, hepatoesplenomegalia, neuropatía periférica, hipocomplementemia, bronquiolitis obliterante, glomerulonefritis, fenómeno de Raynaud, livedo reticularis y acrocianosis, así como úlceras y necrosis de la piel5,6. A lo largo de la evolución de nuestro paciente, se observó que no se llegó a controlar la afectación periférica, hasta el grado de presentar acronecrosis del segundo y cuarto dedos del pie izquierdo, con posterior amputación de los mismos. Esta afectación cutánea severa se da sólo en alrededor del 2% de los casos y se produce debido a una vasculitis con necrosis fibrinoide e inflamación de la pared de los vasos y el espacio perivascular, que afecta con mayor frecuencia a los miembros inferiores, pudiendo progresar a una úlcera crónica y gangrena franca, como sucedió en nuestro paciente, así como en casos presentados en varias revisiones y reportes de casos2,10,11.
En conclusión, la particularidad de este caso reside en la presentación de uno de los pocos casos de CM no asociado a alguna enfermedad de base (no VHC), siendo, por lo tanto, esencial; como se menciona en otros artículos, estos casos se manifiestan con una presentación clínica más abrupta y con escasa respuesta al tratamiento convencional.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.