La enfermedad de Kawasaki (EK) es una vasculitis sistémica frecuente en niños menores de 5 años, involucra arterias coronarias y otros vasos de mediano calibre, además existe evidencia de lesión inflamatoria y proliferativa de la vía biliar e infiltración linfocitaria en el intersticio renal. Se presenta el caso de una niña de 9 años con fiebre de alto grado; desarrollando inyección conjuntival bilateral no purulenta, lengua «aframbuesada», eritema y descamación en dedos de manos y pies, síndrome colestásico, así como edema e incremento de azoados. La EK continúa siendo un reto diagnóstico para el pediatra. En todo paciente con síndrome febril, colestasis y daño renal agudo la EK debe considerarse como diagnóstico diferencial, aunque es necesario realizar más estudios para evaluar esta atípica asociación.
Kawasaki disease (KD) is a systemic vasculitis frequent in children younger than 5 years of age. It involves coronary arteries and other medium-sized vessels. There also exists evidence of inflammatory and proliferative changes affecting the biliary tract and lymphocyte infiltration of the renal interstitial. We describe the case of a 9-year-old girl who developed high-grade fever, bilateral non-purulent conjunctivitis, «strawberry» tongue, desquamation of the fingers and toes, cholestatic syndrome, edema and elevated serum creatinine. KD is a diagnostic challenge for the pediatrician. In every patient with high-grade fever, cholestasis and acute kidney injury, KD should be included in the differential diagnosis, even though more research is necessary to evaluate this atypical association.
La enfermedad de Kawasaki (EK) es una vasculitis sistémica frecuente en niños menores de 5 años que afecta a vasos de mediano calibre, en específico las arterias coronarias1,2. Algunos factores tales como la edad; particularmente en menores de 6 meses y mayores de 9 años, el género masculino y la etnia hispana se han asociado a presentaciones más severas de la enfermedad2. La lesión inflamatoria también involucra arterias a nivel abdominal y existe evidencia de lesión inflamatoria y proliferativa de la vía biliar por lo que la disfunción hepática y la colestasis también han sido descritas3. Existe infiltración linfocitaria en el intersticio renal y se ha descrito elevación de azoados, aunque el involucro renal generalmente es silente4.
Se presenta el caso de una niña de 9 años la cual desarrolló daño renal agudo y colestasis asociados a EK.
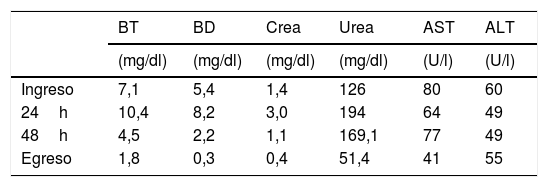
Observación clínicaFemenina de 9 años la cual es admitida al servicio de urgencias por presentar 5 días de evolución con fiebre de alto grado y ataque al estado general, desarrollando ictericia 24h previas a su ingreso. Se encontró febril, con ictericia generalizada, inyección conjuntival bilateral no purulenta, adenomegalia cervical izquierda, lengua «aframbuesada», eritema y descamación en dedos de manos y pies, no se detectó hepatomegalia, su estado neurológico y cardiorrespiratorio sin alteraciones, frecuencia cardíaca de 85lpm y presión arterial de 90/60mmHg. Los datos de laboratorio mostraron leucocitos 27.330cél/μl, con neutrófilos 26.000cél/μl y linfocitos 400cél/μl, plaquetas 364.000cél/μl, velocidad de sedimentación globular 57mm/h y proteína C reactiva 65mg/l; creatinina 1,4mg/dl, urea 126mg/dl, aspartato-aminotransferasa 80U/l, alanino-aminotransferasa 60U/l, bilirrubina total 7,1mg/dl (directa 5,4mg/dl) y examen general de orina con leucocituria.
Se estableció el diagnóstico de EK en función de los criterios de la American Heart Association. La paciente presentó en las primeras 24h oliguria, edema e incremento de azoados (creatinina 3mg/dl, urea 194mg/dl), el ecocardiograma demostró aneurisma en la arteria coronaria derecha de 5,8mm y de 8,3mm en la coronaria izquierda, así como signos de isquemia en pared lateral izquierda del miocardio. Se inició inmunoglobulina intravenosa a 2g/kg/dosis y pulsos de metilprednisolona por 3 dosis. Evolucionó favorablemente, a los 2 días de tratamiento con creatinina de 1,1mg/dl, bilirrubinas totales 4,5mg/dl (directa 2,2mg/dl) y proteína C reactiva 65mg/l. Se egresó asintomática a los 7 días de hospitalización sin alteraciones en los parámetros de laboratorio (tabla 1).
Exámenes de laboratorio
| BT | BD | Crea | Urea | AST | ALT | |
|---|---|---|---|---|---|---|
| (mg/dl) | (mg/dl) | (mg/dl) | (mg/dl) | (U/l) | (U/l) | |
| Ingreso | 7,1 | 5,4 | 1,4 | 126 | 80 | 60 |
| 24h | 10,4 | 8,2 | 3,0 | 194 | 64 | 49 |
| 48h | 4,5 | 2,2 | 1,1 | 169,1 | 77 | 49 |
| Egreso | 1,8 | 0,3 | 0,4 | 51,4 | 41 | 55 |
ALT: alanina aminotransferasa; AST: aspartato aminotransferasa; BD: bilirrubina directa; BT: bilirrubina total; Crea: creatinina sérica.
La EK continúa siendo un reto para el pediatra ya que solo se cuenta con criterios clínicos sin tener una prueba específica para el diagnóstico5,6. Las formas atípicas e incompletas de la enfermedad se presentan en aproximadamente el 20% de los pacientes, asociándose a un mayor riesgo para desarrollar aneurismas coronarios y un peor pronóstico7. Los síntomas gastrointestinales no pertenecen a los criterios clásicos, siendo la colestasis y la elevación de transaminasas, ocasionalmente reportadas8. La manifestación urinaria más frecuente es la piuria estéril, aunque se ha reportado daño renal agudo tanto de etiología pre-renal como intrínseca9, en el caso de nuestro paciente consideramos la etiología como una nefritis intersticial, aunque no contamos con biopsia renal.
Hasta el momento actual no se encuentran en la literatura casos reportados que asocien colestasis y lesión renal aguda en un mismo paciente con EK. Aunque existe una relación significativa entre la lesión renal aguda, la edad y los niveles de transaminasas10.
ConclusionesEn todo paciente con síndrome febril, colestasis y daño renal agudo, la EK debe considerarse como diagnóstico diferencial. Es necesario realizar más estudios para conocer las implicaciones clínicas de esta asociación como la falta de respuesta a la inmunoglobulina y un peor pronóstico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Responsabilidades éticasNone