Mujer de 48 años diagnosticada de lupus eritematoso sistémico (LES) desde hacía 12 años con afectación articular, cutánea y ocular en tratamiento ocasional con corticoides y antipalúdicos. En estudio ambulatorio por anemia microcítica.
Acude a urgencias por cuadro de una semana de evolución de disnea de mínimos esfuerzos, disnea paroxística nocturna y edemas en los miembros inferiores hasta las rodillas. No refiere dolor torácico, clínica de infección respiratoria, fiebre ni otra sintomatología.
En la exploración física destacaba: presión arterial (PA), 110/65 mmHg (sin pulso paradójico); frecuencia cardíaca (FC), 100 lat/min, rítmica, taquipnea sin cianosis. PVY en ángulo mandíbular. Sin adenopatías. AC: tonos apagados. AP: escasos crepitantes en bases. Abdomen: blando, depresible, hepatomegalia blanda, sin peritonismo. Extremidades: edemas en las piernas.
En las exploraciones complementarias destacaban: leucocitos, 6.760/μl; neutrófilos, 73,90%; linfocitos, 15%; hemoglobina, 8,10 g/dl; hematocrito, 23,50%; volumen corpuscular medio (VCM), 65,30 fl; hemoglobina corpuscular media (HCM), 21,4; plaquetas, 355.000/μl Hierro, 34 μg/dl; ferritina, 454 ng/ml; transferrina, 202 mg/dl; velocidad de sedimientación globular (VSG), 84; proteína C reactiva, 17 mg/l. Estudio inmunológico: anticuerpos antinucleares positivo patrón P homogéneo. Técnica empleada: IFA Hep-2; titulación anticuerpos antinucleares, 1/5.120; anticuerpos ADN nativo, 158 (0-15); titulación anticuerpos ADN nativo positivo 1/20; anticuerpos anti-SS-A, 7,66 (0-1,1) unidades arbitrarias (UA); anticuerpos anti-SS-B, 1,33 (0-1,1) UA; anticuerpos anti-RNP, 0,98 (0-1,1) UA; anticuerpos anti-Sm, 0,45 (0-1,1) UA; anticuerpos anti-ANCA P atípico, positivo; anticuerpos antimieloperoxidasa negativo (0-25 UA); anticuerpos antiproteinasa-3 negativo (0-20 UA); factor reumatoide, 44,6 (0-20) U/ml; inmunoglobulina G, 3.970 (690-1.400) mg/dl; inmunoglobulina M, 173 (40-240) mg/dl; inmunoglobulina A, 340 (70-370) mg/dl; inmunoglobulina E, 28,50 (0-100) U/ml; complemento C3, 83,40 (75-140) mg/dl; complemento C4, 9,30 (10-34) mg/dl; creatincinasas y troponinas normales.
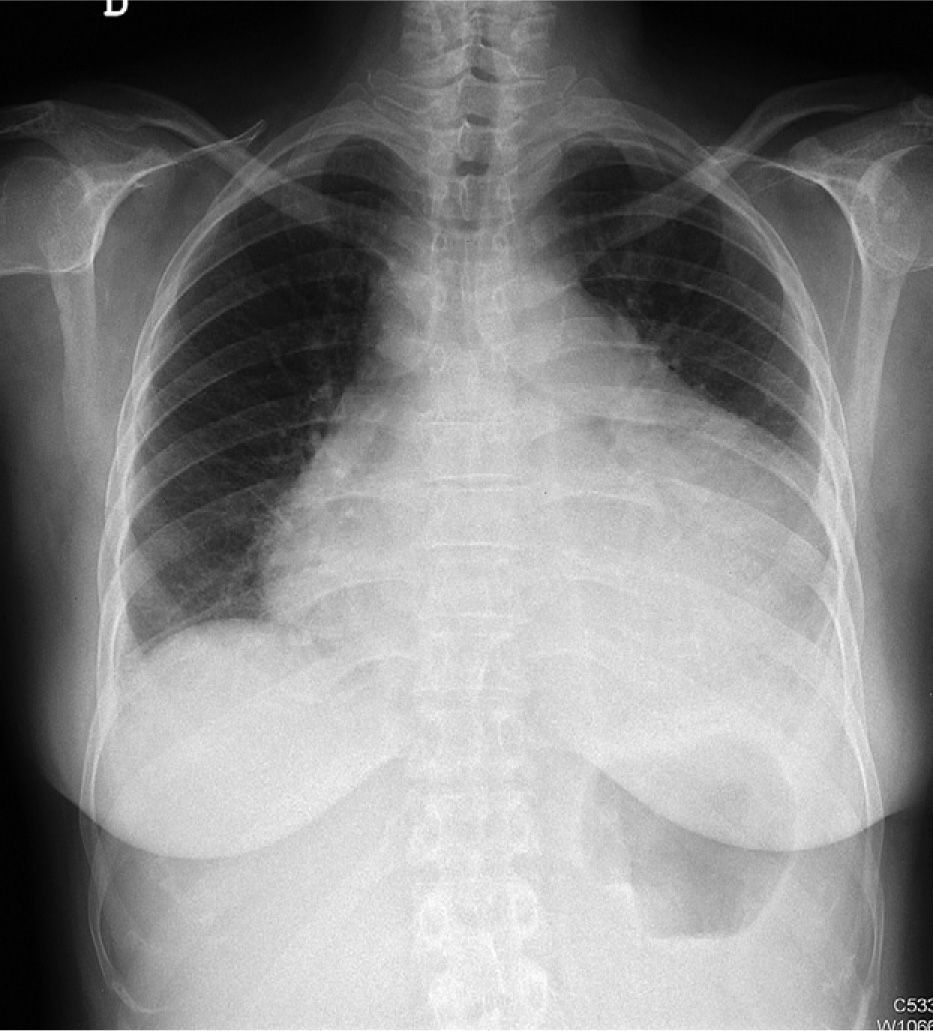
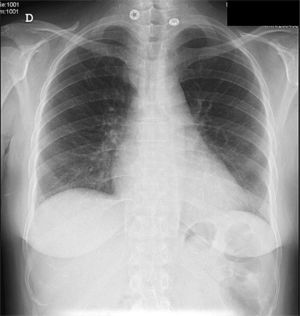
Electrocardiograma: alteración difusa de la repolarización. Bajos voltajes. Radiografía de tórax en proyección posteroanterior y lateral: cardiomegalia (fig. 1).
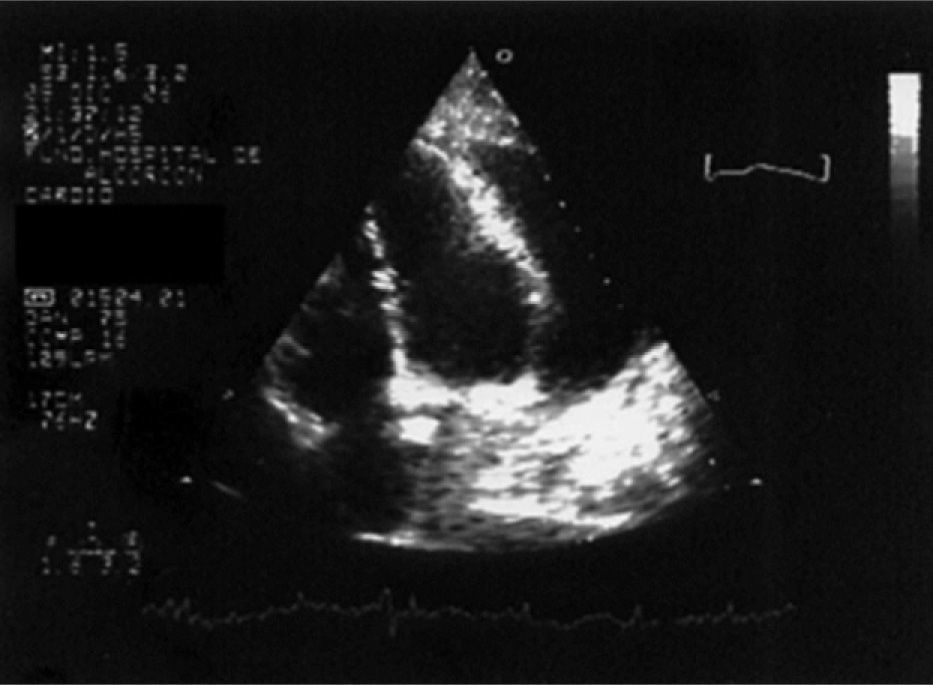
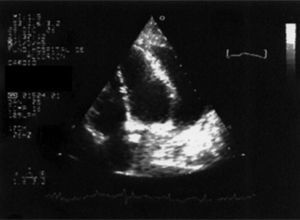
EvoluciónAnte la sospecha clínica de taponamiento se realizó un ecocardiograma (fig. 2) donde se objetivó un derrame pericárdico severo con signos ecocardiográficos de taponamiento, tras lo cual se realizó una pericardiocentesis evacuadora urgente, en que se obtuvo 800 ml de líquido serohemático con los siguientes parámetros: glucosa, 111 mg/dl; proteínas, 6,70 g/dl; lactatodeshidrogenasa, 1.227 U/l; lactato, 6,70 mmol/l; adenosina deaminasa, 57,10 U/l. Recuento celular: leucocitos, 7.000 células/μl; polimorfonucleares, 90%; linfomononucleares, 10%.
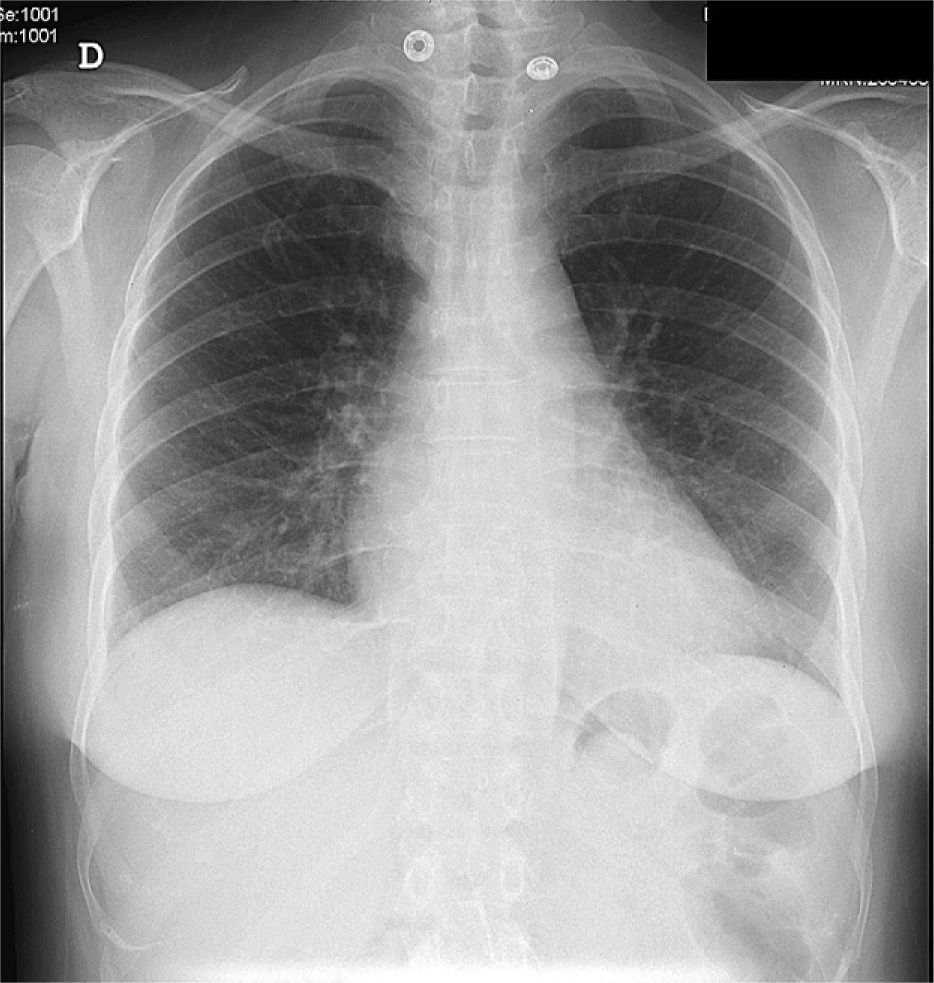
Tras este procedimiento se inició tratamiento con esteroides con buena evolución clínica y radiológica (fig. 3). Los cultivos del líquido, tanto para aerobios como micobacterias, fueron negativos.
DiagnósticoTaponamiento cardíaco secundario a pericarditis lúpica. Lupus eritematoso sistémico con un índice de actividad (SLEDAI) de 10.
DiscusiónLa pericarditis es la manifestación cardíaca más frecuente en el LES. Aparecen síntomas de pericarditis en un tercio de los pacientes, alteraciones ecocardiográficas en el 45% y en estudios de autopsia hasta en el 80% se encuentran cambios histológicos en el pericardio. Sin embargo, el LES es una causa muy infrecuente de taponamiento cardíaco. En una serie reciente1 de 325 pacientes con LES, sólo 4 (1,23%) presentaron taponamiento cardíaco. En alguna ocasión el taponamiento ha sido la primera manifestación de la enfermedad2-4.
El derrame pericárdico en el LES suele ser un exudado5 con una moderada cantidad de neutrófilos6, con concentraciones altas de anticuerpos antinucleares7. Este último dato no es patognomónico ya que puede aparecer en derrames pericárdicos tumorales.
En los pacientes con lupus, establecida la sospecha clínica de taponamiento cardíaco y confirmada mediante ecocardiografía, la actitud terapéutica suele ser pericardiocentesis evacuadora o, en algunas ocasiones, la realización de una ventana pericárdica, junto con el inicio de tratamiento con esteroides a dosis altas (prednisona o prednisolona a dosis de 60-100 mg/día)8. Algunos autores también han planteado el empleo de inmunosupresores cuando no hay respuesta a los corticoides.
La evolución suele ser buena, el derrrame pericárdico no vuelve a repetirse ni deja secuelas de constricción pericárdica9, aunque hay algún caso descrito en este sentido.