Con el objetivo de mejorar la gestión clínica de la osteoporosis posmenopáusica, se ha realizado una intervención basada en la implantación y seguimiento de un protocolo consensuado entre la Atención Primaria y la Especializada de la Mútua de Terrassa.
MétodosEstudio descriptivo y de intervención. La intervención consistió en la elaboración de un protocolo consensuado, que fue presentado en todos los centros. Los datos se han evaluado a partir de densitometrías óseas solicitadas por los médicos de familia durante 1 año.
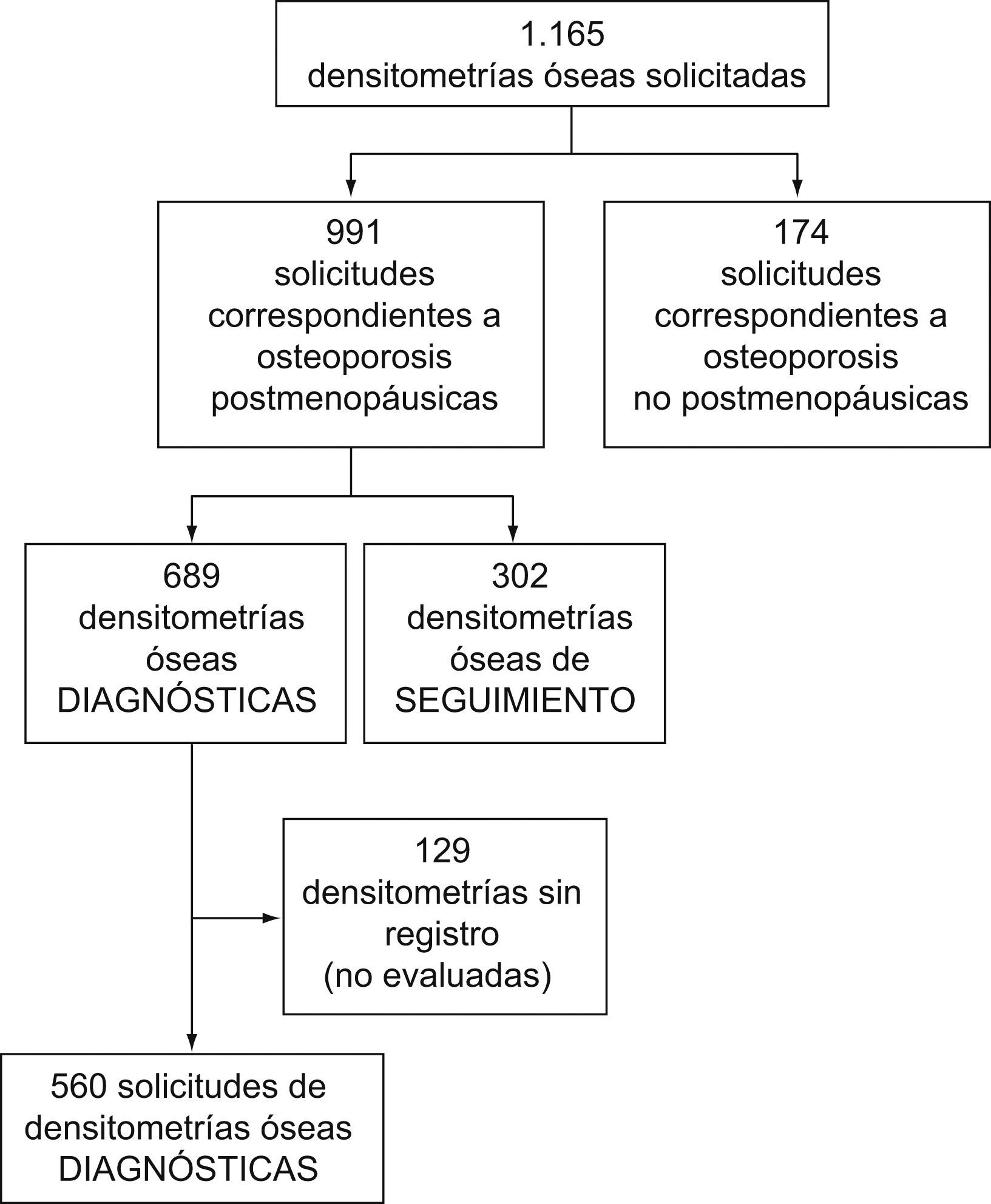
ResultadosSe han solicitado un total de 1.165 densitometrías, de las cuales 689 son para diagnóstico de nuevas pacientes. Para la evaluación del protocolo se han obtenido datos de 560. 502 densitometrías realizadas (89,6%, IC95%: 87,1–92,2) cumplían con los criterios de indicación marcados por el protocolo. Del total de pacientes que recibieron tratamiento con fármacos antirresortivos (43 osteopénicas y 167 osteoporóticas), el 83,7% (IC95%: 69,3–93,2) y el 89,8% (IC95%: 85,2–94,4), respectivamente, cumplía con las recomendaciones de primera elección. El consumo de fármacos durante el año 2007 se ha reducido en 152.745 euros (−6,3%), aunque el número de pacientes tratadas ha aumentado en 565 (+4,9%) respecto al año anterior. 442 (78,9%, IC95%: 75,6–82,3) densitometrías presentaron un resultado de osteopenia u osteoporosis. Se observan diferencias estadísticamente significativas de los resultados según la edad de las pacientes y el motivo de solicitud.
ConclusionesLa puesta en marcha del protocolo ha permitido gestionar de forma eficiente el proceso clínico de la osteoporosis en nuestro ámbito.
To improve the clinical management of postmenopausal osteroporosis, an intervention based on the implementation of a guideline agreed to between the Primary Care and Specialized departments of all centers at “Mutua of Terrassa” was carried out.
MethodsDescriptive and interventional study. The intervention consisted of the elaboration of a consensus guideline that was presented in all centers. Results were assessed from bone densitometry studies requested by family physicians over 1 year.
Results1.165 densitometric studies were requested, of which 689 were for the diagnosis of new patients. For the evaluation of the guidelines, details were obtained from 560. 502 studies (89,6% IC95% 87,1–92,2) complied with indication criteria established in the guideline. Of the total of patients who received bisphosphonates and other drugs affecting bone metabolism (43 osteopenic and 167 osteoporotic), 83,7% (IC95% 69,3–93,2) and 89,8% (IC95% 85,2–94,4) respectively complied with drug recommendations. Drug consumption during the year 2007 was reduced by 152.745 euros (−6,3%) although the number of patients increased in 565 (+4,9%) with respect to the previous year.
442 (78,9% IC95% 75,6–82,3) densitometries presented a result in the osteopenia or osteroporosis category. There were statistically significant differences of the results according to the patients' age and the motive for the bone densitometry request.
ConclusionsImplementation of the guideline allowed for the effective management of the clinical process of osteroporosis in our field.
La osteoporosis y sus consecuencias representan actualmente un elevado volumen de asistencia sanitaria, con gran impacto sanitario y económico1,2. Aproximadamente, el 40% de las mujeres caucásicas tendrán una fractura osteoporótica después de los 50 años, y las fracturas ocasionadas por la osteoporosis generan un gasto anual estimado de 30.000 millones de euros en toda Europa3.
En una cohorte de pacientes seguida en la ciudad de Oviedo, se observó que la incidencia de las fracturas vertebrales a partir de los 50 años fue de 9,85 por cada 1.000 personas al año. La repercusión de las fracturas, sobre todo de cadera, es demoledora: se considera que entre un 20–30% de las pacientes fallecen durante el primer año tras la fractura2.
Como en tantas otras patologías, es de suma importancia que exista una coordinación entre la Atención Primaria y la Especializada para optimizar la gestión de la osteoporosis desde todas sus vertientes: diagnóstico, tratamiento, rehabilitación, etc. La osteoporosis es uno de los grupos prioritarios de actuación debido a la repercusión que tiene en el gasto global y en la salud de la población. Hasta finales del año 2006, los médicos de Atención Primaria de nuestra área asumían de forma muy diversa el proceso clínico de la osteoporosis. Generalmente, el diagnóstico se realizaba en la Atención Especializada (ya que los médicos de familia no podían solicitar densitometrías óseas [DMO]), y el seguimiento de estas pacientes era muy variado.
Se ha publicado en la literatura que el diagnóstico de las pacientes atendidas en consultas de Atención Primaria en nuestro país se realiza mayoritariamente por criterios clínicos y de radiología convencional y, en menor proporción, a través de criterios densitométricos, debido a la escasa accesibilidad a dicha prueba4.
Con la finalidad de racionalizar este proceso clínico desde Atención Primaria, se consideró imprescindible que los médicos de familia pudieran realizar las solicitudes de DMO directamente. Para ello, se planteó la necesidad de planificar una estrategia conjunta entre Atención Primaria y Especializada que pudiera mejorar su gestión integral, permitiendo a los médicos de familia solicitar las pruebas manteniendo al máximo unos criterios de calidad y eficiencia.
El objetivo principal de este estudio ha sido mejorar la gestión clínica de la osteoporosis mediante una intervención basada en la implantación y seguimiento de un protocolo de actuación, con relación a la indicación de las solicitudes de DMO, en la adecuación de los tratamientos y en la eficiencia de los mismos. Como objetivo secundario, se han analizado los resultados de las DMO según la edad y los criterios de solicitud incluidos en el protocolo para adecuar mejor su indicación en nuestro medio.
Material y métodosSe ha realizado un estudio descriptivo y de intervención en colaboración con la Atención Primaria y la Especializada de la Mútua de Terrassa (www.mutuaterrassa.cat), que gestiona 8 centros de Atención Primaria y un hospital de referencia (Hospital Mútua de Terrassa) y ofrece asistencia a una población de 240.000 habitantes del Vallès Occidental, comarca próxima a la ciudad de Barcelona.
Durante el año 2006, se elaboró el protocolo asistencial para el diagnóstico, tratamiento y seguimiento de la osteoporosis5. Dicho protocolo fue realizado por un grupo de trabajo que incluía un médico reumatólogo, un médico de familia y un farmacéutico de Atención Primaria5.
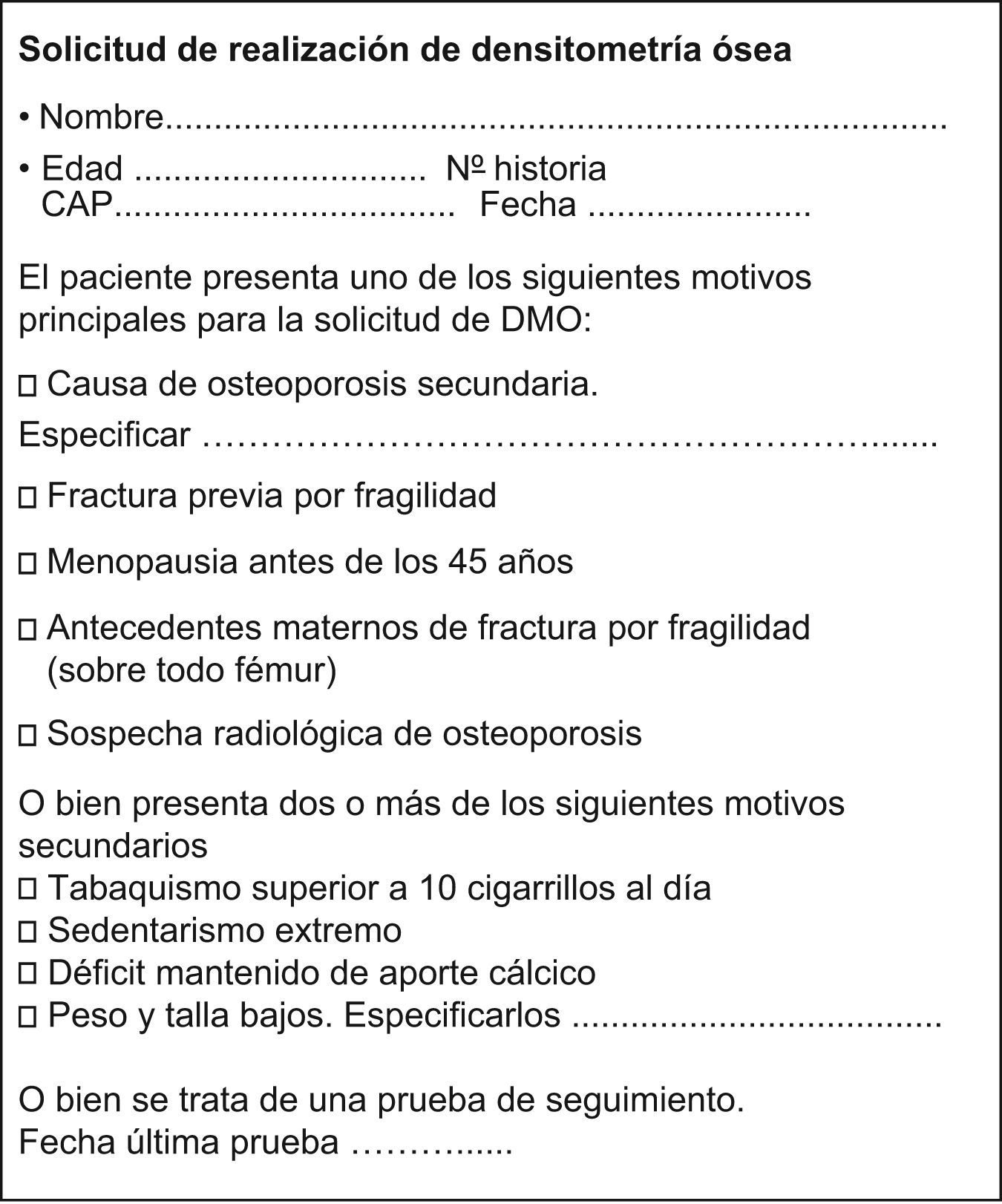
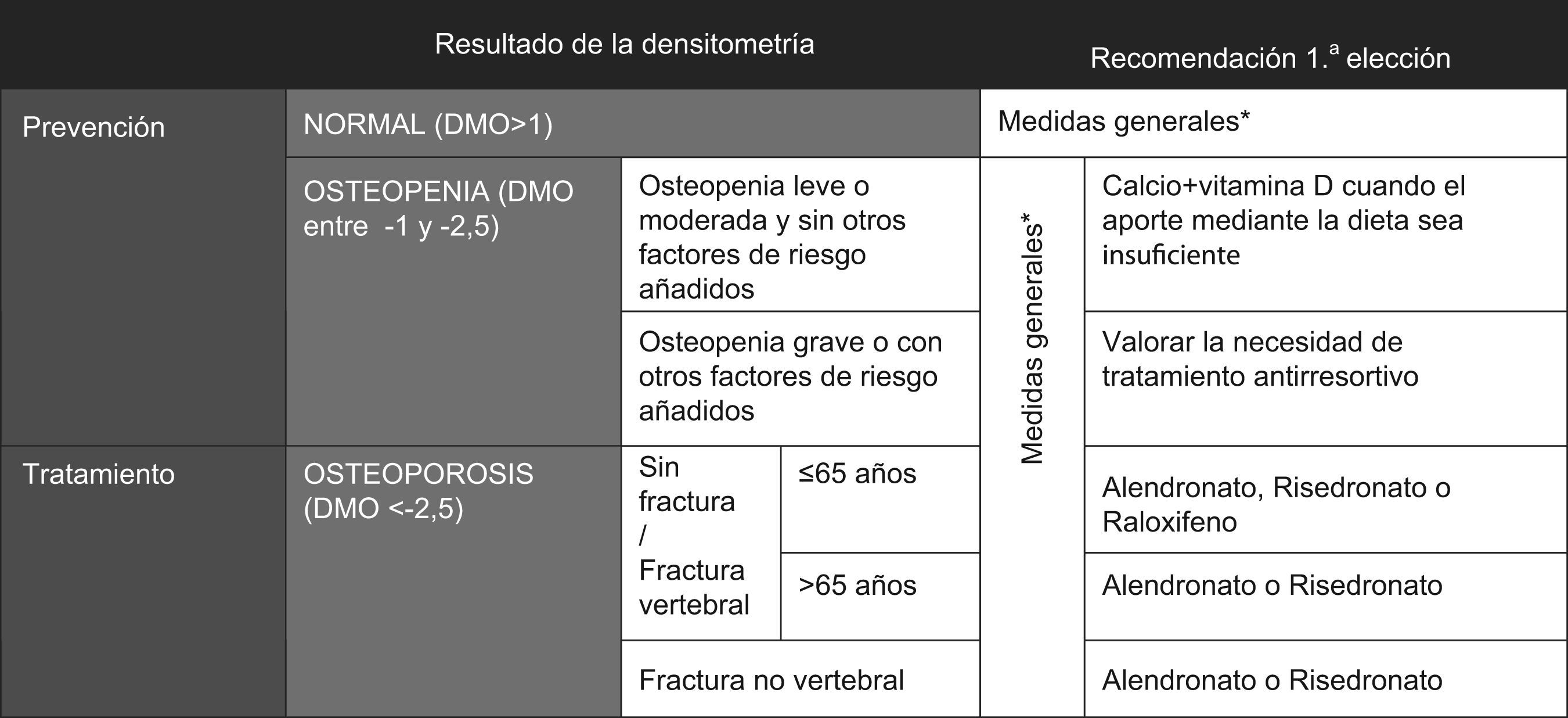
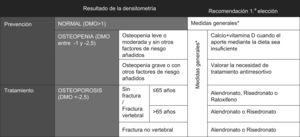
El protocolo incluyó como apartados prioritarios las recomendaciones diagnósticas basadas en los criterios de la OMS, los factores de riesgo que indican la realización de la DMO resumidos en la hoja de solicitud (fig. 1), un algoritmo sobre las recomendaciones terapéuticas (fig. 2), así como los indicadores de seguimiento. El protocolo consensuado fue presentado en cada centro de Atención Primaria durante el mes de enero 2007. Para facilitar su cumplimiento se incluyó la hoja de solicitud de DMO en la aplicación informática de la historia clínica.
Simultáneamente y para reforzar la puesta en marcha del protocolo, se instauró para todos los médicos un seguimiento mensual e individualizado de la prescripción de fármacos para la osteoporosis. El objetivo de este seguimiento era mejorar la eficiencia de la prescripción siguiendo las recomendaciones terapéuticas del protocolo.
Dos veces al año se presentaron de forma individualizada y mediante tríptico los datos comparativos sobre indicación, motivo y resultados de las densitometrías solicitadas por todos los médicos del equipo y de los otros centros.
La evaluación se realizó a partir de las DMO solicitadas por los médicos de familia durante el periodo entre 1 de febrero de 2007 al 31 de enero de 2008 para el diagnóstico de nuevas pacientes o para aquellas que no se les hubiera hecho una DMO en los últimos 10 años.
El análisis del gasto en farmacia se realizó a partir de la prescripción facturada por todos los pacientes de nuestra área sanitaria en tratamiento con fármacos para la osteoporosis durante los años 2006 y 2007.
Los datos clínicos se obtuvieron de la historia clínica (HCAP) del paciente. A partir de las solicitudes de DMO se registraron la edad, fecha de solicitud, médico solicitante y motivo de solicitud; en el caso del motivo principal, que era «menopausia precoz», se recogía, además, la edad de la menopausia. Se consideró como «sospecha radiológica» la evidencia de signos de disminución en la densidad del hueso en la radiología simple de la columna (reforzamiento de los platillos vertebrales y de las trabéculas verticales). A partir de la HCAP, se obtuvieron los valores de la DMO en la columna lumbar (L1–L4) y en cuello femoral; los datos se expresaron en puntuaciones T. La técnica densitométrica utilizada fue la absorciometría radiográfica de doble energía (DXA) (densitómetro Lunar®, modelo Prodigy). Los pacientes se clasificaron en 3 categorías, en función de los hallazgos de la DMO (normal, osteopenia y osteoporosis), y se compararon estos subgrupos con las variables descritas.
Los indicadores utilizados fueron:
- •
Número de DMO que cumplían los criterios de indicación respecto al total.
- •
Número de tratamientos que cumplían las recomendaciones del protocolo según el resultado de la DMO.
- •
Gasto por paciente en fármacos para la osteoporosis 2007-2006.
- •
Porcentaje de densitometrías normales, osteopénicas u osteoporóticas respecto al total de solicitudes evaluadas.
- •
Porcentaje de densitometrías normales, osteopénicas u osteoporóticas según edad y motivo de solicitud.
La unidad de farmacia coordinó el seguimiento y evaluación de todos los resultados.
Los datos se recogieron y procesaron utilizando el programa estadístico SPSS Win versión 12.0. Se describieron las variables cuantitativas calculando la media y sus desviaciones estándar (DE), y de las variables cualitativas se calcularon las proporciones y los intervalos de confianza. Para la comparación de medias, se realizó la prueba de la t de Student. Para ver la asociación entre las variables cualitativas (motivo de solicitud, resultado de la DMO), se utilizó la prueba de la ji cuadrado. Se consideró un valor de p<0,05 como nivel de significación estadística.
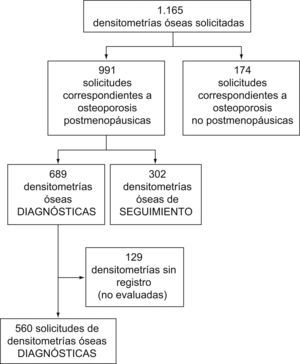
ResultadosDurante el primer año de la puesta en marcha del protocolo, los médicos de familia solicitaron un total de 1.165 densitometrías, de las cuales 689 correspondían a nuevas pacientes posmenopáusicas. El resto fueron densitometrías de seguimiento o indicadas en pacientes no incluidos en el protocolo (osteoporosis secundaria y otros). Para la evaluación del protocolo, se obtuvieron datos de 560 densitometrías (fig. 3) y fue imposible recuperar datos de 129 solicitudes La edad media de las pacientes era de 63,3 años (DE: 10,2).
Indicación de la solicitudQuinientas dos densitometrías realizadas (89,6%, IC95%: 87,1–92,2) cumplían con los criterios de indicación marcados por el protocolo; en las 58 restantes no se evidenció un motivo que justificara la realización de la DMO.
Adecuación del tratamientoEn 118 pacientes se obtuvo un resultado de la DMO normal (21,1%). De estas, 106 pacientes no recibieron tratamiento farmacológico (89,8%, IC95%: 84,4–95,3), de acuerdo a la opción recomendada por el protocolo, y el resto (12 sujetos) recibieron tratamientos no indicados en el protocolo.
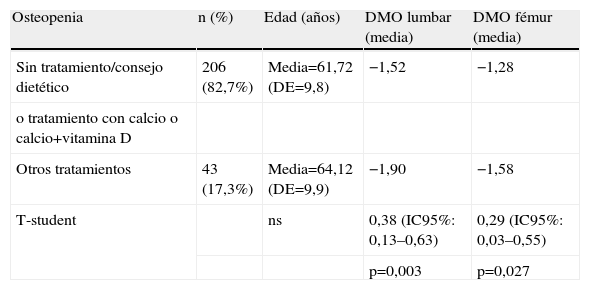
En 249 pacientes, el resultado obtenido fue de osteopenia (44,5%), de las cuales 206 pacientes no recibieron tratamiento farmacológico o recibieron únicamente complementos de calcio y vitamina D. Las pacientes que recibieron tratamiento farmacológico presentaban una media de edad superior a las que no recibieron tratamiento (sin alcanzar significación estadística) y una DMO a nivel lumbar y de fémur inferior (p<0,05) (tabla 1).
Tipo de tratamiento en las pacientes con resultado de OSTEOPENIA según edad y valor (T score) de densidad mineral ósea
| Osteopenia | n (%) | Edad (años) | DMO lumbar (media) | DMO fémur (media) |
| Sin tratamiento/consejo dietético | 206 (82,7%) | Media=61,72 (DE=9,8) | −1,52 | −1,28 |
| o tratamiento con calcio o calcio+vitamina D | ||||
| Otros tratamientos | 43 (17,3%) | Media=64,12 (DE=9,9) | −1,90 | −1,58 |
| T-student | ns | 0,38 (IC95%: 0,13–0,63) | 0,29 (IC95%: 0,03–0,55) | |
| p=0,003 | p=0,027 |
DMO: densidad mineral ósea.
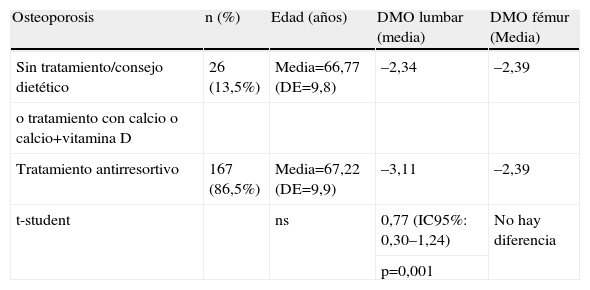
En 193 pacientes (34,5%) se obtuvo un resultado de osteoporosis (se incluyeron las pacientes con fracturas, independientemente del valor de la DMO). A 10 de estas pacientes no se les indicó ningún tratamiento, a dos se les aconsejaron medidas dietéticas y 14 recibieron calcio y vitamina D. Estas 26 pacientes presentaban una DMO a nivel lumbar superior al grupo de pacientes que recibieron tratamiento antirresortivo (p=0,001) (tabla 2).
Tipo de tratamiento en las pacientes con resultado de OSTEOPOROSIS, según edad y valor (T score) de densidad mineral ósea
| Osteoporosis | n (%) | Edad (años) | DMO lumbar (media) | DMO fémur (Media) |
| Sin tratamiento/consejo dietético | 26 (13,5%) | Media=66,77 (DE=9,8) | –2,34 | –2,39 |
| o tratamiento con calcio o calcio+vitamina D | ||||
| Tratamiento antirresortivo | 167 (86,5%) | Media=67,22 (DE=9,9) | –3,11 | –2,39 |
| t-student | ns | 0,77 (IC95%: 0,30–1,24) | No hay diferencia | |
| p=0,001 |
DMO: densidad mineral ósea.
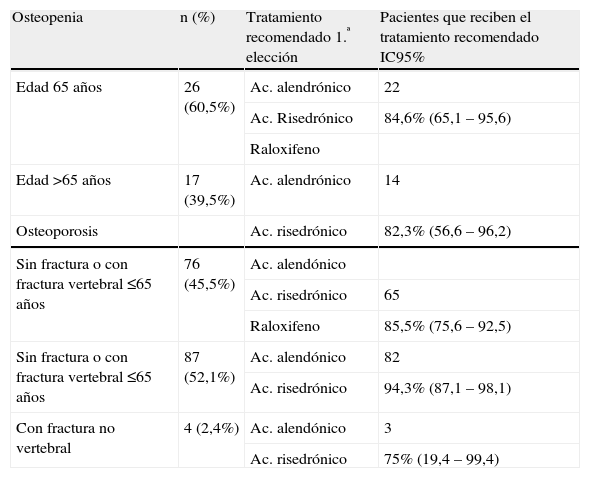
En la tabla 3 se observa el número de pacientes osteopénicas y osteoporóticas que recibían el tratamiento considerado de primera elección según la edad y/o la localización de la fractura.
Pacientes con resultado de OSTEOPENIA u OSTEOPOROSIS que reciben el tratamiento antirresortivo recomendado (1.ª elección) en el protocolo
| Osteopenia | n (%) | Tratamiento recomendado 1.ª elección | Pacientes que reciben el tratamiento recomendado IC95% |
| Edad 65 años | 26 (60,5%) | Ac. alendrónico | 22 |
| Ac. Risedrónico | 84,6% (65,1–95,6) | ||
| Raloxifeno | |||
| Edad >65 años | 17 (39,5%) | Ac. alendrónico | 14 |
| Osteoporosis | Ac. risedrónico | 82,3% (56,6–96,2) | |
| Sin fractura o con fractura vertebral ≤65 años | 76 (45,5%) | Ac. alendónico | |
| Ac. risedrónico | 65 | ||
| Raloxifeno | 85,5% (75,6–92,5) | ||
| Sin fractura o con fractura vertebral ≤65 años | 87 (52,1%) | Ac. alendónico | 82 |
| Ac. risedrónico | 94,3% (87,1–98,1) | ||
| Con fractura no vertebral | 4 (2,4%) | Ac. alendónico | 3 |
| Ac. risedrónico | 75% (19,4–99,4) |
El gasto en fármacos para el tratamiento de la osteoporosis durante el año 2007 fue de 2.271.987 euros (disminución de 152.745 euros [−6,3%] respecto al año 2006), aunque el número de pacientes tratadas aumentó de 11.527 a 12.092 (4,9%) respecto al año anterior. El gasto por paciente pasó de 210 euros/año a 188 euros/año. El 88,4% de los envases facturados correspondían a bisfosfonatos o raloxifeno.
Evaluación de los resultados de la densitometría ósea según la edad y los motivos de solicitudDe las 560 DMO analizadas, 442 (78,9%, IC95%:75,6–82,3) evidenciaron osteopenia u osteoporosis.
La media de edad de las mujeres cuyos resultados de DMO eran normales fue de 59,54 años (DE: 9,4), en las osteopénicas de 62,14 años (DE: 9,8) y en las osteoporóticas de 67,16 años (DE: 9,9), estas diferencias eran estadísticamente significativas (p<0,05).
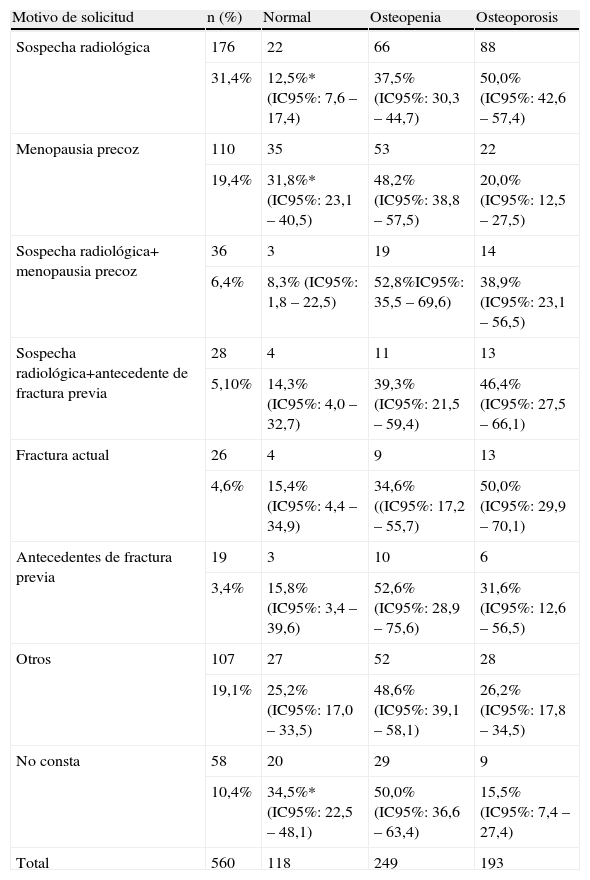
En la tabla 4 se observan los motivos de solicitud más frecuentes y los resultados de la DMO.
Resultado de la densitometrías óseas según motivo de solicitud
| Motivo de solicitud | n (%) | Normal | Osteopenia | Osteoporosis |
| Sospecha radiológica | 176 | 22 | 66 | 88 |
| 31,4% | 12,5%* (IC95%: 7,6–17,4) | 37,5% (IC95%: 30,3–44,7) | 50,0% (IC95%: 42,6–57,4) | |
| Menopausia precoz | 110 | 35 | 53 | 22 |
| 19,4% | 31,8%* (IC95%: 23,1–40,5) | 48,2% (IC95%: 38,8–57,5) | 20,0% (IC95%: 12,5–27,5) | |
| Sospecha radiológica+ menopausia precoz | 36 | 3 | 19 | 14 |
| 6,4% | 8,3% (IC95%: 1,8–22,5) | 52,8%IC95%: 35,5–69,6) | 38,9% (IC95%: 23,1–56,5) | |
| Sospecha radiológica+antecedente de fractura previa | 28 | 4 | 11 | 13 |
| 5,10% | 14,3% (IC95%: 4,0–32,7) | 39,3% (IC95%: 21,5–59,4) | 46,4% (IC95%: 27,5–66,1) | |
| Fractura actual | 26 | 4 | 9 | 13 |
| 4,6% | 15,4% (IC95%: 4,4–34,9) | 34,6% ((IC95%: 17,2–55,7) | 50,0% (IC95%: 29,9–70,1) | |
| Antecedentes de fractura previa | 19 | 3 | 10 | 6 |
| 3,4% | 15,8% (IC95%: 3,4–39,6) | 52,6% (IC95%: 28,9–75,6) | 31,6% (IC95%: 12,6–56,5) | |
| Otros | 107 | 27 | 52 | 28 |
| 19,1% | 25,2% (IC95%: 17,0–33,5) | 48,6% (IC95%: 39,1–58,1) | 26,2% (IC95%: 17,8–34,5) | |
| No consta | 58 | 20 | 29 | 9 |
| 10,4% | 34,5%* (IC95%: 22,5–48,1) | 50,0% (IC95%: 36,6–63,4) | 15,5% (IC95%: 7,4–27,4) | |
| Total | 560 | 118 | 249 | 193 |
Se observaron diferencias estadísticamente significativas entre el motivo de solicitud y el resultado obtenido (p<0,001): los resultados de osteopenia u osteoporosis fueron más frecuentes cuando el motivo de solicitud era la sospecha radiológica. Los resultados normales fueron más frecuentes cuando el motivo de solicitud era la menopausia precoz (31,8%) o cuando no constaba el motivo (34,5%).
En las solicitudes motivadas por menopausia precoz y con registro de la edad desde el inicio de la menopausia (n=94), no se observaron diferencias estadísticamente significativas con relación a los años de evolución de la menopausia (ji cuadrado: 0,874, p=ns).
Las 86 pacientes que presentaron alguna fractura previa o actual eran mayores (media de edad: 68,4 años [DE: 10,3] vs. 62,4 [DE: 9,9], p<0,05), pero no se encontraron diferencias estadísticamente significativas ni con el resultado global de la DMO, ni con el valor de DMO en columna lumbar o fémur. El 15,1% (IC95%: 8,3–24,5) de estas pacientes tuvieron valores de DMO normales.
DiscusiónLa puesta en marcha del protocolo ha contribuido a gestionar de forma eficiente el abordaje clínico y terapéutico de la osteoporosis en nuestro ámbito. Se han obtenido buenos resultados en los 3 objetivos que se habían planteado.
Por una parte, la realización de las densitometrías se ha ajustado en una proporción elevada a las indicaciones recogidas en el protocolo. Se solicitaron aproximadamente un 10% de DMO en pacientes que no presentaban los factores de riesgo considerados en el protocolo.
La adecuación de los tratamientos también ha sido elevada, aunque existe un porcentaje de pacientes con osteoporosis (n=26) que, según el protocolo, debían recibir tratamiento antirresortivo y no lo recibían y, al contrario, algunas pacientes con resultados densitométricos normales (n=12) seguían tratamiento antirresortivo. En el caso de las pacientes osteopénicas, como era esperable, la gran mayoría no recibieron un tratamiento antirresortivo. Además, el perfil de pacientes que recibían tratamiento presentaba valores inferiores de la DMO tanto a nivel lumbar como de cuello femoral.
Este resultado coincide con el publicado por Serra et al6, en el cual se ponía de manifiesto que en mujeres osteopénicas el factor asociado a la prescripción de fármacos era el T-score.
El seguimiento de la recomendación de tratamiento de primera elección también fue elevado.
Una limitación del estudio es el número elevado de pérdidas de registro. En 129 casos no fue posible obtener datos sobre el resultado de la DMO. Este hecho debilita la fortaleza del protocolo.
Un resultado a destacar es la disminución del gasto en fármacos, a pesar del incremento importante de nuevos pacientes en tratamiento. Este resultado se ha visto afectado positivamente por la instauración de los precios de referencia que ha afectado al principio activo más prescrito (ácido alendrónico). La intervención ha contribuido a que no se produjera un desplazamiento hacia otros principios activos no sometidos a dicha regulación. Este resultado presenta un valor añadido, ya que se ha calculado con la totalidad de las pacientes de la zona y corrobora que el impacto de la intervención tiene repercusión en toda la prescripción, no tan solo en las nuevas pacientes incorporadas según el protocolo.
Actualmente, no podemos conocer cuántas pacientes nuevas inician tratamiento de la osteoporosis sin seguir el protocolo, pero los números de nuevas solicitudes de DMO (689) y el número de pacientes nuevas que han facturado fármacos para la osteoporosis (565) nos llevan a suponer que son una minoría.
Las DMO normales se sitúan alrededor del 20%, cifra que puede considerarse como una muy buena selección de los pacientes a los que se indica la realización de una densitometría. En otros estudios publicados sobre abordaje de la osteoporosis en centros de Atención Primaria, los porcentajes de DMO patológicas eran muy inferiores7,8.
En nuestro estudio, el motivo de solicitud derivado de una sospecha radiológica ha sido el que ha comportado más resultados patológicos de la DMO. Por otra parte, en aquellos casos en los que el motivo de solicitud era desconocido, el porcentaje de resultados normales fue el más elevado. También se obtuvieron muchos resultados normales en las mujeres con menopausia precoz, con independencia del tiempo transcurrido desde la menopausia.
Existen multitud de guías, protocolos y recomendaciones sobre la estrategia de prevención y tratamiento de la osteoporosis, aunque son poco coincidentes respecto a la indicación de la densitometría9,10. Unas guías se decantan por recomendar la realización de una densitometría únicamente con criterios de edad (>65 años), mientras en otras se valora la edad junto con otros factores de riesgo. Igualmente, los factores de riesgo tampoco son comunes a todas las guías. Así, por ejemplo, la menopausia precoz es un factor considerado de forma muy variable en ellas. Nuestros resultados se ajustan más a las guías que no incluyen este factor de riesgo entre los criterios de indicación de DMO. El factor estudiado que predice mejor la presencia de osteoporosis es la edad tal y como se recoge en otras recomendaciones11,12.
Estos resultados confirman que la puesta en marcha de protocolos, siempre que estén acompañados de un seguimiento adecuado, ayuda a mejorar la gestión de los procesos de decisión clínica. La presentación de los resultados a todos los médicos implicados permite mantener una actualización constante en este tema.
A la vista de los resultados obtenidos, surgen como propuestas de futuro: continuar el seguimiento de las nuevas DMO solicitadas, ajustar la indicación de nuevas DMO con los resultados obtenidos, realizar el seguimiento de la cohorte durante un tiempo mayor para valorar el impacto a largo plazo e implicar a médicos de otras especialidades (ginecólogos, traumatólogos).
Por último, la realización de este estudio ha contribuido a promover la eficiencia del proceso en los 2 aspectos más controvertidos12: a quién solicitar una DMO y a quién instaurar un tratamiento farmacológico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores quieren agradecer a todos los médicos de familia de la Mútua de Terrassa su colaboración en la puesta en marcha y desarrollo del protocolo.