Se presenta el caso de un varón de 73 años con vasculitis IgA tras la administración de acenocumarol, confirmada mediante estudio anatomopatológico. El cuadro cursó con afectación cutánea, articular y renal. La clínica fue más florida con la reintroducción del fármaco y se resolvió por completo al suspenderlo, sin tratamiento de mantenimiento adicional.
We present the case of a 73-year-old man with IgA vasculitis after administration of acenocoumarol, confirmed by anatomopathological study. He had cutaneous, joint and renal involvement. With the reintroduction of the drug, the clinical manifestations worsened. They were completely resolved with its suspension, without additional maintenance treatment.
El acenocumarol es un anticoagulante derivado de la cumarina ampliamente utilizado en la prevención y en el tratamiento de los procesos tromboembólicos. La vasculitis por acenocumarol es un efecto adverso raramente descrito en la literatura.
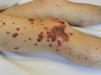
Observación clínicaVarón de 73 años con fibrilación auricular que 20 días tras el inicio de acenocumarol presentó púrpura palpable en extremidades inferiores asociado a artritis de rodillas, por lo que ingresó. Durante el ingreso se sustituyó el acenocumarol por heparina. En la analítica presentó aumento de PCR con serologías e inmunología normales (factor reumatoide, complemento, ANA, ANCA, crioglobulinas) y hematuria. La artrocentesis de rodilla obtuvo un líquido sinovial de características normales. Se realizaron biopsias de las lesiones cutáneas con diagnóstico de vasculitis leucocitoclástica, siendo la inmunofluorescencia directa (IFD) negativa. El cuadro se relacionó con una infección respiratoria previa; se pautó tratamiento con prednisona a dosis de 5mg al día con mejoría y se le dio el alta reintroduciendo el acenocumarol.
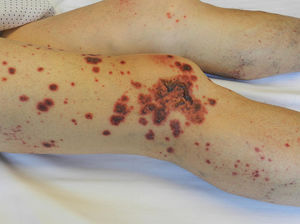
Dos días tras la reintroducción, presentó nuevo brote de lesiones cutáneas, esta vez con la formación de ampollas hemorrágicas (fig. 1). Se repitieron la analítica y las biopsias. Se observó proteinuria asociada a hematuria con función renal normal y el análisis dermatopatológico mostró vasculitis leucocitoclástica de nuevo, esta vez con IFD positiva para IgA y C3 en las paredes vasculares. Con todo ello, se sospechó vasculitis por IgA asociada a acenocumarol. Se suspendió el acenocumarol y se inició apixaban, se pautaron tres pulsos de metilprednisolona (125mg intravenoso) con posterior dosis de prednisona 15mg/día en pauta descendente suspendiendo la corticoterapia en el plazo de 2 meses.
Desde la suspensión del acenocumarol, hace 6 meses, el paciente no ha vuelto a presentar lesiones cutáneas y las alteraciones analíticas urinarias se han corregido por completo.
DiscusiónLos efectos adversos cutáneos del acenocumarol son las equimosis, el síndrome del dedo azul, la necrosis cutánea, las erupciones maculopapulares y la fotosensibilidad. La vasculitis es un efecto adverso poco descrito en la literatura1. Se presenta un caso de vasculitis por IgA (enfermedad de Schönlein-Henoch) secundaria a acenocumarol. El diagnóstico de causalidad se basa en la clara relación temporal de la clínica con la administración del fármaco y su reintroducción, remitiendo al suspenderlo2.
La vasculitis por IgA se produce por el depósito de complejos inmunitarios. Se ha sugerido la participación de diversos antígenos inductores como las infecciones de las vías respiratorias altas y algunos fármacos. La clínica consiste en púrpura palpable, poliartralgias, glomerulonefritis leve con proteinuria y hematuria microscópica (como en el caso que presentamos) y dolor abdominal. En los adultos son menos frecuentes las molestias iniciales localizadas en el intestino3.
El diagnóstico de la vasculitis IgA se basa en signos y síntomas clínicos. El estudio histopatológico de la piel es útil para confirmar la vasculitis leucocitoclástica con depósito de IgA y C3 por inmunofluorescencia. La biopsia renal rara vez es necesaria para el diagnóstico3.
Hasta el momento hay 5 casos reportados en la literatura de vasculitis por acenocumarol1,4–7 y de todos ellos, tan solo uno es una vasculitis por IgA. En estos casos, la clínica aparece entre los 2 y 20 días tras la introducción del tratamiento y el cuadro se resuelve tras su suspensión.
ConclusionesSe presenta el segundo caso de vasculitis IgA asociada a acenocumarol. Debemos ser conscientes de este efecto adverso y recomendar la suspensión del fármaco cuando la relación temporal entre la administración y el inicio de la clínica sea sugestiva.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.