La arteritis de Takayasu (AT) es una vasculitis de causa incierta. La enfermedad celíaca (EC) es una enfermedad autoinmunitaria provocada por la exposición al gluten. Ambas entidades se relacionan con distintas enfermedades autoinmunitarias, pero hasta la fecha sólo hay 5 casos descritos de asociación entre ellas. Se presentan tres casos clínicos con EC y AT. Los tres son mujeres de 21, 30 y 54 años. En todas ellas las manifestaciones de la AT precedieron a las de la EC y en todos los casos había compromiso de los vasos supraaórticos al diagnóstico. La EC fue diagnosticada por marcadores serológicos y biopsia duodenal en los tres casos. Reconocer esta asociación tiene importancia porque ambas entidades pueden cursar largo tiempo sin ser diagnosticadas, el diagnóstico de una nueva entidad modifica la terapéutica y la EC en un paciente con AT puede simular a la isquemia mesentérica
Takayasu's arteritis (TA) is a chronic vasculitis of unknown etiology. Celiac disease (CD) is an autoimmune disease caused by the ingestion of gluten. TA and CD have been associated with many other autoimmune conditions. However, only five cases with this association have been reported. In this series, three patients with TA and CD were included; all were female, 21, 30 and 54 years old. TA clinical manifestations preceded CD diagnosis in all patients. Aortic arch branches were affected in all of them. Serologic markers were positive and a small intestine biopsy showed typical findings of CD in the three patients. Special attention should be given to this possible association because these entities may be asymptomatic; the recognition of new disease variants modifies treatment, and sometimes CD constitutes a differential diagnosis of mesenteric ischemia.
La arteritis de Takayasu (AT) es una vasculitis de causa incierta, que compromete la aorta y sus ramas1. La enfermedad celíaca (EC) es una enfermedad autoinmunitaria provocada por la exposición al gluten2. Hasta la fecha, 5 pacientes fueron descritos con la asociación de estas entidades3–7. El objetivo de este reporte es describir las características de tres pacientes con el diagnóstico de estas dos entidades.
Observación clinicaCaso 1Paciente de sexo femenino, de 21 años de edad, diagnosticada de AT en 1995. Consultó por dolor articular y claudicación del miembro superior izquierdo de 4 meses de evolución. Al examen físico presentaba ausencia de pulso radial izquierdo y signos de insuficiencia aórtica. Se realizó una angiografía digital (AD) que mostró hallazgos típicos de AT (tabla 1). Por falta de respuesta al tratamiento con prednisona, se indicó una angioplastia de arteria carótida primitiva izquierda y tratamiento con ácido acetilsalicílico (AAS) y metotrexato, logrando mejoría clínica. En 2009 consultó por diarrea de 4 semanas de evolución y dolor abdominal. Se solicitó angiografía por resonancia magnética abdominal que no evidenció alteraciones; la inmunoglobulina A (IgA) anti-endomisio resultó positiva y biopsia de duodeno mostró: atrofia difusa de las vellosidades y denso infiltrado inflamatorio en la lámina propia. Inició dieta libre de gluten con mejoría clínica.
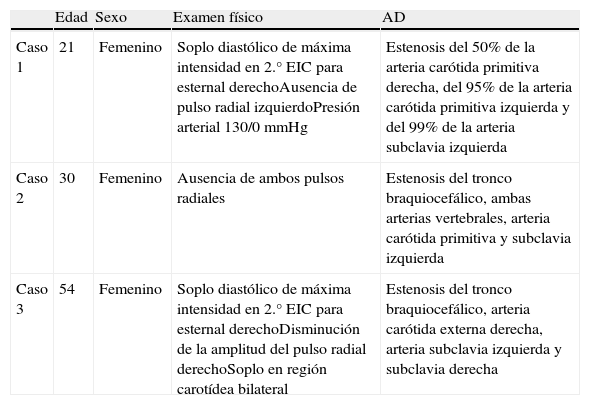
Características generales de los pacientes
| Edad | Sexo | Examen físico | AD | |
| Caso 1 | 21 | Femenino | Soplo diastólico de máxima intensidad en 2.° EIC para esternal derechoAusencia de pulso radial izquierdoPresión arterial 130/0 mmHg | Estenosis del 50% de la arteria carótida primitiva derecha, del 95% de la arteria carótida primitiva izquierda y del 99% de la arteria subclavia izquierda |
| Caso 2 | 30 | Femenino | Ausencia de ambos pulsos radiales | Estenosis del tronco braquiocefálico, ambas arterias vertebrales, arteria carótida primitiva y subclavia izquierda |
| Caso 3 | 54 | Femenino | Soplo diastólico de máxima intensidad en 2.° EIC para esternal derechoDisminución de la amplitud del pulso radial derechoSoplo en región carotídea bilateral | Estenosis del tronco braquiocefálico, arteria carótida externa derecha, arteria subclavia izquierda y subclavia derecha |
Paciente de sexo femenino, de 30 años de edad, diagnosticada de AT en 1998 por haber presentado un accidente cerebrovascular isquémico a los 19 años de edad. Consultó en 2005 por pérdida de peso, cefalea y claudicación del miembro superior izquierdo. Al examen físico se constató ausencia de ambos pulsos radiales. Se realizó una AD que se informó estenosis de vasos supra-aórticos (tabla 1). Inició tratamiento con prednisona y AAS. En un control a los 6 meses de la consulta inicial, refirió diarrea de 5 meses de evolución. Se solicitó una angiografía por resonancia magnética de abdomen y no se reconocieron alteraciones vasculares; la IgA anti-endomisio resultó positiva y la biopsia duodenal evidenció una lesión inflamatoria con atrofia vellositaria completa. Inició tratamiento con dieta libre de gluten con mejoría clínica.
Caso 3Paciente de sexo femenino, de 54 años de edad, con antecedentes de accidente cerebrovascular isquémico a los 26 años y EC a los 46 años. Consultó en 2009 por astenia, adinamia y cefalea. Al examen físico presentaba soplo diastólico aórtico, disminución del pulso radial derecho y soplo sistólico en ambas arterias carótidas. Se solicitó una AD que informó hallazgos típicos de AT (tabla 1). Con el propósito de descartar arteritis de células gigantes se realizó una biopsia de ambas arterias temporales que no evidenció alteraciones. Se inició tratamiento con glucocorticoides, AAS y metotrexato, con el resultado de mejoría clínica.
DiscusiónLos 3 casos presentados fueron diagnosticados de AT y EC. A nuestro entender, hasta la fecha sólo fueron publicados 5 pacientes con esta asociación3–7. Considerando la elevada prevalencia de EC en la población, la presencia concomitante con AT podría ser casual; sin embargo, la coexistencia de dos enfermedades autoinmunitarias genera el interrogante sobre si ambos mecanismos fisiopatológicos pudieran estar relacionados. La EC es un desorden inmunológico (mediado por linfocitos T-LT) desencadenado por un estímulo ambiental (gliadina) en individuos genéticamente predispuestos (antígeno leucocitario humano [HLA] DQ2 y/o DQ8). La destrucción de los enterocitos y la atrofia vellositaria subsecuente pueden explicarse por la activación de LT reactivos a la gliadina que generan un entorno de favorable de citocinas y colaboran con la generación de anticuerpos por parte de los linfocitos B. Además, la gliadina provoca daño directo del enterocito mediante la liberación de interleucina-15, en cuya presencia los linfocitos generan citólisis a través de la interacción NKG2D/MIC-A. Merece la pena mencionar que en presencia de inflamación tisular puede liberarse transglutaminasa; esta enzima genera ácido glutámico a partir de la glutamina, incrementando la unión de los péptidos de gliadina al HLA-DQ2 y DQ8. Si bien es conocido que la gliadina además puede activar la respuesta inmunitaria innata, los receptores y mecanismos por los que ocurre aún no fueron encontrados2.
En la AT, los LT CD4, CD8 y las células natural killer componen el infiltrado inflamatorio que se origina inicialmente en la vasa vasorum y después invade la media, adventicia e íntima arterial. Debido a que los receptores de los LT involucrados presentan un repertorio antigénico limitado, podría resultar factible que un antígeno (aún no identificado) sea el causante de desencadenar la respuesta8,9. Con respecto a lo mencionado anteriormente, podría destacarse que ambas entidades son enfermedades autoinmunitarias mediadas por linfocitos T CD4, en las cuales la presencia de un antígeno inespecífico podría desencadenar una reacción inmunitaria aberrante4. En el caso de la EC, el antígeno causante fue identificado en la gliadina, pero en la AT permanece desconocido. Los pacientes con EC presentan un incremento de la permeabilidad del epitelio intestinal debido a la gran inflamación crónica; esta situación favorece la interacción entre los antígenos y los LT. Por ello, el reconocimiento de un antígeno de origen exógeno similar a algún componente del tejido vascular en pacientes predispuestos (por falla del mecanismo de tolerancia inmunitaria) podría desencadenar una respuesta inmunitaria inapropiada contra los vasos sanguíneos. Sin embargo, con los datos presentados no se puede establecer una relación causal entre estas entidades y mucho menos si tal especulación fisiopatológica es real.
ConclusionesLa presentación de esta serie podría resultar de utilidad porque, si esta asociación fuese real, reconocer la presencia de una u otra condición en pacientes con diagnóstico de AT o EC permitiría reducir las demoras en el diagnóstico y modificar la conducta terapéutica.