La capilaroscopia periungueal (CP) es útil en la evaluación del fenómeno de Raynaud tanto primario como secundario, y en el seguimiento de los pacientes con esclerosis sistémica. Nuestro estudio evalúa el impacto de la CP en el diagnóstico, en función del motivo de solicitud y el perfil de autoanticuerpos en la práctica clínica diaria.
Material y métodosSe incluyeron todos los pacientes con al menos una CP entre junio de 2012 y diciembre de 2017. Se revisaron las historias clínicas y se determinó de forma dicotómica (sí/no) si la CP contribuyó al diagnóstico realizado en la consulta posterior a la realización de la CP. Se recogieron datos demográficos, clínicos y de laboratorio, motivo de solicitud de la CP y su relación con los patrones CP.
ResultadosDe 530 pacientes con una primera CP, 266 se realizaron como estudio de un fenómeno de Raynaud. De estos, en 20 pacientes (3,8%) se realizó un diagnóstico de enfermedad del tejido conectivo en la consulta posterior a la CP; 15 fueron diagnosticados de esclerosis sistémica, 4 de conectivopatía indiferenciada y uno de enfermedad mixta. Salvo un paciente diagnosticado de conectivopatía indiferenciada, el resto tenía anticuerpos antinucleares positivos y 11 de ellos, además, anticuerpos específicos (9 anticentrómero, uno anti-Scl70 y otro, anti-RNPC). La positividad de anticuerpos antinucleares se asoció con una mayor probabilidad de presentar una CP de esclerodermia, y ningún paciente diagnosticado de una enfermedad reumática tras la CP tenía un patrón normal.
ConclusiónLa CP es una técnica útil, pero con impacto limitado en el diagnóstico de enfermedades del tejido conectivo. La positividad de los anticuerpos se relaciona con una mayor probabilidad de presentar patrones patológicos en la CP.
Nailfold capillaroscopy (NC) is useful in the evaluation of Raynaud's phenomenon, associated with some connective tissue diseases and in the follow-up of patients with systemic sclerosis. Our study evaluates the impact of NC in the diagnosis, according to the reason for the request and profile of autoantibodies in daily clinical practice.
Material and methodsAll patients that undergone at least one NC between June 2012 and December 2017 were included. Clinical records were reviewed and analysed in a dichotomous way (yes/no), to see whether the NC contributed to a change of diagnosis in subsequent consultations. In addition, demographic, clinical and laboratory data were collected, and the relationship with NC patterns evaluated.
ResultsOf the 530 patients who had undergone at least one NC, 266 had Raynaud's phenomenon as primary indication for the technique. Of those, 20 patients (3.8%) had a diagnostic change in the post-NC consultation; 15 were diagnosed with systemic sclerosis, 4 with undifferentiated connective tissue disease and one with mixed connective tissue disease. All patients had, except for one patient diagnosed with undifferentiated connective tissue disease, positive antinuclear antibodies titres, 11 of them had disease specific antibodies (9 anti-centromere, one anti-Scl70 and other anti-RNPC). The positivity of antinuclear antibodies titres was associated with a higher probability of presenting a scleroderma pattern in the NC, and all patients with a specific rheumatological diagnosis had an abnormal NC.
ConclusionNC is a useful technique, but with limited impact in the diagnosis of connective tissue diseases. Autoantibody positivity is associated with a greater likelihood of presenting pathological NC patterns.
La capilaroscopia periungueal (CP) es una técnica de imagen no invasiva que permite la visualización de la microcirculación a nivel de la cutícula ungueal1. Su realización es segura, sencilla, rápida y reproducible, y su interpretación es fiable2. Por todo ello es una técnica de imagen de gran utilidad y muy solicitada en la práctica clínica, especialmente para el diagnóstico y el seguimiento de enfermedades del tejido conectivo.
La principal indicación de la CP es la presencia de un fenómeno de Raynaud (FR)3. El FR es la manifestación clínica de una vasoconstricción exagerada reactiva al frío o al estrés4. La presencia del FR es también frecuente en enfermedades sistémicas del tejido conectivo, especialmente en la esclerosis sistémica (ES)5, las miopatías inflamatorias6 y la enfermedad mixta del tejido conectivo (EMTC). La CP es de utilidad para distinguir un FR primario, sin asociación con enfermedad, y un FR secundario, asociado a enfermedades del tejido conectivo.
Diversos estudios han puesto de manifiesto que un gran porcentaje de pacientes con FR y patrón capilaroscópico de esclerodermia desarrollará una ES al cabo de meses o años, mientras que de los pacientes con FR sin alteraciones capilaroscópicas, solo un 12,6% evolucionará posteriormente a una esclerodermia7.
En ningún caso podremos establecer el diagnóstico de esclerodermia sistémica progresiva ni de ninguna otra enfermedad sobre la base de un FR junto con un patrón determinado de esclerodermia, por muy evidente que se nos muestre8.
Las alteraciones que podemos apreciar en los capilares incluyen los cambios en la densidad capilar, el tamaño y forma de los capilares, fenómenos de neoangiogénesis y la presencia de depósitos de hemosiderina por microhemorragias capilares. Los únicos patrones diferenciados se asocian con la ES, pero pueden verse alteraciones similares en otras enfermedades (por ejemplo, miopatías inflamatorias o EMTC).
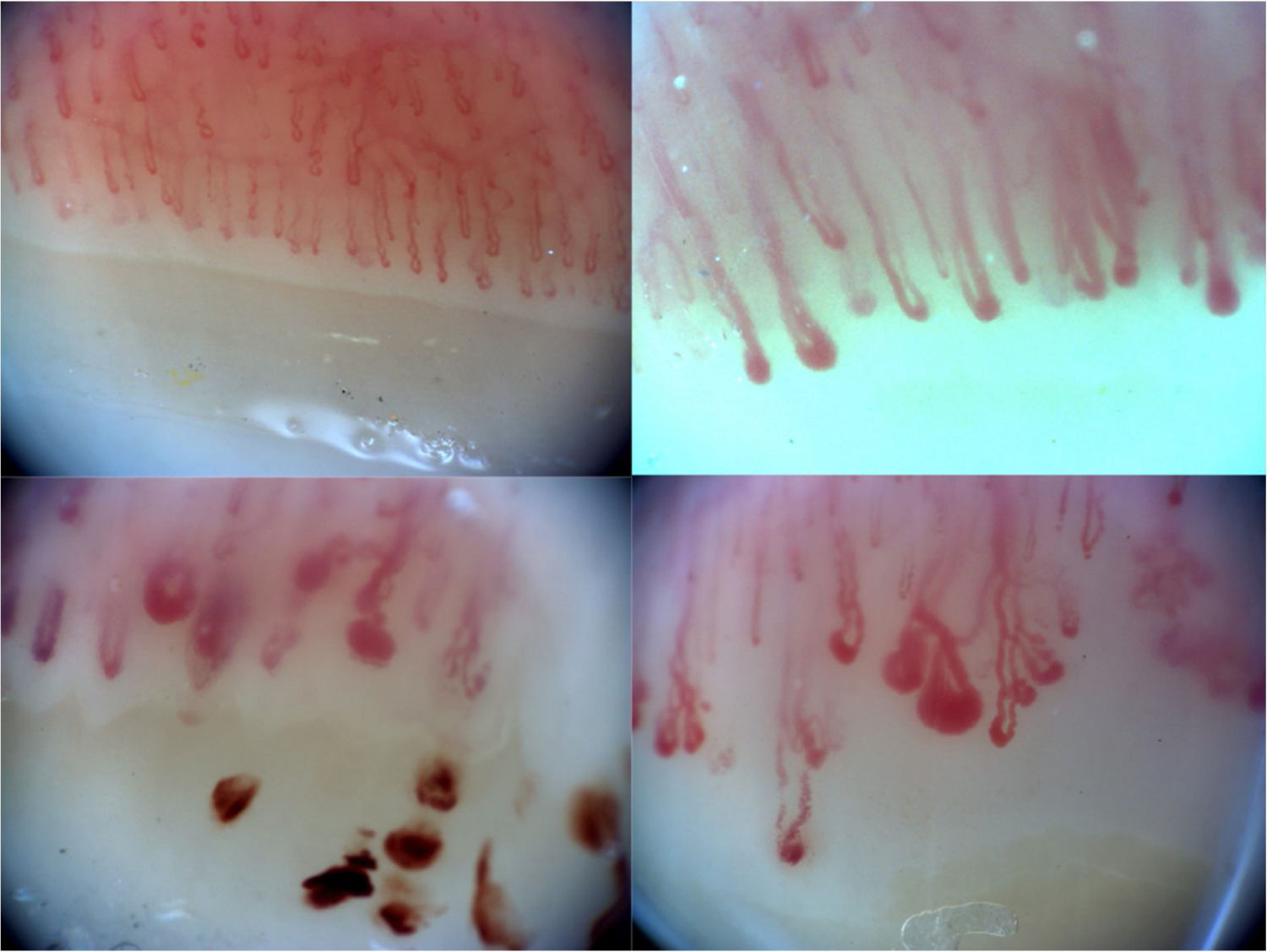
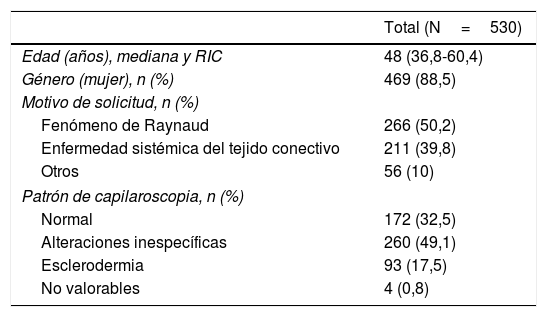
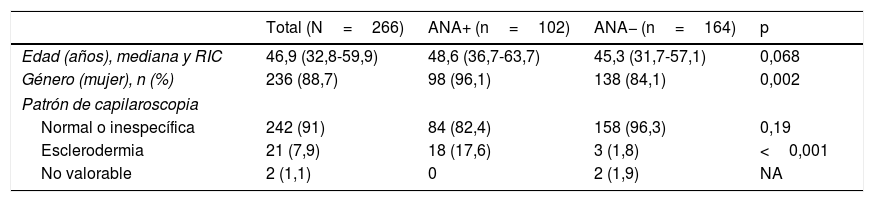
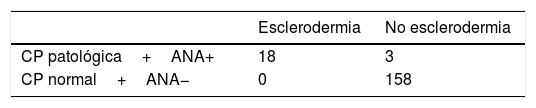
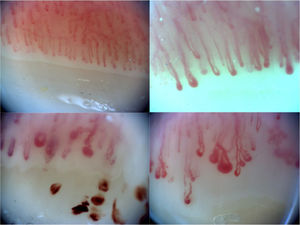
El aspecto normal del lecho ungueal presenta capilares no dilatados paralelos entre sí y perpendiculares al lecho ungueal, con 1-2 capilares por papila y en total 9-13 capilares por milímetro. Una CP normal no presenta neoangiogénesis, microhemorragias ni megacapilares. El patrón de esclerodermia precoz se caracteriza por la presencia de dilataciones capilares del asa aferente y eferente, además de megacapilares (>50μm), manteniendo una densidad capilar normal y sin microhemorragias6. El patrón de esclerodermia activo se caracteriza por la presencia de dilataciones capilares, neoangiogénesis o áreas avasculares acompañadas de microhemorragias capilares. El patrón de esclerodermia tardío se caracteriza por la presencia de megacapilares, disminución de la densidad capilar, áreas avasculares y neoangiogénesis7. Los 4 patrones descritos anteriormente se muestran en la figura 1.
Los patrones capilaroscópicos de esclerodermia se han relacionado con un mayor riesgo de úlceras digitales, hipertensión pulmonar, neumopatía intersticial y calcinosis en pacientes con ES9–11. Desde 2013, los criterios de clasificación ACR/EULAR incluyen la CP como un criterio importante en la detección de esclerodermia muy precoz, por su capacidad de mostrar alteraciones de forma muy temprana en el curso evolutivo de la enfermedad12,13. Sin embargo, su utilidad en otras enfermedades del tejido conectivo sigue siendo controvertido, como ocurre en el lupus eritematoso sistémico, la dermatomiositis, la polimiositis, el síndrome de Sjögren, la artritis reumatoide y la espondilitis anquilosante6,14,15.
Por todo ello, la CP se solicita con frecuencia en la práctica clínica, pero apenas se ha estudiado su utilidad en este ámbito16. Nuestro estudio evalúa el impacto de la CP en el diagnóstico en la práctica clínica diaria según el motivo de solicitud y el perfil de autoanticuerpos.
Material y métodosEstudio clínico observacional, longitudinal y descriptivo. Se incluyeron todos los pacientes con al menos una CP entre junio de 2012 y diciembre de 2017. Las CP se realizaron por 2 reumatólogos expertos en la técnica (MMA y JCN) en una agenda semanal con un videocapilaroscopio de 200 aumentos (de 2012 a 2015 con USB microscopy y de 2016 a 2017 con Optopix). Tras cada exploración se emitió un informe electrónico con la descripción de los hallazgos y la conclusión con un patrón capilaroscópico.
Los posibles patrones de CP fueron: 1) patrón normal, sin alteraciones; 2) patrón con alteraciones leves inespecíficas, tortuosidades u otras variantes de la normalidad de forma ocasional; 3) patrón con alteraciones moderadas inespecíficas, tortuosidades en más del 50% de los capilares y/o dilataciones no patológicas; 4) patrones de esclerodermia precoz, activa y tardía según definiciones EULAR7.
Se revisaron las historias clínicas y se determinó de forma dicotómica (sí o no) si el diagnóstico o el tratamiento sistémico del paciente eran modificados en la consulta posterior a la CP. En aquellos pacientes en quienes se demostró un cambio, se recogieron cuáles fueron los diagnósticos y los cambios de tratamiento.
Se recogieron el motivo de la solicitud de la prueba, el servicio de origen y el diagnóstico si el paciente lo tenía, además de datos demográficos (edad y género), clínicos (presencia de FR y úlceras digitales) y de laboratorio (autoanticuerpos). El estudio fue aprobado por el comité ético de nuestro centro.
Se expresan los datos de frecuencia en porcentajes y las variables continuas en mediana y rango intercuartílico. Se aplicó la t de Student o la chi cuadrado según corresponde en la comparación de grupos. El test estadístico que se ha usado para determinar la p es el de la chi cuadrado, al tratarse de variables cualitativas.
ResultadosSe han realizado 734 exploraciones en 535 pacientes. Se eliminaron del análisis 5 pacientes en los que no se disponía de información demográfica ni de laboratorio. La repetición de 2 o más CP se produjo en 140 pacientes, de 3 CP o más en 44 pacientes, de 4 CP o más en 12 pacientes (todos con ES) y de 5 CP en 3 pacientes.
La tabla 1 muestra los datos demográficos de los 530 pacientes restantes. Los pacientes provenían de reumatología en el 89,4% de los casos (474 pacientes), y el 10,6% (56 pacientes) restante, de otras especialidades, mayoritariamente medicina interna (46 pacientes). El grupo de pacientes con una enfermedad sistémica del tejido conectivo incluye personas con lupus eritematoso sistémico, síndrome de Sjögren, miopatías inflamatorias (dermatomiositis y polimiositis), EMTC y conectivopatías indiferenciadas. De los 530 pacientes, se produjo un cambio de diagnóstico en la consulta posterior en 20 casos (3,8%) en quienes se solicitó la CP por FR.
Datos demográficos de los pacientes que realizaron al menos una capilaroscopia
| Total (N=530) | |
|---|---|
| Edad (años), mediana y RIC | 48 (36,8-60,4) |
| Género (mujer), n (%) | 469 (88,5) |
| Motivo de solicitud, n (%) | |
| Fenómeno de Raynaud | 266 (50,2) |
| Enfermedad sistémica del tejido conectivo | 211 (39,8) |
| Otros | 56 (10) |
| Patrón de capilaroscopia, n (%) | |
| Normal | 172 (32,5) |
| Alteraciones inespecíficas | 260 (49,1) |
| Esclerodermia | 93 (17,5) |
| No valorables | 4 (0,8) |
RIC: rango intercuartílico.
El motivo de solicitud más frecuente fue el FR (266 pacientes), y el perfil de autoanticuerpos (anticuerpos antinucleares [ANA] positivos o negativos) diferencia 2 grupos distintos en relación con el resultado de la CP y los cambios de diagnóstico. La tabla 2 muestra las características de ambos grupos. De los 20 pacientes con FR y cambio diagnóstico, 15 fueron diagnosticados de ES, 4 de conectivopatía indiferenciada y uno de EMTC. De ellos, todos salvo un paciente tenían ANA positivos y 11 de ellos tenían anticuerpos específicos (9 anticentrómero, uno anti-Scl70 y otro, anti-RNPC). Los patrones capilaroscópicos de los pacientes con cambio diagnóstico fueron: 12 pacientes (51,7%) con patrón de esclerodermia, 8 pacientes (48,3%) con alteraciones inespecíficas y ningún paciente con CP normal. La positividad de ANA se asoció con una mayor probabilidad de presentar un patrón de capilaroscopia de esclerodermia (p<0,001). Todos los pacientes que fueron diagnosticados de esclerodermia cumplen criterios de clasificación ACR/EULAR 201312.
Pacientes con capilaroscopia solicitada por fenómeno de Raynaud según la positividad de anticuerpos antinucleares
| Total (N=266) | ANA+ (n=102) | ANA− (n=164) | p | |
|---|---|---|---|---|
| Edad (años), mediana y RIC | 46,9 (32,8-59,9) | 48,6 (36,7-63,7) | 45,3 (31,7-57,1) | 0,068 |
| Género (mujer), n (%) | 236 (88,7) | 98 (96,1) | 138 (84,1) | 0,002 |
| Patrón de capilaroscopia | ||||
| Normal o inespecífica | 242 (91) | 84 (82,4) | 158 (96,3) | 0,19 |
| Esclerodermia | 21 (7,9) | 18 (17,6) | 3 (1,8) | <0,001 |
| No valorable | 2 (1,1) | 0 | 2 (1,9) | NA |
ANA: anticuerpos antinucleares; NA: no aplicable; RIC: rango intercuartílico.
La CP es una técnica de imagen muy solicitada en la práctica clínica para el estudio de FR y enfermedades del tejido conectivo. Pese a que la mayoría de los resultados suelen ser normales o inespecíficos, la presencia de patrones patológicos puede influir en la toma de decisiones diagnósticas y de tratamiento. En nuestro estudio, la negatividad de los ANA se relacionó con una capilaroscopia normal o inespecífica en la gran mayoría de los pacientes y, en consecuencia, sin cambios en el diagnóstico de enfermedad reumatológica.
La CP es de gran utilidad en el diagnóstico y el seguimiento de la ES, y su utilidad en otras enfermedades del tejido conectivo es controvertido. Sin embargo, son muchas las solicitudes de capilaroscopia en pacientes con otros diagnósticos reumatológicos en los que se solicita para valorar un FR. Se ha demostrado que la capilaroscopia no patológica, junto con la negatividad de los autoanticuerpos, tiene un valor predictivo negativo elevado que permite descartar enfermedad sistémica y, en consecuencia, nuestros resultados son coherentes con ello17.
La CP debe interpretarse en conjunto con los resultados de autoinmunidad y en ocasiones es necesario un seguimiento evolutivo que determine el cambio de patrón capilaroscópico a lo largo del tiempo, especialmente en aquellos pacientes con ANA positivos18,19. En nuestro estudio, los ANA positivos se asociaron en mayor proporción con la presencia de un patrón de esclerodermia, lo que ayudó en el diagnóstico de ES en 3 de cada 4 pacientes con CP patológica (p<0,001). Además, los pacientes en los que se solicitaron más de 3 CP fueron aquellos con diagnóstico de esclerodermia, siendo suficiente con 3 CP normales o inespecíficas para descartar enfermedad reumatológica. El estudio básico del FR debe incluir, por tanto, una analítica con autoinmunidad y una CP13.
La tabla 2 refleja aquellos pacientes a los que se les practica una CP con diagnóstico previo de FR, entre los cuales existen 11 pacientes que no disponen de determinación de ANA. Esto es debido a que en la mayoría de los pacientes a los que se practica una CP, la petición fue realizada en una primera visita, realizándose esta antes de la determinación de los autoanticuerpos.
Las alteraciones en la CP han demostrado relacionarse con una mayor afectación de órganos y tener un valor predictivo en cuanto a la evolución de la enfermedad20–22. La detección precoz de alteraciones en la CP puede ayudarnos a tomar diferentes decisiones terapéuticas que en algunos casos podrían modificar el curso de la enfermedad. En la tabla 3 se calcula el valor predictivo positivo y negativo para el diagnóstico de esclerodermia en pacientes con FR y una CP patológica con ANA positivos versus CP normal con ANA negativos. Dichos datos se aproximan a los publicados en la literatura23,24.
Nuestro estudio presenta ciertas limitaciones que deben ser comentadas. El carácter descriptivo y observacional del estudio lleva asociadas las limitaciones habituales: datos no disponibles, sesgo de selección de pacientes, etc. Sin embargo, es una realidad habitual en la práctica clínica que puede ser comparable a lo que sucede en otros centros de reumatología con agenda propia de capilaroscopia. La falta de datos evolutivos impide analizar la evolución de los patrones capilaroscópicos en pacientes con una primera CP normal o inespecífica y autoanticuerpos positivos, lo que sería de gran interés en relación con el seguimiento capilaroscópico. Sin embargo, este aspecto se ha descrito en otros estudios, asociándose los autoanticuerpos con una mayor probabilidad de progresión en el patrón de CP18,19.
Los patrones capilaroscópicos aceptados internacionalmente son los 3 de esclerodermia (precoz, activo y tardío) y el patrón normal. Sin embargo, es frecuente que los pacientes presenten alteraciones inespecíficas que no se encuadran completamente en ninguno de los anteriores. De forma arbitraria, en nuestro centro decidimos clasificar este tipo de patrones como con alteraciones inespecíficas, y graduarlo según su gravedad en leves y moderadas. Somos conscientes de que es una graduación subjetiva y una limitación de nuestro estudio.
ConclusionesEn conclusión, la CP es una técnica muy solicitada en la práctica clínica, con un impacto limitado sobre el diagnóstico, pero que permite descartar enfermedad reumatológica en presencia de ANA negativos y CP normal, aunque son necesarios estudios futuros para reforzar tal afirmación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.