La consideración de que la lumbalgia es una patología benigna en la que sólo se puede identificar una causa en el 15% de los casos está cambiando en la actualidad, gracias a nuevos trabajos que demuestran que no es una patología tan benigna, que es causa de discapacidad e invalidez y que mediante una serie de técnicas diagnósticas intervencionistas podemos llegar a distinguir una serie de estructuras causantes del dolor. La identificación de estas estructuras y la revisión de la evidencia que tienen las diferentes técnicas diagnósticas utilizadas es el objetivo de este trabajo.
Lower back pain is a condition considered benign and with a specific cause determined only in 15% of patients. In the past years this concept has varied, because many papers have described no benign condition leading to back pain, citing their capacity to cause disability. Through many different diagnostic techniques it is possible to identify the structures capable of producing back pain. This identification, and the level of evidence of the interventional techniques, is the aim of this paper.
Durante años la lumbalgia se ha considerado una patología en principio benigna, de una gran prevalencia, pero en general de escasa duración y de buen pronóstico. El concepto de lumbalgia inespecífica se introdujo para designar el dolor lumbar en el que no se encontraba una causa identificable en la exploración o en los estudios de imagen.
Dolor lumbar de origen espinalLa incidencia de dolor espinal a lo largo de la vida se considera que tiene una frecuencia de entre el 54 y el 80%1,2. La prevalencia anual varía en un rango entre el 15 y el 45% con una media en torno al 30%. El 25% de estos pacientes tenía un dolor intenso que les producía discapacidad severa3,4,5,6,7; en cuanto a la incidencia por edades, se estima en un 15% en los jóvenes y adultos y del 27% en los ancianos. Es evidente que el dolor lumbar, aunque preocupa más en su afectación de la población en edad laboral, por la pérdida económica que representa, tiene una mayor incidencia en los ancianos, produciendo dificultad para el desarrollo de las actividades diarias y es un factor de riesgo para futuras discapacidades.
CronicidadClásicamente, se admitía que el dolor lumbar se producía en episodios de corta duración, con un 80 a un 90% de éstos que se resolvía espontáneamente en alrededor de 6 semanas, independientemente del tratamiento que se realizara, y sólo en el 5 o el 10% se desarrollaría dolor persistente. Sin embargo, estos conceptos se han puesto en duda, debido a que muchos pacientes presentan episodios recurrentes de dolor. La evidencia actual es que el dolor lumbar puede ser persistente durante un año o más después del primer episodio en un 25 a un 60% de los pacientes1,8,9,10,11,12,13,14.
Bases estructuralesEl dolor lumbar crónico es un trastorno multifactorial con varias posibles etiologías. En la década de 1980 se impuso el modelo biopsicosocial, en el que se intentó una explicación del dolor lumbar como una mezcla de factores psicológicos, sociales y físicos que interactúan dinámicamente entre éstos, causando el dolor. En la década de 1990 este modelo dominó el panorama del tratamiento del dolor lumbar con la introducción de abordajes «psicosociales». Mientras el dolor inexplicable continúa siendo objeto de controversias en la literatura médica15.
Las modernas tecnologías, como la resonancia magnética, la tomografía axial computarizada, los test neuropsicológicos y el examen físico acompañado de la evaluación psicológica, son capaces de identificar la causa del dolor lumbar en sólo un 15% de los pacientes, en ausencia de una hernia discal y de déficit neurológico.
La mayoría de estas situaciones de dolor incluyen varios tipos de dolor que se originan en la columna lumbar y se extienden a la zona lumbar, a la nalga, al muslo y a la parte más alta o baja de la pierna.
Se ha postulado que para que una estructura sea capaz de causar dolor lumbar debe cumplir unos requisitos:
La estructura debe tener una inervación concreta.
Debe ser capaz de causar dolor similar al encontrado en la clínica, idealmente demostrable en los voluntarios sanos.
Debe ser susceptible de ser afectada por enfermedades o traumatismos que son reconocidos como dolorosos.
Debe ser demostrable como origen de dolor en los pacientes, utilizando técnicas diagnósticas de reconocida validez y fiabilidad.
Diferentes publicaciones han identificado a los discos intervertebrales, las articulaciones facetarias, los ligamentos, las fascias, los músculos y las raíces nerviosas que inervan la duramadre como tejidos capaces de producir y transmitir el dolor lumbar. El dolor facetario, el dolor discogénico y el dolor de las articulaciones sacroilíacas se han demostrado como causas comunes del dolor lumbar, con demostración mediante técnicas diagnósticas16,17,18,19.
En dos estudios realizados de manera prospectiva en los pacientes con dolor lumbar en los que la terapia conservadora había fracasado y en los que las radiografías, la tomografía axial computarizada, la resonancia magnética y el electromiograma habían sido incapaces de determinar su etiología. Se determinó que el 24% tenía dolor facetario, en un 24% existía una combinación de dolor radicular y facetario, en el 7% el dolor provenía del disco intervertebral y en un 6% de la sacroilíaca20. El otro 40% tenía dolor facetario, el 26% tenía dolor discogénico, el 2% tenía dolor sacroilíaco y posiblemente el 13% tenía dolor dural segmentario21. En el 13% en un estudio y en el 19% en otro no se pudo identificar una causa de dolor.
Clasificación del dolor lumbarEl objetivo, cuando nos encontramos ante un paciente con dolor lumbar, es sacarlo del grupo de «lumbalgia inespecífica» y por tanto intentar identificar el tejido o estructura espinal responsable del dolor. Actualmente se consideran capaces de originar dolor las siguientes estructuras.
Dolor facetarioLas articulaciones facetarias son articulaciones con dos caras articulares y pareadas entre los elementos posteriores de las vértebras lumbares. Las facetas lumbares se han demostrado como causa de dolor lumbar y en las extremidades inferiores en voluntarios sanos22,23,24,25,26,27. Las articulaciones facetarias están inervadas por el ramo medial del ramo posterior28,29,30,31,32,33,34,35,36,37. Estudios neurofisiológicos han demostrado que la cápsula articular facetaria contiene mecanorreceptores de bajo umbral, además de nociceptores mecánicos y silentes. La inflamación es un mecanismo que disminuye el umbral de estos receptores38,39,40,41,42. Basándose en bloqueos diagnósticos controlados, de acuerdo con los criterios establecidos por la International Association for the Study of Pain43, las facetas han sido indicadas como el origen del dolor espinal en un porcentaje de pacientes con dolor lumbar, entre el 15 y el 45%44,45,46,47,48,49,50.
Dolor discogénicoEl disco intervertebral es una estructura compuesta por dos componentes, el anillo fibroso y la parte interna llamada núcleo pulposo, y una zona de transición que mezcla estas dos zonas manteniéndolas unidas. Numerosos estudios han demostrado terminaciones nerviosas en el disco51,52,53. También se ha demostrado que en el disco intervertebral normal, el núcleo pulposo carece de inervación, mientras que el anillo fibroso está inervado por una extensa red de terminaciones nerviosas sensoriales54,61,62,63. Además, se ha demostrado que existe una variedad de terminaciones nerviosas complejas en el tercio externo del anillo fibroso. En los discos degenerados estas terminaciones nerviosas se introducen hasta la zona más profunda del anillo fibroso55,56,57,58,59,60,65. Las terminaciones nerviosas se han encontrado en ambos lados anterior y posterior del disco. El crecimiento hacia el interior de las terminaciones nerviosas se ha correlacionado con la aparición de dolor sordo lumbar crónico, que se ha dado en llamar dolor discogénico68,69. La degeneración discal se asocia a la aparición de fisuras en el anillo fibroso que se pueden asociar a crecimiento de tejido vascular y de terminaciones nerviosas. En el interior del núcleo pulposo de discos dolorosos se han encontrado estructuras neuronales que pueden fabricar sustancia P y tienen morfología de terminales nociceptivos, esto podría explicar la diferencia entre discos dolorosos y los que no lo son64,65,66,67,72. Se han publicado numerosos trabajos que demuestran que puede aparecer dolor radicular sin la existencia de un disco herniado73,74,75. Por consiguiente, la fisiopatología del dolor radicular está cambiando a la vista de estos hallazgos recientes y se puede considerar el dolor discogénico como una de las causas de dolor lumbar, hasta ahora llamado inespecífico. La etiología del dolor discogénico es desconocida. La IDD (internal disc disruption ‘ruptura interna del disco’) es una situación en la que la arquitectura interior se altera, permaneciendo inalterada su apariencia externa. La IDD puede inducirse experimentalmente lesionando los platillos terminales de los discos70,71,72. La IDD se ha descrito como fuente de dolor lumbar desde 1976, describiéndose la degeneración discal comenzando por lesiones de los platillos terminales y, posteriormente, la degeneración del disco por una suma de procesos bioquímicos y vasculares que producen la rotura del tejido anular74,75. El dolor producido por un disco fisurado puede deberse tanto a irritación química como mecánica de los nociceptores. La degeneración discal se acompaña de proliferación vascular hacia el núcleo y de crecimiento intenso de terminaciones nerviosas en la parte posterior del disco.
Ganglio de la raíz dorsalTiene un importante papel en la aparición del dolor lumbar. Esto es cierto tanto cuando se produce una lesión del propio ganglio como cuando la lesión afecta a otras estructuras espinales. Se ha sugerido mediante trabajos experimentales que el edema del ganglio de la raíz dorsal se manifiesta sobre la base de la aparición del dolor radicular en los pacientes con hernia discal; además, el ganglio es sensible tanto a la irritación mecánica como a la química76,77,78,79,80,81.
Articulación sacroilíacaLa articulación sacroilíaca es una articulación diartrodial con membrana sinovial. Sin embargo, la inervación de la articulación está sometida a debate. Algunos expertos preconizan la inervación por las ramas laterales del ramo dorsal de las raíces de la L4 a la S3, sobre todo en la cara posterior de la articulación. La inervación de la cara anterior es más discutida. La literatura médica más reciente sugiere que la cara anterior de la articulación está inervada por las raíces de la L2 hasta la S2, de la L4 a la S2, y de la L5 a la S2 mediante su ramo ventral82,83,84,85,86,87,88. La articulación sacroilíaca está, por tanto, bien inervada y se han publicado trabajos de provocación e irritación en los que se demuestra cómo la articulación puede ser fuente del dolor en la zona lumbar, las nalgas, los muslos, la extremidad inferior, la ingle y más raramente el abdomen89,90,91,92,93.
MúsculosLa musculatura lumbar es un tema mucho más controvertido como origen del dolor lumbar. El músculo es una estructura profusamente inervada y que contiene terminaciones nociceptivas94, el concepto de contractura muscular y de punto gatillo tiene amplio soporte en la literatura médica, siendo posible identificarlo tanto desde el punto de vista clínico como desde el punto de vista electromiográfico95,96,97,98,99.
Aunque existen publicaciones en las que se identifican múltiples músculos como origen de dolor lumbar y pseudociático95,96,97,98,99,100,101,102,103,104,105,106,107,108,109,110,111,112,113, en nuestra experiencia, los músculos que con mayor frecuencia vemos asociados al dolor lumbar son el cuadrado lumbar, el psoas lumbar y el piriforme, aunque es posible que el dolor muscular se diagnostique y se trate en pocos pacientes debido a la falta de conocimiento de muchos especialistas114,115,116,117, siendo incluso capaz de producir dolor radicular y en algunos trabajos se ha sugerido que los pacientes con dolor miofascial tienen una evolución peor que los diagnosticados de hernia discal116. Existen también trabajos publicados sobre el alivio del dolor lumbar tras el tratamiento con anestésicos locales (AL) y con toxina botulínica de la musculatura lumbar114,115,117.
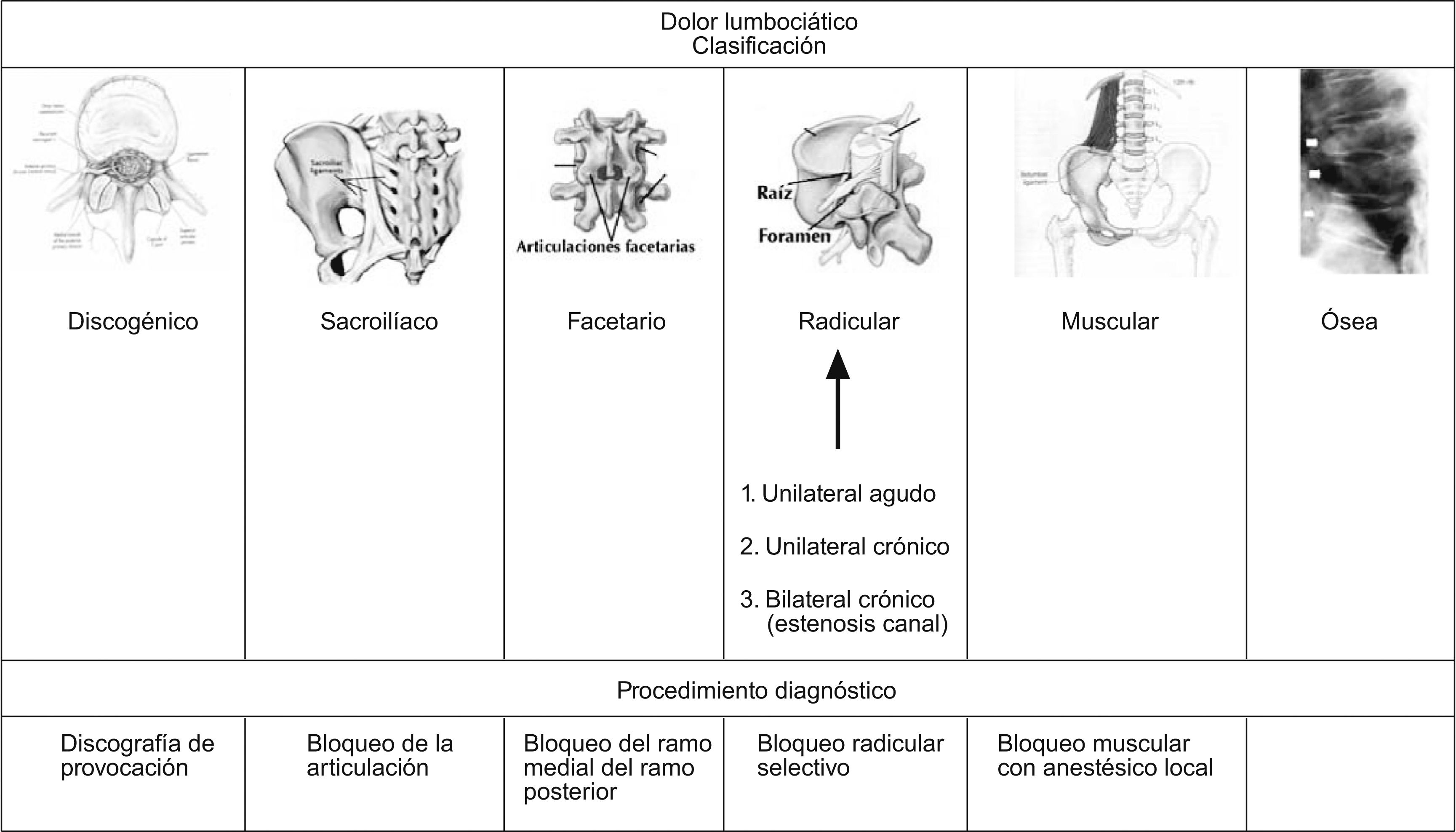
Abordaje actual del dolor lumbarEl diagnóstico del dolor lumbar lo realizamos según el esquema de la figura 1. Deberíamos pues desterrar el concepto de dolor lumbar inespecífico e intentar clasificar al paciente con dolor lumbociático en uno de estos grupos diagnósticos, si bien es posible que algunos pacientes tengan dolor de más de un grupo diagnóstico. Así, es frecuente encontrar el dolor discogénico asociado a dolor facetario, o dolor radicular asociado a dolor muscular. Quedaría un último grupo que es el paciente con cirugía de columna, tanto en el caso de las artrodesis como en las discectomías o laminectomías, en este grupo de pacientes con frecuencia nos encontramos con una mezcla de varios componentes, siendo muy difícil distinguir cuál de éstos predomina sobre los demás, sobre todo cuando predomina el dolor lumbar sobre el radicular.
Figura 1. Diagnóstico del dolor lumbociático.
¿Cómo podemos llegar al diagnóstico de los diferentes grupos de dolor lumbociático?Las clínicas del dolor actuales disponen de una serie de técnicas intervencionistas que mediante bloqueos diagnósticos, o pruebas de provocación, nos permitirán llegar a distinguir los diferentes tipos de dolor lumbociático118,119.
La primera consideración cuando nos referimos a técnicas diagnósticas es su precisión, por tanto deberíamos conocer su fiabilidad y su validez, para esto tenemos que conocer la variación de estas técnicas en cuanto a su sensibilidad, especificidad, precisión y calidad. La frecuencia de falsos positivos (frecuencia con la que un paciente que no tiene la patología estudiada tiene un test positivo), la de falsos negativos (frecuencia con la que un paciente que tiene la patología produce un test negativo) y la respuesta con placebo son cruciales para dar validez a una técnica. En el tratamiento del dolor no es posible confirmar diagnósticos mediante técnicas como la biopsia, la cirugía o la autopsia, por lo que la mayoría de las pruebas diagnósticas están más cerca de la exploración física que de las pruebas de laboratorio. La estabilidad del diagnóstico durante un período prolongado de tiempo con un seguimiento a largo plazo se puede utilizar también como el gold standard. Podemos realizar dos tipos de pruebas, unas en las que la estructura causante del dolor reciba una inervación a través de un nervio conocido (en este caso el bloqueo de este nervio con un AL debería producir la desaparición del dolor) y el otro tipo de test son los tests de provocación (en los que inyectar una sustancia en el tejido causante del dolor provoca un dolor similar al del paciente). Este concepto es únicamente realizable en el caso de la discografía de provocación1. En una situación teórica ideal deberíamos realizar bloqueos con placebo, pero esto es difícil de realizar desde el punto de vista práctico y es discutible desde el punto de vista ético. Sería necesario realizar tres bloqueos diagnósticos de la misma estructura con la aplicación de placebo. Como alternativa se ha propuesto realizar dos bloqueos anestésicos con AL de diferente duración, separados en el tiempo, como alternativa que se ha validado120,121,122,123,124,125,126.
Técnicas intervencionistas diagnósticasLas técnicas diagnósticas que podemos realizar sobre la base de evidencia son el bloqueo de las facetas articulares, la discografía, el bloqueo de articulaciones sacroilíacas y los bloqueos transforaminales o los bloqueos radiculares selectivos, existiendo menos evidencia en los bloqueos musculares (figura 1).
Bloqueo de las articulaciones facetariasSe puede realizar con el bloqueo de la articulación inyectando dentro de ésta o bloqueando el ramo medial del ramo posterior que inerva la articulación. Como hemos dicho, la realización de bloqueos con placebo o la de bloqueos con dos diferentes AL nos ofrecerá una información válida. No existen marcadores específicos que nos permitan llegar al diagnóstico del dolor facetario, ni la historia, ni la exploración física, ni las pruebas radiológicas nos permiten distinguir el dolor facetario de otros de características similares como el discogénico.
ValidaciónLa validez y la fiabilidad del test diagnóstico de bloqueo con la utilización de bloqueos diferenciales con AL se han demostrado en varias publicaciones127,128,129. Esto conllevaba que los pacientes en los que el test comparativo era positivo conseguían alivios más duraderos que aquellos que respondían a un bloqueo único130,131,132. La especificidad del efecto del bloqueo facetario se ha demostrado en estudios controlados estimándose entre el 75 y el 85% con una sensibilidad del 100%133,134; los falsos negativos se estiman en un 8% debido a la inyección intravascular inadvertida del AL. Los falsos positivos se han estudiado en múltiples trabajos135,136, llegando a la conclusión de que los bloqueos únicos no controlados tienen una tasa de falsos positivos del 38% que se puede considerar inaceptable, así como la influencia de la sedación que es pequeña137 y los factores psicológicos que se han demostrado son escasos138.
PrevalenciaBasándose en numerosas evaluaciones en las que se han utilizado bloqueos diagnósticos controlados, se considera a las articulaciones facetarias como responsables del dolor lumbar en el 15 al 45%139,140.
EvidenciaLa utilidad del bloqueo de la rama medial que inerva la faceta tiene una evidencia fuerte como técnica diagnóstica del dolor facetario lumbar1.
Discografía de provocaciónEs un procedimiento que sirve para conocer la arquitectura y la patoanatomía del disco intervertebral para determinar si el disco es la fuente de dolor lumbar. Es un test diagnóstico invasivo que debe utilizarse sólo en los pacientes con sospecha de dolor discogénico. La técnica consiste en la introducción de una aguja en el centro del disco intervertebral (núcleo pulposo) y la inyección de un contraste radiológico para provocar dolor, ver la morfología del disco y comprobar la concordancia entre el dolor producido y el dolor de base del paciente. Se ha comprobado en estudios en voluntarios sanos que la inyección de contraste en un disco sano no produce nunca dolor141.
ValidaciónNumerosos trabajos han demostrado la fiabilidad de la discografía para detectar discos patológicos142,143,144,145,146,147,148,149,150,151, otros trabajos ponen en duda esta correlación152,153. El problema no es la correlación entre la discografía como un test de imagen con una alta sensibilidad y especificidad para detectar la degeneración discal, sino para correlacionarlo con el dolor discogénico. Una parte importante del problema surge ante la realidad de no disponer de un gold standard para el diagnóstico de este tipo de dolor. Sin embargo, los resultados de la cirugía y de los tratamientos mínimamente invasivos del dolor discogénico en pacientes cuyo diagnóstico se ha realizado mediante discografía puede servir como una referencia estándar para el dolor discogénico. Es importante evitar los falsos positivos de la discografía, por lo tanto, para considerar una discografía positiva debe producir dolor concordante con el del paciente, y debemos tener al menos un disco, mejor si son dos, que no produzca dolor a la inyección y que nos servirá como disco control. Existe una polémica entre detractores154,155,156,157,158,159,160,161,162,163,164,165,166 y defensores162 de la discografía como método diagnóstico del dolor discogénico. Trabajos como el de Calhoun167 demuestran que la discografía tiene una sensibilidad del 90,3% y una tasa de falsos negativos del 9,7% cuando se utilizan los resultados de la cirugía como criterio de valoración. La mejoría fue del 89% en aquellos pacientes seleccionados con una discografía positiva, comparados con el 52% en los que no se realizó la prueba.
Las indicaciones de la discografía incluyen, aunque no se limitan a estos aspectos:
Evaluación de discos que se han demostrado anómalos con otras pruebas para comprobar la coincidencia con los síntomas clínicos.
Pacientes con síntomas persistentes y severos, en los que otras pruebas diagnósticas han fallado al revelar de manera clara que el disco sospechoso es la causa de los síntomas.
Valoración de los pacientes que han sido operados y no han mejorado para valorar si existe una seudoartrosis o un disco sintomático o para evaluar una posible recurrencia de una hernia discal.
Valoración de los discos previa a la fusión para comprobar que el disco que va a ser fusionado es el sintomático y los adyacentes son normales.
Valoración de candidatos a una cirugía mínimamente invasiva para confirmar una hernia discal contenida o para investigar la distribución del contraste antes de los procedimientos intradiscales.
La prevalencia del dolor debido a rotura interna está alrededor del 26% de los pacientes con dolor lumbar en Estados Unidos.
EvidenciaLa evidencia para la discografía a nivel lumbar es fuerte para el dolor discogénico cuando la discografía se realiza en el contexto de una adecuada historia, un examen físico y otras pruebas de imagen.
Bloqueos radiculares selectivosLa nomenclatura actual sería la inyección transforaminal epidural, que consiste en la inyección de un contraste, un AL u otras sustancias alrededor de los nervios espinales bajo control fluoroscópico1,16,17,18,19. Se pueden considerar útiles tanto la prueba de provocación como la analgesia posterior para el diagnóstico de dolor radicular168,169,170,171,172, la mejoría del dolor después de la inyección de 1ml de lidocaína al 2%, además de la provocación del dolor durante la estimulación mecánica que produce la inyección del líquido durante el procedimiento173,174.
IndicacionesPacientes con dolor persistente de carácter radicular o lumbociático en los que la historia, el examen físico u otras pruebas de imagen no hayan podido determinar la causa del dolor.
ValidaciónLa sensibilidad de este bloqueo se ha considerado en un rango entre un 45 y un 100%, siendo su especificidad poco estudiada, y en los pocos estudios existentes parece tener una especificidad baja175.
EvidenciaLa evidencia es moderada cuando se utiliza el bloqueo radicular como test previo a una cirugía en los pacientes con estudios de imagen no concluyentes y hallazgos clínicos de irritación de raíces nerviosas.
Bloqueos sacroilíacosLa articulación sacroilíaca puede ser anestesiada mediante una inyección intraarticular de AL.
ValidaciónLa validación de la inyección intraarticular como test diagnóstico es discutida. Algunos trabajos preconizan la realización de bloqueos seriados mejor que la de bloqueos diferenciales con diferentes anestésicos176,177,178,179. La técnica se ha descrito inyectando pequeñas cantidades de AL mezclado con contraste dentro de la articulación y comprobando la distribución del contraste en los planos anteroposterior, lateral y oblicuos180,181. Se estima que los falsos positivos de una sola inyección no controlada son del 20 al 22%185. Pueden ocurrir falsos positivos por la extravasación del agente anestésico fuera de la articulación debido a defectos de la cápsula articular. Los falsos negativos pueden aparecer por mala colocación de la aguja, inyección intravascular o por la incapacidad del anestésico para alcanzar la zona dolorosa de la articulación182.
PrevalenciaNumerosos autores establecen la articulación sacroilíaca como fuente de dolor lumbociático del 10 al 30% de los casos cuando se realizaba un solo bloqueo y del 10 al 26% cuando se realizaba un bloqueo doble183,184.
EvidenciaEl nivel de evidencia de la utilidad de los bloqueos de la articulación sacroilíaca es moderada como método de diagnóstico del dolor sacroilíaco.
Bloqueos muscularesDe nuevo nos encontramos con un tema mucho más discutido, la realización de bloqueos diagnósticos de la musculatura lumbar. Aunque está preconizada como método para el tratamiento de los puntos gatillo, no está validada como método diagnóstico del dolor de origen muscular. No obstante, la experiencia en los últimos años ha ido aumentando en el tratamiento del dolor de origen muscular gracias a la aparición de sustancias como la toxina botulínica, capaces de vencer la contractura muscular y ser útil en el tratamiento del dolor miofascial. En la actualidad, en algunos trabajos se utiliza el bloqueo del músculo con un AL como un predictor de la futura utilidad de un tratamiento con toxina botulínica sobre éste185.
ValidaciónLa realización de un bloqueo diagnóstico guiado con radioscopia de los diferentes músculos implicados en el dolor lumbar después de una historia clínica y una exploración dirigida nos permite hacer un diagnóstico del dolor miofascial lumbar. No existen trabajos publicados que nos permitan valorar la especificidad de estos bloqueos, pero sí que por nuestra experiencia son útiles como forma de diagnóstico.
En un análisis realizado a 118 pacientes de la Clínica del Dolor de Madrid, en los que se habían hecho 226 bloqueos musculares en la musculatura de la zona lumbar, se realizaba un test con inyección intramuscular de AL y se analizaba posteriormente cuáles de los que respondían a la inyección de AL respondían a la inyección de toxina. Se determinó que la inyección de AL tenía un valor predictivo del 96,3% sobre la respuesta posterior a la inyección de toxina botulínica. Es posible que aparezcan falsos positivos, probablemente por la inyección del AL por debajo de la fascia del cuadrado lumbar, pues en este espacio se sitúan todas las raíces del plexo lumbar, lo que produciría un bloqueo extenso de estas raíces produciendo un alivio del dolor no relacionado con el músculo. Quizás en el futuro la realización de bloqueos bajo control ecográfico nos permita mejorar la especificidad de esta técnica.
PrevalenciaEn la Clínica del Dolor del Hospital Severo Ochoa encontramos una prevalencia del dolor miofascial en los pacientes con lumbalgia de un 10%, basándonos en la respuesta a los bloqueos diagnósticos, la respuesta a la inyección de toxina botulínica y la persistencia del diagnóstico a lo largo del tiempo.
EvidenciaLa evidencia de la utilidad de los bloqueos musculares con AL como predictivos del dolor lumbar de origen miofascial es escasa, siendo necesarios más estudios para confirmar su utilidad.
ConclusiónLa utilización de diferentes técnicas intervencionistas en el diagnóstico del dolor lumbar nos permite profundizar en el conocimiento de las estructuras implicadas, consiguiendo identificar causas del dolor que hasta hace muy poco se consideraban como no existentes, englobando a todas éstas bajo la denominación de lumbalgia inespecífica. A pesar de todos estos esfuerzos, una parte no despreciable de los pacientes con dolor lumbar continúa siendo un reto para los especialistas que tratamos el dolor musculoesquelético. Serán necesarios nuevos trabajos para intentar identificar nuevas causas del dolor lumbar que nos permitan eliminar de nuestra práctica clínica el desconcertante término de «inespecífico» que nos deja a nosotros sin armas de tratamiento y a los pacientes, inermes ante la incapacidad para llegar a un diagnóstico y sin una esperanza de tratamiento.