Las neumonía eosinofílica se clasifica por su presentación en aguda o crónica; las características distintivas se basan en la presencia de tos, disnea, fiebre e infiltrados pulmonares con acumulación de células inflamatorias, predominante de eosinófilos. La asociación de eosinofilia y padecimientos reumatológicos es bien conocida, como en el caso de la fascitis eosinofílica y el síndrome de Churg-Strauss. La coexistencia de neumonía eosinofílica crónica y artritis reumatoide ha sido reportada, ya sea de inicio coincidente o en artritis reumatoide establecida. El papel fisiopatológico de los eosinófilos en las enfermedades autoinmunes no está bien definido, sin embargo se ha demostrado que la producción de citocinas proinflamatorias estimulan y activan diferentes grupos celulares, pudiendo en forma simultánea inducir autoanticuerpos e incremento y/o infiltración de eosinófilos en diversos tejidos, sin tener una enfermedad autoinmune subyacente. Presentamos el caso de una mujer joven con neumonía eosinofílica crónica con manifestaciones clínicas reumatológicas y presencia de autoanticuerpos, que se resolvió en forma espontánea.
Eosinophilic pneumonia is classified by its acute or chronic presentation, the distinguishing characteristics of which are based on the presence of cough, dyspnea, fever and pulmonary infiltrates with accumulation of inflammatory cells, predominantly eosinophils. The association of eosinophilia and rheumatologic disorders is well known, as in the case of eosinophilic fasciitis and the Churg-Strauss syndrome. The coexistence of chronic eosinophilic pneumonia and rheumatoid arthritis has been reported, either early rheumatoid arthritis of definitive disease. The pathophysiological role of eosinophils in autoimmune diseases is not well defined, however it has been shown that the production of pro-inflammatory cytokines stimulate and activates different cell groups, and can simultaneously induce autoantibodies and/or increased infiltration of eosinophils in various tissues, without an underlying autoimmune disease. The case of a young woman with rheumatic chronic eosinophilic pneumonia manifestations and the presence of autoantibodies, which resolved spontaneously, is presented here.
Las neumonías eosinofílicas representan un grupo de entidades ampliamente estudiadas y descritas en la literatura mundial, las cuales han sido clasificadas por su presentación en neumonía eosinofílica aguda o crónica (NEC); las características distintivas de su presentación se basan en la presencia de tos, disnea, fiebre e infiltrados pulmonares debido a la presencia de acumulación de células inflamatorias, con un predominante infiltrado de eosinofilos1. La neumonía eosinofílica aguda, como su nombre indica, tiene una presentación súbita, asociada generalmente a hipoxia de moderada a severa, y que puede poner en riesgo la vida del paciente2; a diferencia de la NEC, es una forma benigna, con una presentación insidiosa, con menor repercusión ventilatoria3. En ambos casos, una vez definido el diagnóstico, hay una respuesta favorable al tratamiento con glucocorticoides; la base de este tratamiento, al parecer se fundamenta en el vínculo existente con enfermedades inmunoalérgicas subyacentes, como son: rinitis alérgica, sinusitis, asma y atopia1–3.
La asociación de eosinofilia y enfermedades reumatológicas ha sido ampliamente descrita en la literatura, y podemos destacar como ejemplo podemos destacar algunas de ellas como la fascitis eosinofílica y el síndrome de Churg-Strauss4,5; sin embargo, existen otras enfermedades autoinmunes como la propia artritis reumatoide (AR)6 y el lupus eritematoso sistémico en las cuales se ha descrito la presencia de fenómenos eosinofílicos concomitantes como la vasculitis, la paniculitis, la enteritis o la neumonía eosinofílica7. La fisiopatología de esta asociación aún no ha sido bien elucidada, ya que el eosinófilo es una célula que ha sido poco involucrada en los fenómenos de autoinmunidad6.
Presentamos el caso de una mujer con sintomatología sugestiva de AR, asociada con un cuadro clínico de neumonía eosinofílica crónica, en el que hay que destacar la potencialidad en la producción de autoanticuerpos y su remisión espontánea.
Descripción del casoSe trata de mujer de 47 años de edad, originaria y residente en el Estado de México. Como antecedentes importantes destaca ser fumadora desde los 16 años, con un consumo de 3 a 4 cigarros diarios hasta los 30 años de edad, cuando dejó de fumar. En 1999 fue tratada por rinitis alérgica con fármacos antihistamínicos y glucocorticoides nasales, y de forma intermitente con glucocorticoides parenterales (cada 6 u 8 meses).
La paciente refiere que su enfermedad empezó al comienzo del año 2008, al presentar malestar de su estado general, fiebre no cuantificada y presencia de poliartralgias de predominio en manos. En días posteriores se agrega disnea de mediano esfuerzo, fatiga y febrícula. Fue valorada por el médico familiar, el cual halló en los resultados de laboratorio un factor reumatoide (FR) positivo a títulos de 1:1.280 y presencia de eosinofilia del 15% (1.605 células/mm3), por lo cual fue referida a nuestro hospital.
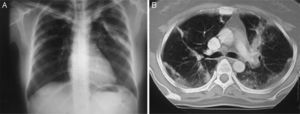
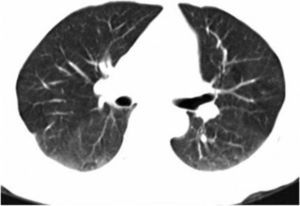
A su ingreso, encontramos a la paciente con buen estado en general, con presencia de estertores crepitantes en el tercio superior de ambos hemitórax de predominio izquierdo. En la exploración músculo-esquelética no se demostraron datos de proceso inflamatorio, ni limitación funcional. La radiografía del tórax reveló datos de neumonía bilateral de predominio izquierdo en forma de banda, y en la tomografía computarizada pulmonar se observaron datos compatibles con neumonía bilateral de predominio izquierdo (fig. 1A y B). La tomografía computarizada de senos paranasales fue normal. Las pruebas de función pulmonar estaban dentro de los parámetros normales, con una saturación de oxigeno del 95% al medio ambiente.
Se inició el protocolo de estudio para eosinofilia, y en la citología hemática se corroboró un porcentaje de eosinofilos del 54,3% (4,487 células/mm3), con un FR positivo por nefelometría de 204,5 UI/mL, y negatividad para anticuerpos anti-péptidos citrulinados 14,7 UI/mL (normal<25), sedimentación globular elevada 81mm/h (Westergren), PCR 40,7 <0,8mg/dL, determinación de IgE de 1.596 UI/mL (normal <100), c-ANCA 1:80, x-ANCA 1:20; sin embargo, en lo que respecta a los anticuerpos por ELISA en contra de proteinasa-3el resultado fue de 0,7 U/mL (normal <3,5), y antimieloperoxidasa con 0,7 U/mL (normal <9,0), ambos negativos. Se determinó también el antígeno de histocompatibilidad humana, HLA-DR (por sus siglas en inglés), estando presente el alelo DRB1*04. La prueba de PPD fue no reactiva. Así mismo se descartó por pruebas convencionales la presencia de parásitos intestinales.
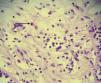
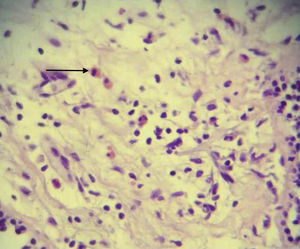
La valoración por el servicio de Neumología sugirió realizar broncoscopia; el lavado bronco-alveolar (LBA) evidenció inflamación aguda y crónica del lóbulo superior derecho y del lóbulo superior izquierdo con cambios reactivos inflamatorios inespecíficos, donde se observaron linfocitos, neutrofilos y macrófagos cargados de hemosiderina. Debido a que no se logró establecer un diagnóstico definido, la paciente fue sometida a toma de biopsia por toracotomía endoscópica de língula y cara posterior de lóbulo inferior izquierdos, cuyos resultados fueroncompatibles con neumonía eosinofílica (fig. 2), descartando los diagnósticos de síndrome de Churg-Strauss y enfermedad de Wegener.
El estado general de la paciente se mantuvo estable, sin datos de insuficiencia respiratoria, ni tos o fiebre; se decidió tratar solo con antiinflamatorios no esteroideos hasta su cita al mes (diclofenaco 100mg/día) en la consulta externa.
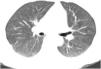
La evolución de la paciente fue satisfactoria y a los 3 meses de seguimiento se le realizaron estudios de control, mostrando resolución radiológica y tomográfica de la neumonía (fig. 3). La eosinofilia periférica se corrigió y los controles de los estudios inmunológicos mostraron negatividad tanto para el FR 9,13UI/mL (normal <20), como para los ANCA que fueron indetectables. La paciente no requirió tratamiento con glucocorticoides ni inmunosupresor, y por el momento, después de 3 años de seguimiento la paciente permanece asintomática y serológicamente negativa para autoanticuerpos.
DiscusiónLa NEC fue escrita por Carrington et al. en 19691, y describen pacientes con antecedentes de rinitis y asma, los cuales presentaron datos clínicos de disnea, fiebre, eosinofilia periférica y en el LBA presencia de eosinófilos. Los pacientes respondieron favorablemente al tratamiento con glucocorticoides. Reportes de series y casos aislados señalan como posible origen un trastorno inmunoalérgico, ya que como se ha comentado previamente, la mayoría de los pacientes cuentan con antecedentes asociados a alergia, como son el asma, la rinitis y la atopia3,4.
La presencia de eosinofilia ha sido descrita por varios autores en asociación con algunas enfermedades autoinmunes, como es el caso de la AR, en donde este fenómeno se ha implicado como una respuesta de la actividad inflamatoria de la enfermedad8. Actualmente se reconoce que esto puede deberse a la liberación de citocinas generadas en los procesos inflamatorios agudos; estas citocinas proinflamatorias han sido identificadas como las interleucinas (IL)-6, IL-10, pero principalmente la IL-5; esta última, además de inducir la producción de células eosinófilas, participa en la inhibición de la apoptosis en los eosinófilos infiltrados en el tejido, lo que explica el mayor daño sobre el órgano blanco9. Asimismo se han identificado otra serie de citocinas llamadas quimiocinas, denominadas eotaxinas, que son las que presentan mayor poder quimiotáctico de eosinófilos a las exotaxinas-1 y 2; estas quimiocinas son producidas por macrófagos, monocitos, fibroblastos y linfocitos T (Th2), siendo, además de potentes estimuladoras en el reclutamiento de eosinofilos, responsables de su migración y estancia prolongada en el sitio de inflamación del tejido infiltrado9. Como dato interesante, se han descrito niveles elevados de eotaxina-1 en los pacientes con AR de reciente inicio, en un análisis del papel de las citocinas proinflamatorias presentes en esta patología; Syversen et al. describen este hallazgo que podría corresponder a la descripción original de la asociación de eosinofilia en AR10.
La presencia de eosinofilia es particularmente importante en algunos padecimientos reumatológicos como la vasculitis de Churg-Strauss y la enfermedad de Wegener, donde su papel es fundamental en la generación del proceso inflamatorio agudo del tejido pulmonar11. Establecer el diagnóstico diferencial con la vasculitis eosinofílica granulomatosa o síndrome de Churg-Strauss es complejoa, ya que ambos comparten manifestaciones clínicas y serológicas similares, como la presencia de ANCA hasta en un 40% de los casos y de FR12. Debemos destacar que, de acuerdo con la descripción de la enfermedad, se pueden reconocer 3 estadios clínicos. Nuestro caso podría situarse en el estadio 2, habiendo pasado por la fase prodrómica de enfermedad alérgica (rinitis), y en esta segunda fase manifestar la infiltración eosinofílica en diferentes tejidos como pulmón (neumonía eosinofílica), piel y tracto gastrointestinal11,12. Sin embargo, la diferencia se establece ante la descripción de los hallazgos histopatológicos que demuestran datos de vasculitis necrotizante y la presencia de granulomas extravasculares, ausentes en la NEC12.
Pensar en la coexistencia de NEC y AR aduce a la primera descripción de esta asociación hecha en 1980 por Payne et al., en un paciente masculino de 54 años de origen hindú con diagnóstico de AR de 17 años de evolución, el cual desarrolló un cuadro de NEC13. Otros reportes subsiguientes han descrito casos similares con AR establecida, previa a la presencia del cuadro clínico de NEC. Sin embargo Norman et al. describen un caso con la aparición simultánea de manifestaciones de AR y NEC en una mujer de 39 años de edad, cuyas primera manifestación es tos seca, posteriormente se agrega fiebre, sudoración, fatiga y mioartralgias, progresando hasta presentar poliartritis; se establece el diagnóstico de NEC en función de los criterios clínicos de imagen y del LBA, pero sin presencia de eosinofília periférica. El FR fue positivo a títulos de 1:1.280, estableciendo el diagnóstico de AR. Se administró tratamiento con glucocorticoide, asociado a metotrexate e hidroxicloroquina con respuesta favorable, pero finalmente requirió tratamiento con etanercept para el control de su artritis. Al año de seguimiento no hubo datos de recidiva del proceso neumónico14. Un segundo caso de presentación simultánea, es referido por Kwaket al.; se trata de una mujer asiática de 55 años, quién comenzó con artritis poliarticular, involucrando pequeñas articulaciones de las manos, con reactantes de fase aguda elevados y una cuenta total de eosinofilos de 730/mm3, además de contar con un FR positivo de 243 UI/mL. Recibió tratamiento con glucocorticoides parenterales con lo que se logró resolver el proceso neumónico y mejoraron las manifestaciones de artritis; posteriormente se agregó al tratamiento metotrexate 15mg/sem, con dosis descendentes de prednisona oral. Su evolución fue favorable, con seguimiento a 18 meses sin recidiva de la neumonía, sin embargo los autores no comentan si persistió la presencia de FR a través del tiempo de seguimiento15.
En el caso que nosotros describimos se cumplieron los criterios clínicos y patológicos para establecer el diagnóstico de NEC1, sin embargo, a pesar de haber tenido manifestaciones articulares, nunca se logró evidenciar datos objetivos de sinovitis aguda, que es indispensable para la sospecha del diagnóstico de AR, y a pesar de tener serología positiva para FR y ser portadora además del alelo DRB1*04; la determinación de anticuerpos antipéptidos citrulinados dio resultados negativos, lo que en conjunto, ante la ausencia de artritis, nos permitió no clasificarla como AR16. Como dato importante que debemos resaltar está la positividad a títulos bajos para los autoantígenos c-ANCA y x-ANCA, todos ellos se negativizaron a través del tiempo al igual que el FR a 3 años de seguimiento clínico, los cuales han persistido indetectables.
No podemos concluir si existe un vínculo o solo un fenómeno coincidente de asociación entre los pacientes con AR establecida y el desarrollo de NEC; sin embargo en el caso de Kwak et al., permanece la duda de si a través del tiempo la paciente mantuvo seropositividad al FR, o pudiese haber sido un caso similar al presentado por nosotros.
Esta relación que puede existir entre ambas condiciones está seguramente determinada por la producción de citocinas proinflamatorias por las células T, las cuales a su vez estimulan la producción de otras citocinas que inducen la producción de autoanticuerpos y liberación de eosinofilos a la circulación sanguínea, lo que forma parte de la respuesta inflamatoria sistémica en el caso de la AR, y una respuesta de hipersensibilidad celular en la NEC, sin poder establecer en forma clara el vínculo existente entre la enfermedad autoinmune y alérgica.
ConclusionesLa NEC es una condición clínica con una base aparentemente inmunoalérgica, que sin embargo debido a la amplia red de citocinas que condicionan la estimulación y el posible papel patogénico de los eosinofilos, podría confundirse con el síndrome de Churg-Strauss en su fase clínica eosinofílica. La evolución benigna de la NEC hace evidente la diferencia entre el proceso inmunoalérgico y el autoinmune, en el cual la vasculitis requiere generalmente tratamiento crónico con glucocorticoides e inmunosupresores para obtener el control y en su caso la remisión de la enfermedad.
El médico deberá estar atento de las diferencias clínicas, serológicas y patológicas para establecer un diagnóstico correcto para cada una de estas entidades, y así indicar un tratamiento específico que permita el control o la resolución de dichas patologías.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
AgradecimientosA la Dra. Claudia S. Carrillo-Ponce, del servicio de Patología del Centro Médico ISSEMYM, que amablemente colaboró en la descripción de los estudios histopatológicos.