La fibromialgia se caracteriza por dolor musculoesquelético y astenia de curso crónico. Los pacientes con fibromialgia suelen ser todo un desafío para los sanitarios en su conjunto. Los estudios existentes suelen estar limitados a la opinión de médicos reumatólogos o de familia. Con este estudio buscamos conocer cuáles son las actuaciones, las percepciones y los conocimientos del conjunto de los profesionales sanitarios al atender pacientes con esta enfermedad.
Materiales y métodosEstudio descriptivo de corte transversal, mediante una encuesta autoadministrada y anónima, distribuida principalmente en plantas hospitalarias y centros de atención primaria. Se realizó análisis estadístico de las variables recogidas (p˂0,05).
ResultadosSe recogieron 200 encuestas, la mayoría de médicos (63,5%; n=127) o de enfermeros (25,5%; n=51). El 71% de los médicos refirieron utilizar la escala analgésica de la OMS. El 53% (n=59) utilizan AINE o paracetamol. Los antidepresivos son el tercer fármaco de elección. La mayoría cree que los especialistas de referencia deben ser los reumatólogos o los médicos de atención primaria, y un porcentaje similar, que el manejo debe ser multidisciplinar. El 52% se sienten desanimados o molestos al abordar a estos pacientes. Los médicos tienen mayores connotaciones negativas y creen que la atención que el paciente recibe está mayormente influenciada por el diagnóstico de fibromialgia, frente a los enfermeros y otros profesionales.
ConclusionesNuestro estudio demuestra que la falta de conocimiento y de herramientas terapéuticas genera en gran medida frustración y malestar en el personal sanitario. Es importante desarrollar nuevos enfoques sobre esta entidad.
Fibromyalgia is characterized by musculoskeletal pain and asthenia of chronic course. Fibromyalgia patients are often a challenge for the health care community as a whole. Existing studies are often limited to the opinion of rheumatologists or family physicians. With this study we seek to know what are the actions, perceptions and knowledge of health professionals as a whole when caring for patients with this disease.
Materials and methodsDescriptive cross-sectional study, by means of a self-administered and anonymous survey. Distributed mainly in hospital wards and primary care centers. Statistical analysis of the variables collected was performed (P˂.05).
ResultsTwo hundred surveys were collected, most of them physicians (63.5%; n=127) or nurses (25.5%; n=51). 71% of physicians reported using the WHO analgesic scale. 53% (n=59) use NSAIDs or paracetamol. Antidepressants are the third drug of choice. Most believe that the referral specialists should be rheumatologists or primary care physicians, a similar percentage, that management should be multidisciplinary. Fifty two percent feel discouraged or annoyed when dealing with these patients. Physicians have more negative connotations and believe that the care that the patient receives is mostly influenced by the diagnosis of fibromyalgia, compared to nurses and other professionals.
ConclusionsOur study shows that the lack of knowledge and therapeutic tools generates, to a large extent, frustration and discomfort in health personnel. It is important to develop new approaches to this entity.
La fibromialgia (FM), incluida dentro de los síndromes de sensibilidad central (SSC), es el segundo trastorno «reumático» más común, después de la artrosis1,2. Su prevalencia oscila entre el 2% y el 8% de la población mundial1,3, y en España, según datos arrojados por el estudio EPISER 2000, es del 2,37%3. La FM puede desarrollarse a cualquier edad, incluso en la niñez, aunque la edad promedio se sitúa entre los 40 y los 49años1,3. Esta enfermedad afecta la calidad de vida de los pacientes, pudiendo llegar a ser potencialmente invalidante por su morbilidad y por suponer una significativa carga económica2,4,5: algunos estudios estiman que entre el 25% y el 50% de los pacientes con FM podrían dejar de trabajar debido a su enfermedad6. Y si hablamos de gasto sanitario, algunos estudios multicéntricos españoles reflejan que el gasto de un paciente con SSC-FM podría rondar los 10.000euros al año, un total de 11.000 millones de euros anuales en costes directos e indirectos, si consideramos al total de la población del país potencialmente afectada4.
El síndrome de fibromialgia primaria se define como un «cuadro reumático con características clínicas reconocibles»7. Dentro de su espectro clínico, además del dolor musculoesquelético generalizado podemos encontrar trastornos del sueño no REM, rigidez, fatiga o problemas gastrointestinales, como el síndrome de colon irritable, entre otros1,7,8. Además, en muchos casos pueden asociarse depresión y ansiedad, sin evidencia de un trauma psíquico previo8,9.
Los primeros criterios diagnósticos publicados por el American College of Rheumatology (ACR) en el año 1990 se basaban en la percepción de dolor en determinados puntos (tender points)10. Al aplicar estos criterios, el diagnóstico de la enfermedad era casi exclusivo de las mujeres, ya que estas presentaban mayor sensibilidad a la palpación de dichos puntos en comparación con los hombres1,3. Los nuevos criterios (ACR 2010/2011), que no tienen en cuenta los mencionados puntos, dan un ratio de prevalencia de mujer:hombre de 2:1, similar a otros cuadros de dolor crónico5,9,11.
En la actualidad, el paciente con FM resulta todo un reto para los profesionales de la salud y para el propio sistema sanitario12. Sabemos que algunos profesionales sienten aversión hacia esta entidad nosológica y que este rechazo se debe, en gran parte, al poco conocimiento de su etiopatogenia y al sentimiento de frustración derivado de los constantes fracasos terapéuticos, pero también a la abrumadora exigencia de tiempo por parte de los pacientes, como consecuencia de la demanda de visitas, del tiempo necesario para llevarlas a cabo y de la frecuente solicitud de informes clínicos13,14.
Son muy escasos los estudios que reflejen la opinión y la actitud de los sanitarios frente a la FM, y los que lo hacen, suelen valorar, exclusivamente, la apreciación de los médicos, sobre todo reumatólogos y médicos de familia15. Creemos que son necesarios estudios objetivos que recojan la percepción de los profesionales sanitarios en su conjunto sobre el abordaje de los pacientes con esta enfermedad. Con este estudio pretendemos describir la opinión personal, la actitud y el conocimiento de las herramientas (escalas de valoración analgésicas, fármacos) con las que cuentan los profesionales sanitarios a la hora de visitar pacientes con SSC-FM en un hospital universitario y en sus centros de referencia (centros de atención primaria y hospital sociosanitario).
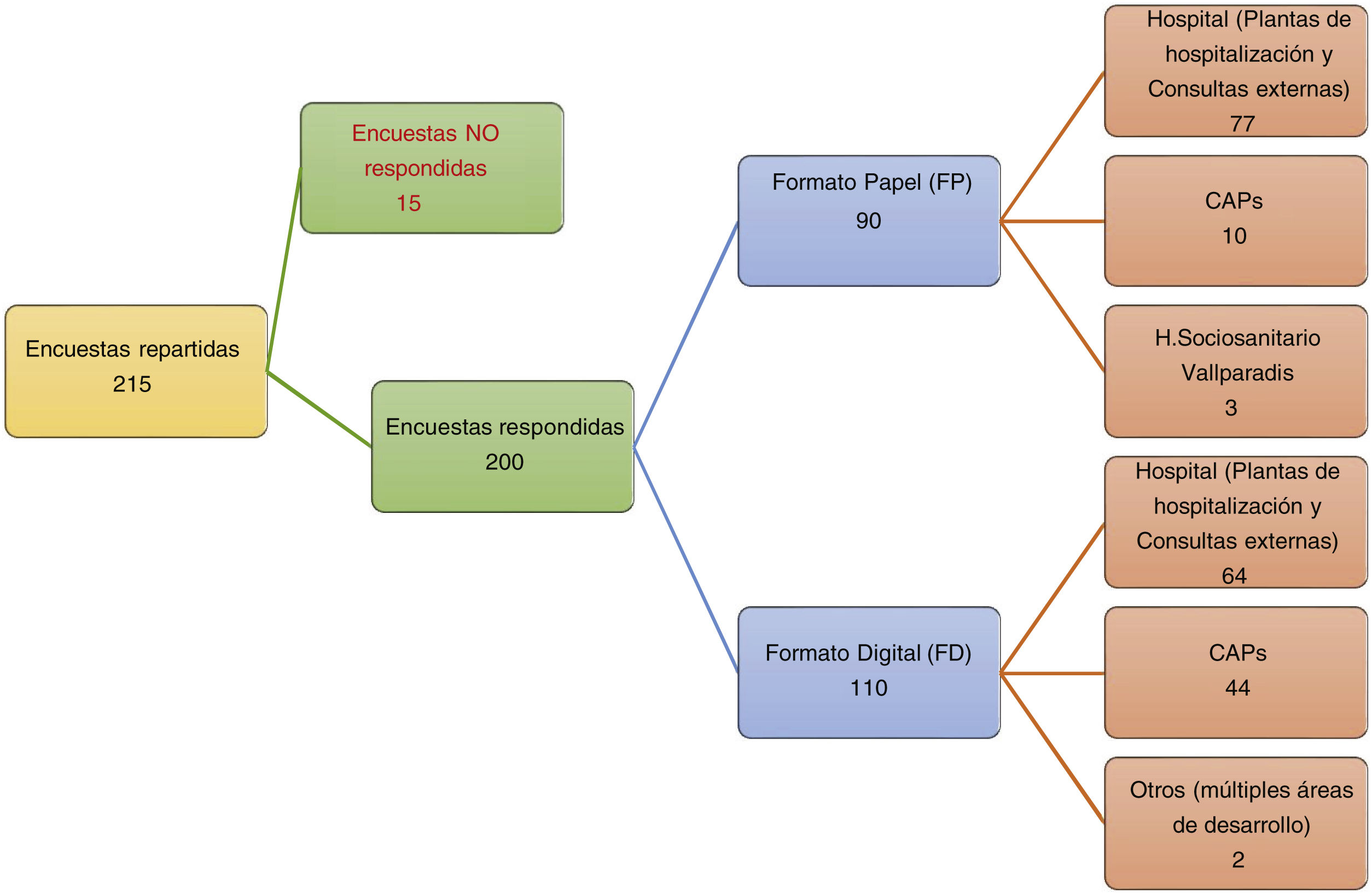
MetodologíaParticipantes y métodosEstudio descriptivo de corte transversal, realizado entre los meses de julio y octubre del año 2021, mediante una encuesta ad hoc autoadministrada y anónima. La encuesta se realizó en formato impreso y mediante la plataforma de encuesta de Google®. En una primera instancia se realizó una prueba piloto con 30 encuestados de los servicios de reumatología y rehabilitación, para valorar la duración y la comprensión de las preguntas. En dicho periodo, la encuesta en papel fue repartida en las plantas de hospitalización, y por servicios (medicina interna, neumología, neurología, psiquiatría, cuidados intensivos, rehabilitación, reumatología, urgencias, traumatología y anestesia-reanimación), a todos los profesionales que cumplieran los criterios de inclusión (personal sanitario que realice actividad asistencial en ese momento y de departamentos principalmente clínicos). De la misma manera se repartieron encuestas mediante un link con la colaboración de la unidad de docencia y los jefes de servicio (mail y grupos de Whatsapp®) en el hospital sociosanitario Vallparadís y en los principales centros de atención primaria (CAP Rambla, CAP Sant Cugat, CAP Valldoreix, CAP Rubí y CAP Sud). Se repartieron/enviaron 90 encuestas impresas (fig. 1).
Elaboración del cuestionario y variables sociodemográficasPara la confección del cuestionario se contó con la ayuda de un experto en epidemiología y cuestionarios (N.G.G.), quien orientó sobre la recopilación de información del dominio sociodemográfico y el formato con el que se podían recoger las respuestas de las preguntas (tabla 1). Por otro lado, se hicieron reuniones focales con la responsable del servicio de reumatología (S.M.P.), la cual colaboró con la elaboración de las preguntas y las variables que abordan temas de la práctica clínica como: escalas de valoración analgésica, creencia sobre la fisiopatología de la enfermedad, tratamientos farmacológicos y no farmacológicos prescritos, terapias alternativas, ideas preconcebidas sobre los pacientes, estados de ánimo y opiniones sobre el manejo multidisciplinar del paciente, etc. (tabla 2). Se han elaborado preguntas con respuestas cualitativas y categóricas en su mayoría, y otras cuantitativas, que oscilan entre el 0% y el 100%.
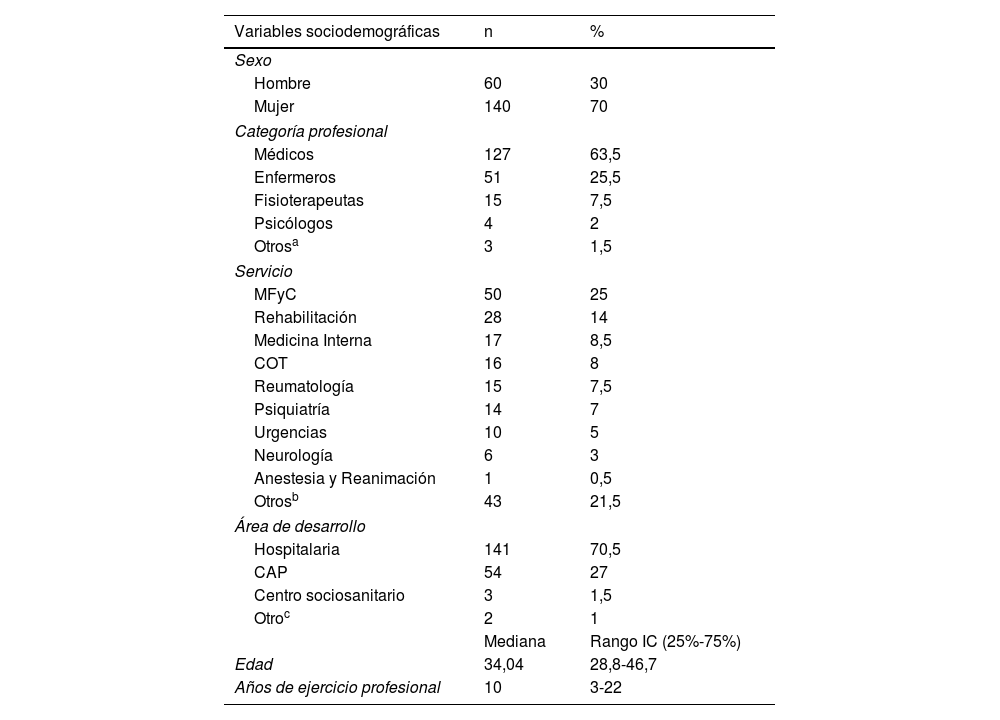
Variables sociodemográficas recogidas en la encuesta
| Variables sociodemográficas | n | % |
|---|---|---|
| Sexo | ||
| Hombre | 60 | 30 |
| Mujer | 140 | 70 |
| Categoría profesional | ||
| Médicos | 127 | 63,5 |
| Enfermeros | 51 | 25,5 |
| Fisioterapeutas | 15 | 7,5 |
| Psicólogos | 4 | 2 |
| Otrosa | 3 | 1,5 |
| Servicio | ||
| MFyC | 50 | 25 |
| Rehabilitación | 28 | 14 |
| Medicina Interna | 17 | 8,5 |
| COT | 16 | 8 |
| Reumatología | 15 | 7,5 |
| Psiquiatría | 14 | 7 |
| Urgencias | 10 | 5 |
| Neurología | 6 | 3 |
| Anestesia y Reanimación | 1 | 0,5 |
| Otrosb | 43 | 21,5 |
| Área de desarrollo | ||
| Hospitalaria | 141 | 70,5 |
| CAP | 54 | 27 |
| Centro sociosanitario | 3 | 1,5 |
| Otroc | 2 | 1 |
| Mediana | Rango IC (25%-75%) | |
| Edad | 34,04 | 28,8-46,7 |
| Años de ejercicio profesional | 10 | 3-22 |
Resumen de las respuestas obtenidas en la encuesta
| Encuesta | n | % |
|---|---|---|
| 2-A ¿Ha visitado pacientes con SSC-FM en los últimos 10 años? | ||
| Sí | 182 | 91 |
| No | 17 | 8,5 |
| No responde | 1 | 0,5 |
| 2-B ¿Con qué frecuencia trabaja con estos pacientes? | ||
| Al menos 1 vez al mes | 99 | 49,5 |
| Al menos 1 vez a la semana | 53 | 26,5 |
| No responde | 30 | 15 |
| A diario | 18 | 9 |
| 2-C Responda solo si prescribe medicación. ¿Tiene en cuenta la escala analgésica de la OMS para indicar tratamiento? | n | % (sobre 200) |
| Sí | 86 | 43 |
| No responde | 79 | 39,5 |
| No | 24 | 12 |
| No lo sé | 11 | 5,5 |
| 2-D ¿En qué proporción, del 0 al 100%, cree que los síntomas tienen una base orgánica? | Mediana (50%) | Rango IC (25%-75%) |
| 40 | 20-60 | |
| 2-E ¿Cree que es aplicable la escala analgésica de la OMS a estos pacientes? | n | % |
| No | 80 | 40 |
| No lo sé | 73 | 36,5 |
| Sí | 47 | 23,5 |
| 2-F ¿Cuál/es tratamiento/s cree usted que es/son beneficioso/s? | ||
| Ejercicio físico | 164 | 82 |
| Terapia grupal | 142 | 71 |
| Gabaérgicos | 71 | 35,5 |
| Antidepresivos | 62 | 31 |
| AINE | 52 | 26 |
| Derivados mórficos | 36 | 18 |
| Otroa | 14 | 7 |
| Hábitos alimentarios | 1 | 0,5 |
| 2-G Responda solo si prescribe medicación. ¿Cuál es su primera opción terapéutica? | n | % (sobre 200) |
| No responde | 89 | 44,5 |
| Antidepresivos | 38 | 19 |
| Otrosb | 35 | 17,5 |
| AINE | 26 | 13 |
| Gabaérgicos | 7 | 3,5 |
| Derivados mórficos | 5 | 2,5 |
| 2-H ¿Qué porcentaje de influencia cree que tiene el diagnóstico de FM en la atención brindada? | Mediana (50%) | Rango IC (25%-75%) |
| Por parte de los profesionales de urgencias | 60 | 30-80 |
| Por parte de los profesionales de AP | 50 | 30-70 |
| Por parte de enfermería | 50 | 20-70 |
| Por parte de los colegas de tu servicio | 45 | 20-70 |
| Por tu parte | 40 | 20-70 |
| 2-I ¿De qué forma cree que influye el antecedente de FM? | n | % |
| Negativa | 170 | 85 |
| No influye | 12 | 6 |
| Positiva | 12 | 6 |
| No responde | 6 | 3 |
| 2-J ¿Cuál/es cree usted que debe/n ser la/s especialidad/es de referencia? | ||
| MFyC | 47 | 23,5 |
| Reumatología | 46 | 23 |
| Otrac | 46 | 23 |
| Psiquiatría | 21 | 10,5 |
| RHB | 20 | 10 |
| Medicina Interna | 9 | 4,5 |
| Neurología | 6 | 3 |
| Anestesia | 3 | 1,5 |
| No responde | 2 | 1 |
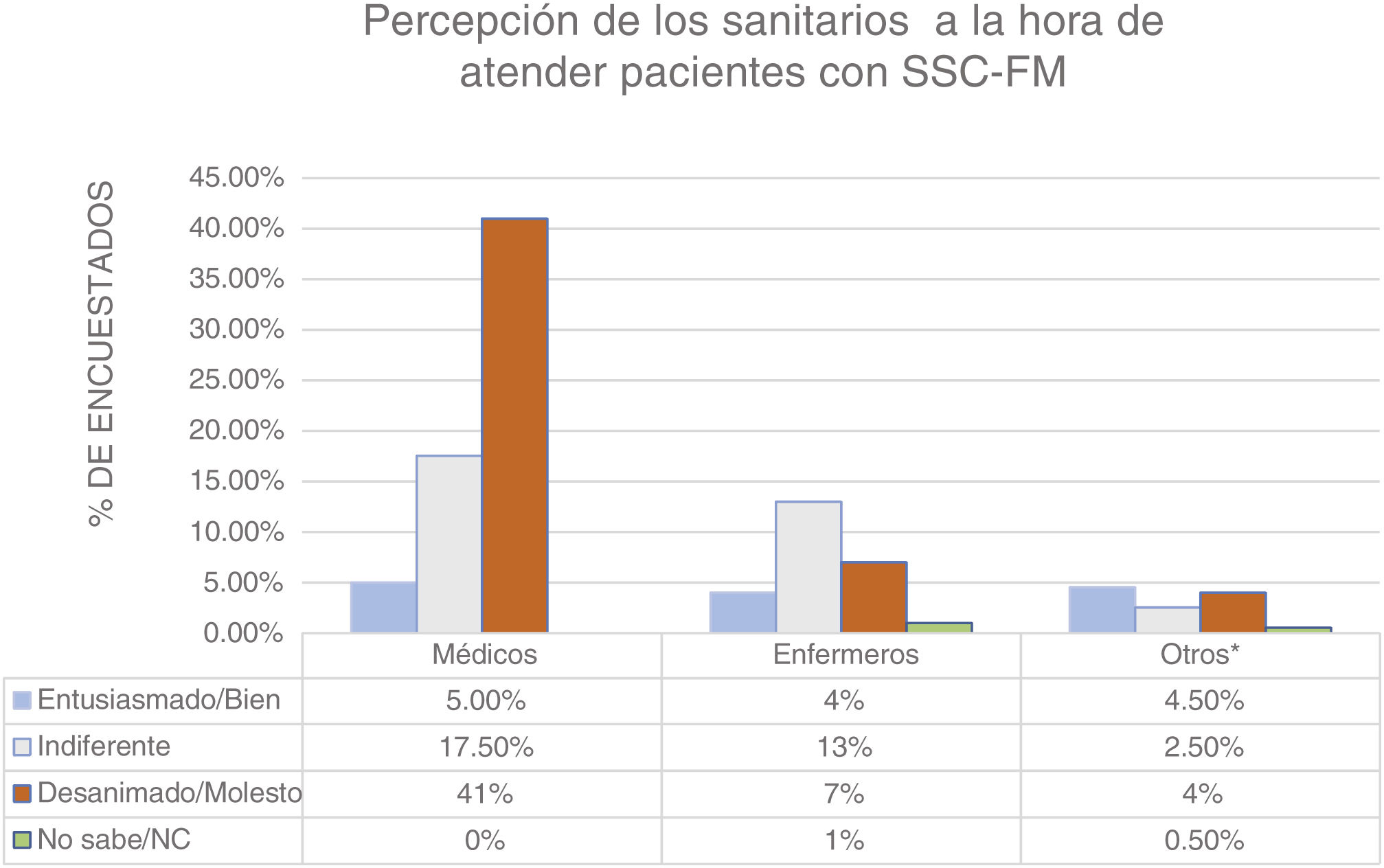
| 2-K ¿Cómo se siente en el reto de asistir pacientes con FM? (fig. 2) | ||
| Desanimado | 76 | 38 |
| Indiferente | 66 | 33 |
| Molesto | 28 | 14 |
| Bien | 23 | 11,5 |
| Entusiasmado | 4 | 2 |
| No responde | 3 | 1,5 |
| 2-L ¿Tiene usted en cuenta las unidades especializadas como tratamiento? | ||
| Sí | 97 | 48,5 |
| No | 60 | 30 |
| No lo sé | 41 | 20,5 |
| No responde | 2 | 1 |
| 2-M ¿Cree que las unidades mejoran la atención? | ||
| Sí | 129 | 64,5 |
| No lo sé | 62 | 31 |
| No | 8 | 4 |
| No responde | 1 | 0,5 |
AP: atención primaria; AINE: antiinflamatorios no esteroideos; CAP: centro de atención primaria; COT: cirugía ortopédica y traumatología; FM: fibromialgia; MFyC: medicina familiar y comunitaria; SSC: síndrome de sensibilidad central.
La información se recogió en una base de datos en Microsoft Excel®. El análisis estadístico se realizó mediante el programa Stata SE v.13.0. Las variables cualitativas se expresaron mediante porcentajes e intervalos de confianza (IC). Las variables cuantitativas se expresaron mediante medianas y rangos intercuartílicos 25%-75%. Se realizaron análisis descriptivos y bivariados mediante comparación de variables cualitativas mediante la prueba de chi cuadrado (χ2) o test de Fisher y comparación de las variables cuantitativas mediante la t de Student o la U de Mann-Whitney, según correspondiera. Se consideró significativa una p<0,05.
ResultadosSe recogieron 200 encuestas de sanitarios (88 respuestas en formato papel y 112 en formato digital), mayoritariamente médicos y enfermeros del ámbito hospitalario y atención primaria, con una tasa de respuesta del 93,02% (fig. 1). Los datos sociodemográficos, profesionales y en relación al manejo de la enfermedad se expresan en las tablas 1 y 2.
De los 200 profesionales que respondieron la encuesta, un 70% (n=140) eran mujeres. La edad media fue de 34años (rango intercuartílico 25%-75%: 29-47) y la mayoría eran médicos (63,5%; n=127) o enfermeros (25,5%; n=51).
El 91% (n=182) de los encuestados han atendido pacientes con FM en los últimos 10años. El 71% de los médicos que respondieron a la pregunta sobre prescripción (n=86/121) refirieron utilizar la escala analgésica de la OMS para indicar tratamiento; el 29% (n=35) restante no la utilizan o no saben de su utilidad. El 76,5% (n=153) del total de encuestados creen que la escala no es aplicable o dudan de su utilidad en los pacientes con SSC/FM. Se ha preguntado nuevamente, a quienes prescriben medicación, cuál es la primera indicación terapéutica farmacológica, obteniéndose 111 respuestas de médicos. El 53% (n=59) utilizan AINE o paracetamol. Fuera de estos, la familia de fármacos más prescritos como primera opción terapéutica son los antidepresivos (34%; n=38).
Hablando de tratamiento no farmacológico, el 82% (n=164) del total de encuestados creyeron que el ejercicio físico y el 71% (n=142) que la terapia grupal beneficiarían a los pacientes con SSC-FM.
Se les pidió a los encuestados que sugirieran en la escala cuantitativa del 0% al 100% qué porcentaje creían que los síntomas referidos por los pacientes tienen una base fisiopatológica. Se obtuvo una mediana del 40% (rango intercuartílico 25%-75%: 20-60%).
En cuanto a las unidades especializadas, el 50,5% (n=101) de entrevistados no conocían su existencia, o no las tenían en cuenta como opción en el tratamiento de sus pacientes con FM, si bien el 64,5% (n=129) consideraron que podrían mejorar la atención de los pacientes con SSC. Cuando se preguntó cuál debe ser la especialidad de referencia de estos pacientes, el 23,5% (n=47) creyeron que debería ser el médico de familia, el 23% (n=46) piensan que el reumatólogo, y otro 23% (n=46) opinan que el manejo debe ser multidisciplinar. El 30,5% restante (n=61) se decantan por los especialistas de rehabilitación (10%; n=20), medicina interna (4,5%; n=9), psiquiatría (10,5%; n=21), anestesia (1,5%; n=3), neurología (3%; n=6), o no responden (1%; n=2). Con respecto al interés que despiertan los pacientes con diagnóstico de FM en los profesionales que deben atenderlos, el 52% (n=104) de los encuestados manifiestan sentirse con desánimo o molestos al hacerlo (fig. 2).
El análisis bivariado mostró que los médicos refieren, en mayor medida, connotaciones negativas (desánimo o molestia) a la hora de visitar a estos pacientes, respecto a los enfermeros y otros profesionales de la salud (64,6% vs 29,17% vs 36,36%; p<0,001). Si se analizan estos resultados por servicio se observa que, si bien no hay significación estadística, existe una mayor tendencia de percepción negativa por parte de los profesionales de reumatología con respecto a los de atención primaria y al resto de servicios (80,0% vs 42,8% vs 54,1%; p<0,06). El 85% (n=170) de los encuestados opinan que tener el antecedente de SSC-FM influye negativamente en la atención que el paciente recibe. Esta influencia no es tan percibida por los enfermeros en comparación con los médicos (4,76% vs 12,77%; p<0,05). No se ha encontrado significación estadística en el análisis de los tratamientos indicados con respecto a cada servicio (los porcentajes oscilaron entre el 4,5% y el 34%; p=0,1), probablemente por tener una muestra de tamaño limitado.
DiscusiónEl presente estudio aporta información específica sobre la actitud de los profesionales sanitarios de nuestro entorno con respecto a la atención a pacientes con SSC-FM, y es, hasta donde llega nuestro conocimiento, el primero en hacerlo mediante un cuestionario estructurado en dos dominios.
Como punto a destacar, son evidentes las dudas sobre las bases fisiopatológicas de la FM como entidad nosológica. Esta percepción de que la enfermedad tiene una baja organicidad y un alto componente psicosomático es equivalente a la observada en otros estudios14,15. A pesar de ello, solo el 10% de los entrevistados creen que la especialidad de referencia debe ser psiquiatría.
En cuanto a los abordajes terapéuticos, gran parte de los sanitarios cree que la escala de la OMS no es la mejor herramienta para dirigir el tratamiento analgésico, aunque, en ausencia de otras mejores, es la más utilizada. La creencia de que el origen del dolor no es somático, sino central, justifica que la elección de antidepresivos sea la tercera opción terapéutica más prescrita por nuestros médicos, tras los AINE y el paracetamol, como se ve también reflejado en otras series12,16. También la idea de que el ejercicio físico y las terapias grupales tienen un rol beneficioso en estos pacientes queda patente en la opinión de los encuestados, pensamiento que es concluyente con la evidencia actual disponible17,18.
La escasa respuesta a las terapias existentes, las demandas continuas de atención y la elevada frecuentación de este tipo de pacientes a los centros sanitarios generan un estado de malestar que perjudica, de forma directa, al propio paciente, pero también al profesional que lo asiste, desgastándolo y empobreciendo, así, su relación5,14. Este estado de sobrecarga y vacío de recursos terapéuticos es percibido de forma negativa por los profesionales y se ve reflejado en nuestros resultados19. Un alto porcentaje de encuestados, especialmente médicos, se sienten desanimados o incluso molestos a la hora de atender a pacientes con SSC-FM.
La aparición de prejuicios hacia el paciente como consecuencia de todo lo anterior puede provocar errores de infra y/o de sobrediagnóstico, pudiendo conllevar el uso de tratamientos inadecuados que generen un prejuicio para el mismo8,20. Cabe destacar que esta percepción no es compartida por enfermería, no siendo la primera vez que existen distintos enfoques y puntos de vista entre diferentes disciplinas de profesionales de la salud21.
Los pacientes con FM son consultores crónicos de varias especialidades y vagan por múltiples servicios en busca de alternativas para aliviar sus síntomas19. Como hemos visto, gran parte de los encuestados creen que el profesional de referencia para pacientes con FM debe ser el de atención primaria, si bien algunos estudios señalan que los médicos de familia manifiestan cierta incertidumbre en el diagnóstico y la supervisión de estos pacientes5. Lo contrario ocurre con los reumatólogos, quienes se muestran confiados en su diagnóstico y manejo, a pesar de lo cual no creen que deban ser el servicio de referencia5. Estos hechos se traducen, en nuestro estudio, en la existencia de una percepción negativa más marcada por los profesionales de reumatología a la hora de atender pacientes con SSC-FM, en comparación con los de medicina familiar y otros servicios22.
Finalmente, el presente estudio refleja cuál es la percepción real de los profesionales de la salud en su conjunto, a la hora de abordar pacientes con SSC-FM. Es importante profundizar en el conocimiento científico de esta enfermedad para ofrecer a quienes la traten las herramientas necesarias para llevar a cabo un correcto diagnóstico y un adecuado manejo de los pacientes, y para que puedan brindarse, así, opciones terapéuticas eficaces que mejoren su calidad de vida. A propósito de ello, se ha desarrollado en profundidad un artículo reciente de la Sociedad Española de Reumatología que merece ser citado para conocimiento de los lectores (Rivera Redondo et al.)23. Tampoco se debe olvidar que las personas afectadas de SSC-FM lidian en su día a día con síntomas que los incapacitan y deprimen, alterando su vida cotidiana y su círculo sociolaboral.
Limitaciones del estudioSu metodología en forma de encuesta no permite establecer causalidad de los datos obtenidos. Aunque los resultados dependen de la subjetividad de quien la responde, creemos que por el hecho de ser anónima y estar libre de juicios posteriores puede dar lugar a respuestas fidedignas. Por otro lado, si bien el tamaño muestral es reducido, se ha obtenido una alta tasa de respuestas, por lo que las conclusiones son representativas de nuestra población de profesionales que atienden a estos pacientes, aunque no podemos asegurar la validez externa para otros centros asistenciales.
ConclusionesNuestro estudio aporta datos novedosos y relevantes sobre la interacción de diversos sanitarios, tanto de atención primaria como de especialidades hospitalarias, con pacientes diagnosticados de FM. Son ejemplo de ello la disparidad de opiniones entre facultativos médicos y otros profesionales de la salud. También se objetiva directamente, a través de la opinión, el alto porcentaje de desánimo entre quienes abordan esta enfermedad y entre los pacientes que la padecen. Concluimos entonces que la falta de conocimientos fisiopatológicos, así como la ausencia de herramientas terapéuticas verdaderamente eficaces, generan en gran medida frustración y malestar en el personal sanitario. Al poner luz sobre esta situación se hace evidente la necesidad de nuevas perspectivas de abordaje hacia estos pacientes.
Responsabilidades éticasSe requirió consentimiento para participar en la encuesta mediante una nota informativa de referencia ubicada en la parte superior de la misma, justo por debajo del título. No se han recogido datos personales de los participantes, a excepción de su fecha de nacimiento. El estudio ha pasado por el comité de ética (CEIM) de nuestra institución y ha sido aceptado por dicho comité el día 17 de junio de 2021 bajo el siguiente código de promotor: 2021-075-1.
FinanciaciónEste trabajo no fue beneficiario de financiación alguna.
Conflicto de interesesLos autores declaran no presentar ningún conflicto de intereses.
A la Dra. Nuria Giménez Gómez, profesora asociada, Universidad Autónoma de Barcelona (UAB).