Dentro de las manifestaciones extraintestinales de la enfermedad inflamatoria intestinal (EII), el pioderma gangrenoso (PG) plantea con frecuencia dificultades terapéuticas. Describimos 2 casos de PG asociados a enfermedad inflamatoria intestinal, con buena respuesta al tratamiento con infliximab.
Among the extraintestinal manifestations of inflammatory bowel disease (IBD), pyoderma gangrenosum (PG) often poses a therapeutic challenge. We describe two cases of PG associated with inflammatory bowel disease, who responded to treatment with Infliximab.
El PG es una dermatosis neutrofílica de causa desconocida que se manifiesta como úlceras cutáneas dolorosas. Fue descrito por Brunsting et al.1 en 1930. Aproximadamente el 50% de los pacientes tiene alguna enfermedad sistémica de base, siendo las más frecuentes la EII, los trastornos mieloproliferativos y diferentes formas de artropatía (tanto la espondiloartritis como la artritis reumatoide)2. En ocasiones, esta dermatosis puede preceder, seguir o aparecer al mismo tiempo que la enfermedad con la que están asociadas. En algunos pacientes que presentan EII el control de la enfermedad intestinal desemboca en el control también del PG, pero esto no ocurre en todos los pacientes.
El diagnóstico se basa en la clínica y la exclusión de otras causas de ulceración mediante la histología y estudios microbiológicos.
Casos clínicosCaso 1Paciente varón de 55 años de edad, con antecedentes personales de DM tipo 2, espondilitis anquilosante HLA B27+, diagnosticada a los 18 años de edad, en seguimiento por el servicio de reumatología y en tratamiento con salazopirina. Adenocarcinoma acinar de próstata Gleason 7 (p T2-3N0M0), intervenido mediante prostatectomía radical laparoscópica en septiembre de 2008, recibiendo posteriormente radioterapia adyuvante desde los meses de enero hasta marzo de 2009. Intervenido además de absceso perianal con celulitis. Sin hábitos tóxicos ni otros antecedentes de interés.
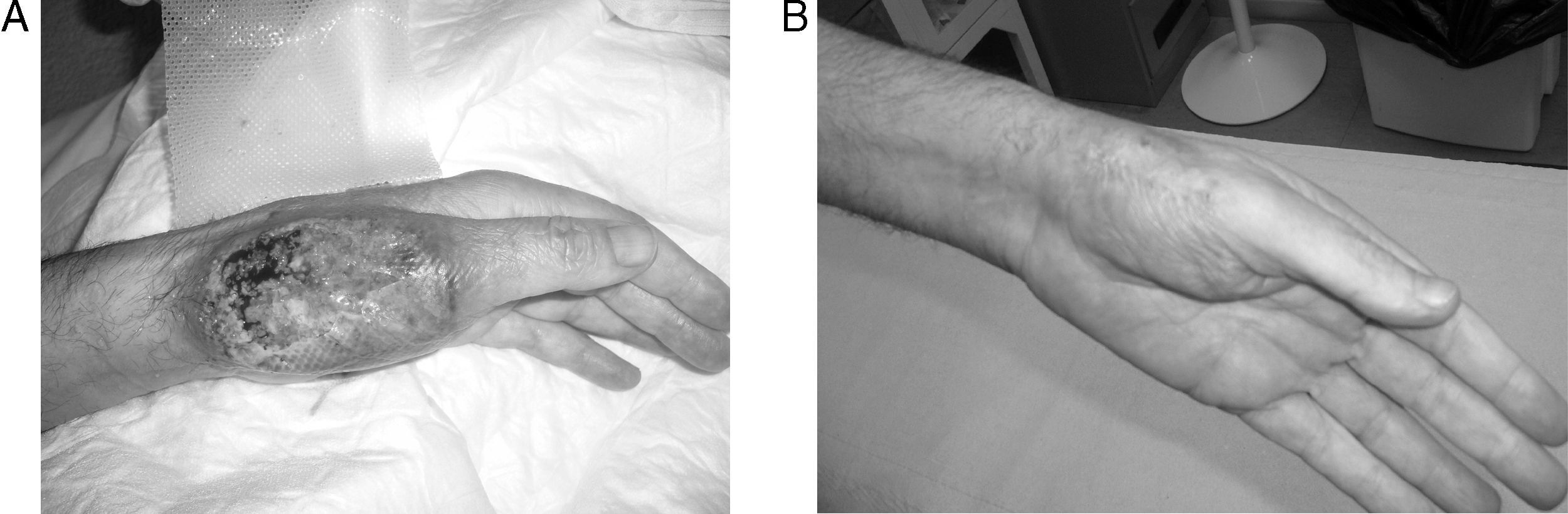
El paciente se hospitalizó (07 de julio de 2009) por presentar lesión ulcerada con pérdida de sustancia y halo eritemato-violáceo en el dorso de la mano izquierda (fig. 1A). Además de severas lesiones fistulizantes en región perianal. No tuvo fiebre, dolor abdominal ni alteraciones en el hábito intestinal, ni tampoco sintomatología articular u ocular desde el inicio del cuadro, ni síndrome constitucional.
A la exploración, el paciente presentaba palidez mucocutánea. El abdomen no mostraba dolor a la palpación ni otras anomalías en el examen. Se evidenciaron dos úlceras cutáneas en la mano izquierda y en la espalda, infiltradas, de bordes dentados, sobreelevados y eritematosos, muy dolorosos al roce, con fondo fibrinoso y exudación hemorrágica. Se realizó una biopsia cutánea del margen de una de las úlceras. Al día siguiente, la úlcera se había extendido de forma agresiva hacia ese margen. En la región perianal se evidenciaron severas lesiones fistulizantes.
El hemograma solo mostró anemia normocítica-normocrómica, con una hemoglobina de 11,6g/dl y un hematocrito de 33,2%, sin alteraciones en la bioquímica básica, perfil hepático y parámetros de la hemostasia. Se objetivó elevación de la proteína C reactiva (11,63mg/dl). Las serologías para el virus de la hepatitis B y C, virus de la inmunodeficiencia humana y sífilis fueron negativas, así como el factor reumatoide y los anticuerpos antinucleares. El estudio electroinmunoforético, la cuantificación de inmunoglobulinas, los niveles de complemento y el frotis sanguíneo no mostraron alteraciones.
En el estudio histológico de la úlcera cutánea biopsiada se observó una necrosis de la epidermis y de la dermis, mostrando un infiltrado inflamatorio mixto y formación de un absceso en su base. El borde de la úlcera presentaba hiperplasia seudoepiteliomatosa. No se detectaron bacterias, hongos, parásitos ni efectos citopáticos inducidos por infección vírica. Los cultivos de la biopsia para bacterias, micobacterias y hongos fueron negativos.
En la colonoscopia se evidenció una severa afectación pancolónica y perianal, con patrón fistulizante. La biopsia de la mucosa colónica mostró ulceraciones y distorsión arquitectural, con signos inflamatorios agudos y crónicos.
Con la clínica, los hallazgos histológicos de las lesiones cutáneas y la exclusión de otras entidades mediante las pruebas microbiológicas, se diagnosticó de enfermedad de Crohn asociada a PG.
Inicialmente, la evolución resultó favorable con corticoides por vía intravenosa, pero posteriormente aparecieron nuevas lesiones en ambos antebrazos, también sugestivas de piodermas.
Debido a la severidad del cuadro, se optó por solicitar el empleo de infliximab con la aprobación de la comisión de tumores y servicio de gastroenterología. Tras descartar TBC latente, se instauró tratamiento con dicho anti-TNF alfa.
Tras iniciar terapia con infliximab (5mg/kg peso), el paciente evolucionó favorablemente, con progresiva mejoría de las lesiones cutáneas (fig. 1B) e intestinales. Actualmente, se está realizando tratamiento de mantenimiento con infliximab cada 8 semanas, tras finalizar la inducción con buena respuesta.
Caso 2Varón de 33 años, con antecedentes personales de enfermedad de Crohn de años de evolución, en tratamiento con mesalazina. Presenta brotes frecuentes de enfermedad intestinal y poliartritis, que requieren tratamiento con corticoides.
Una semana antes de su ingreso aparece ulceración dolorosa en región perimaleolar derecha que comienza a supurar, sin acompañarse de fiebre ni síntomas digestivos. Con la sospecha de artritis séptica se decide su ingreso, realizándose drenaje quirúrgico del absceso, además de antibioterapia intravenosa con evolución desfavorable. A los pocos días, se produce necrosis de la herida quirúrgica con gran pérdida de sustancia, presentando tras cada cura empeoramiento progresivo.
Posteriormente a su internamiento (15 de septiembre de 2007), el paciente inicia fiebre, dolor abdominal y diarrea en número elevado (más de 20 deposiciones diarias), con características patológicas.
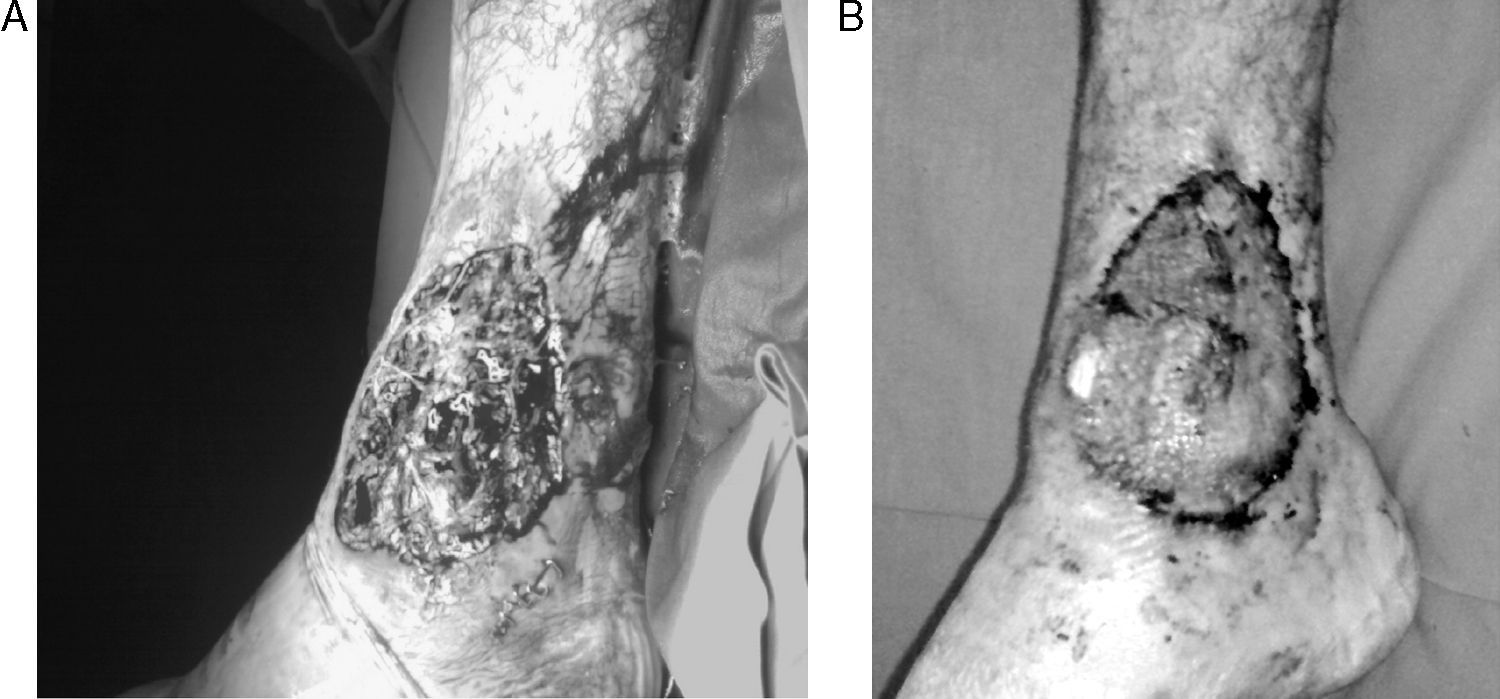
El paciente presentaba palidez muco-cutánea, con mal estado general y dolor a la palpación abdominal. En la inspección anal, se evidenciaron varios orificios fistulosos con supuración. En el tobillo derecho existía una gran úlcera cutánea, con importante pérdida de sustancia (fig. 2A).
Destacó importante anemización (hemoglobina 7,9g/dl, hematocrito 23,2%), leucocitos 24.300, con 77% PMN, plaquetas 647.000. La bioquímica básica, el perfil hepático y los parámetros de la hemostasia fueron normales. Se objetivó elevación de los reactantes de fase aguda (PCR: 12,3mg/dl y VSG: 82mm/h).
Las serologías para el virus de la hepatitis B y C, virus de la inmunodeficiencia humana sífilis y Mantoux fueron negativas, así como el factor reumatoide y los anticuerpos antinucleares.
En la colonoscopia, se evidenció enfermedad de Crohn colónica con actividad endoscópica severa. Se realizó una RM de abdomen y pelvis, que mostró afectación severa de colon descendente, sigmoide y recto con pérdida de haustras, edema de pared y grasa perirrectal, así como enfermedad fistulosa perianal severa, compleja y bilateral.
Se instauró nutrición parenteral y en quirófano se efectuaron cateterización de tres orificios fistulosos perianales con colocación de sendos drenajes, mejorando parcialmente el cuadro intestinal.
Con tratamiento esteroideo y antibiótico, además de las medidas generales mejoró el estado general del enfermo sin conseguirse éxito en la remisión de la úlcera del tobillo derecho. Se tomó biopsia del borde de la herida siendo compatible con PG.
Se inició tratamiento con infliximab por vía intravenosa (5mg/kg peso), con mejoría espectacular del paciente. Progresivamente, se consiguió la remisión del cuadro intestinal. La úlcera requirió injerto cutáneo para cubrir la pérdida tan severa de sustancia (fig. 2B).
DiscusiónLas manifestaciones extraintestinales complican el curso y el tratamiento de la EII en un 20-40% de pacientes2. Dentro de las manifestaciones extraintestinales mucocutáneas, el PG aparece en el 1-5% de los pacientes con EII3.
Es más típico de la colitis ulcerosa que de la enfermedad de Crohn, y se manifiesta inicialmente como pústulas dolorosas que aumentan de tamaño formando úlceras con bordes violáceos y base necrótica; pueden ser múltiples y dejan cicatriz tras la curación. Se localiza más frecuentemente en las extremidades inferiores2.
El PG puede responder al tratamiento de base de la EII, pero su relación con la actividad de esta es menos evidente que en otras manifestaciones extraintestinales mucocutáneas, como el eritema nodoso3.
La patogenia del PG no está totalmente aclarada pero parece tratarse de una lesión mediada por mecanismos inmunes similares a los de la EII. Por ello, diversas terapias que actúan para controlar la respuesta inflamatoria, como infliximab, han sido utilizadas en su tratamiento. Asimismo se ha especulado sobre si el efecto de infliximab en el PG es consecuencia de la curación de las lesiones intestinales de la EII subyacente, o se trata de un efecto directo del fármaco sobre las lesiones de la piel4.
La utilización de infliximab en las manifestaciones extraintestinales mucocutáneas tipo PG ha sido recientemente descrita en algunas publicaciones de series cortas o casos aislados5,6 y abre nuevas perspectivas en su manejo. La lesión dermatológica respondió bien en la mayoría de estos casos. La pauta de administración de infliximab utilizada en los casos publicados es muy diversa; en muchos de ellos se optó por una infusión inicial y otras en las semanas 2 y 6, y en un porcentaje significativo se administraron nuevas dosis con posterioridad. En nuestro caso, se optó por seguir las recomendaciones del grupo español de estudios de la enfermedad de Crohn y la colitis ulcerosa7.
Por otra parte, existen trabajos en los que se ha evidenciado que en pacientes con úlceras crónicas de la piel, como el PG, tienen un mayor riesgo de infecciones graves (shock séptico) mientras se somete a tratamiento con el anti-TNF alfa, por lo que sería necesario establecer una profilaxis individual antes de iniciar dicho tratamiento8.
ConclusionesEn los casos relatados, el tratamiento con infliximab demostró ser capaz de lograr la remisión del PG asociado a la enfermedad de Crohn, después del fracaso de la terapia inmunosupresora.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.