La poliangeítis microscópica es una vasculitis sistémica que afecta a pequeños vasos, con afectación renal y pulmonar. A continuación se presenta el caso clínico de un paciente con manifestación atípica de esta enfermedad, que debutó con afectación del sistema nervioso central, en forma de déficit motor.
Microscopic polyangiitis is a systemic vasculitis that affects small caliber vessels, with renal and lung compromise. We present the case of a patient with an atypical presentation of this disease and an onset characterized by central nervous system affection in the form of a motor deficit.
La poliangeítis microscópica (PAM) es una vasculitis necrosante sistémica que afecta a los vasos de pequeño calibre (capilares, vénulas o arteriolas). Sus manifestaciones clínicas son similares a la panarteritis nodosa (PAN), pero se caracteriza por la presencia de una glomerulonefritis rápidamente progresiva y capilaritis pulmonar, que normalmente están ausentes en la PAN1. Presentamos el caso clínico de un paciente con presentación atípica de la PAM.
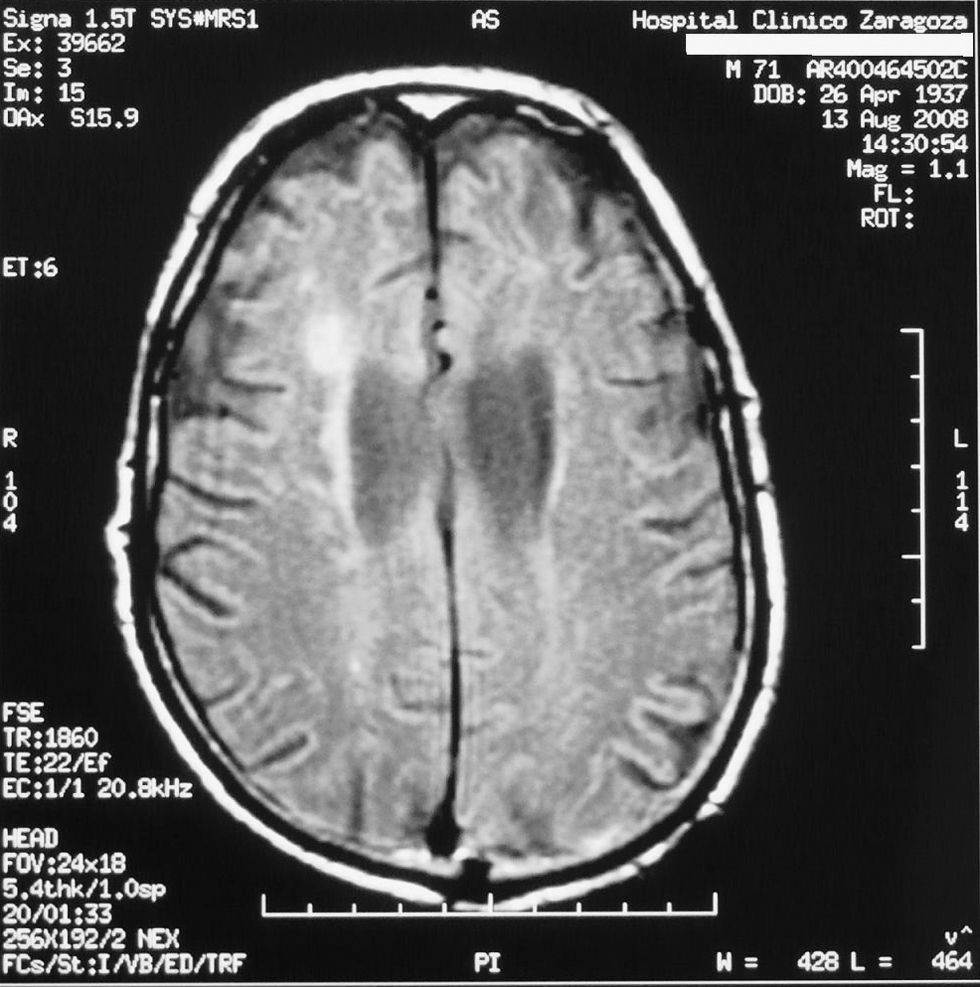
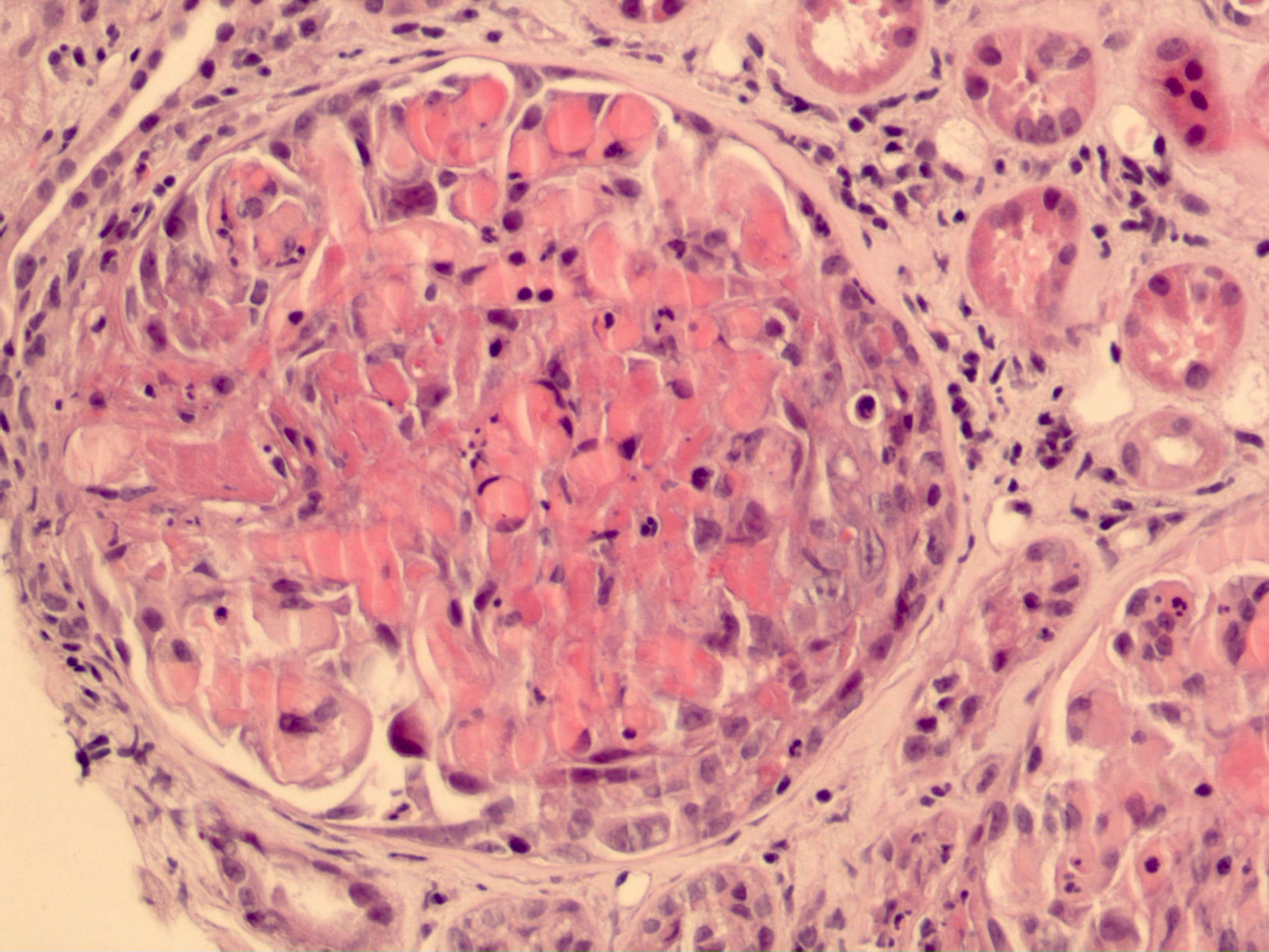
Caso clínicoVarón de 69 años, con antecedentes de poliposis nasal, asma, hipertensión arterial, hipertrofia benigna de próstata, y en tratamiento con salmeterol/fluticasona, nifedipino, acido acetilsalicílico, tamsulosina, doxazosina y mometasona tópica nasal. Ingresó por un cuadro de un mes de evolución de astenia y pérdida ponderal de 4–6kg, acompañado de edema en facies y fiebre de 48h de evolución. A la exploración, la tensión arterial y la saturación de oxígeno eran normales. Consciente, desorientado en tiempo y orientado en espacio y autopsíquicamente. A la auscultación cardíaca, los tonos eran rítmicos, a 70lpm, sin soplos. El resto de la exploración fue normal, sin edemas en las extremidades inferiores. A los 5 días del ingreso, presentó hemiparesia izquierda. La exploración neurológica demostró hemiparesia izquierda de predominio crural, con exaltación del reflejo osteotendinoso rotuliano. En la analítica se objetivó anemia (Hb de 8,2g/dl, Hto del 23,6%, VCM de 87,1) e insuficiencia renal (urea de 1,63g/l, creatinina de 1,4mg/dl, llegando esta a cifras de 3,3mg/dl durante la evolución); el resto de los parámetros analíticos resultaron normales. En el sedimento de orina se detectaron más de 100 hematíes/campo. Existía un claro deterioro de la función renal con un aclaramiento de creatinina de 24,71ml/min, una proteinuria de 1,63g/24h y cilindros granulosos. Se realizó TC cerebral y punción lumbar, que fueron normales. Posteriormente se realizó RM, donde se observaron infartos lacunares múltiples en sustancia blanca (centro oval y sustancia blanca silviana profunda) (fig. 1). En el proteinograma y en serologías incluyendo hidatidosis, triquinosis, VHB, VHC, parvovirus B19, CMV y VEB no hubo alteraciones. El resto de los cultivos fueron negativos. Se realizaron determinaciones de autoanticuerpos ANA, anticuerpos (Ac) contra ADN bicatenario, Ac anticardiolipina inmunoglobulina (Ig) M e IgG, siendo todos normales. Se determinaron mediante ELISA cANCA, que fueron negativos, y pANCA cuyo resultado fue de más de 100U/ml (normal: 0–7U/ml). Con la sospecha de insuficiencia renal rápidamente progresiva se realizó biopsia renal, donde se observó glomerulonefritis necrosante con un 31% de semilunas epiteliales, compatible con PAM (fig. 2). El paciente fue tratado con prednisona (1,5mg/kg/día) y ciclos de ciclofosfamida (un ciclo mensual de 500mg i.v., durante 6 meses, con una dosis acumulada de 3g), desapareciendo la sintomatología neurológica 15 días tras iniciado el tratamiento. El paciente se encuentra asintomático en la actualidad, con una dosis de mantenimiento de prednisona de 10mg/día. En la última analítica, la creatinina fue de 1,63mg/dl y el aclaramiento de creatinina fue de 46,01ml/min.
DiscusiónEl término de poliarteritis microscópica fue acuñado en 1948 por Davson, al observar una glomerulonefritis en un paciente con PAN. En 1992 se adopta el término de PAM para referirse a una vasculitis necrosante que afecta a vasos de pequeño calibre y presenta afectación renal y pulmonar. La tinción inmunohistoquímica revela escasez de depósitos de Ig en la lesión vascular, lo que sugiere que la formación de inmunocomplejos no participa en su patogenia. La enfermedad puede iniciarse de forma gradual con fiebre, pérdida ponderal y dolor musculoesquelético, aunque frecuentemente es aguda. En el 79% de los casos conlleva una glomerulonefritis de rápido avance, que produce insuficiencia renal. En ocasiones, la hemoptisis constituye el primer síntoma de una hemorragia alveolar, con una frecuencia del 12%2. Otras manifestaciones son mononeuritis múltiple3 y vasculitis digestiva y cutánea4. En el 75% de los pacientes aparecen ANCA y predominan los Ac antimieloperoxidasa2.
En el caso de nuestro paciente, la clínica de presentación fue una insuficiencia renal que empeoró rápidamente, y una alteración del sistema nervioso central, en forma de déficit motor. Se planteó el diagnóstico diferencial con la granulomatosis de Wegener, por tratarse de un cuadro de probable vasculitis, con afectación multiorgánica y, en concreto, afectación renal. Se solicitaron pruebas de autoinmunidad, siendo normales, salvo la presencia de pANCA positivos. Además, nuestro paciente no presentaba afectación de las vías aéreas superiores ni nódulos pulmonares, de manera que no sugería el diagnóstico de granulomatosis de Wegener. La lesión renal en la PAM es idéntica a la que se observa en la granulomatosis de Wegener, pero la ausencia de inflamación granulomatosa descartó esta última5.
La supervivencia a 5 años es del 74%, y la muerte se produce por hemorragia alveolar o trastornos digestivos, renales o cardíacos. El tratamiento de la PAM se realiza con corticoides, con o sin ciclofosfamida, en función de la gravedad6. Tras el tratamiento, en nuestro paciente mejoró la función renal y desapareció la clínica neurológica, por lo que puede ser atribuida a la vasculitis producida por la PAM.
En conclusión, la particularidad de este caso reside en la afectación del sistema nervioso central como presentación atípica de una PAM, siendo uno de los pocos casos descritos en la literatura médica7,8, e ilustra la variedad de manifestaciones clínicas de esta entidad.