A continuación describimos el caso de una paciente con dermatomiositis juvenil con calcinosis extensa refractaria a tratamiento convencional que mejoró con el uso de rituximab.
La calcinosis diferencia la dermatomiositis juvenil de la enfermedad del adulto, de patogenia incierta; el depósito de hidroxiapatita cálcica y fosfatos en tejidos blandos con calcemias normales forma parte del proceso inflamatorio de esta enfermedad, donde la liberación de mediadores como la interleucina 1 beta, la interleucina 6 y anti-TNF alfa parecen desempeñar un papel1.
Sucede en el 10-70% de los casos de dermatomiositis juvenil contribuyendo a la morbimortalidad. Suele presentarse entre 1-3 años después del diagnóstico, pero en ocasiones aparece al comienzo y en otras 20 años más tarde. Los depósitos cálcicos pueden aparecer en piel, tejidos subcutáneos, fascias o tendones, llegando a formar un exoesqueleto en formas más graves1. El tratamiento intensivo y rápido al inicio de la enfermedad con control completo de la inflamación puede minimizar la aparición de calcinosis2.
Nuestro caso se trata de una niña de 6 años, previamente sana, que consulta en Pediatría a principios de 2009 por mialgias, dolor abdominal y debilidad para caminar. Se practicó: analítica con elevación de transaminasas, LDH y CPK; electromiograma que no mostró alteraciones. Se hizo juicio clínico de miopatía no clasificable, no se inició tratamiento y el cuadro clínico mejoró espontáneamente.
En agosto de 2009, hubo empeoramiento clínico, detectándose CPK hasta 3.000u. Fue remitida a Reumatología donde se repitió electromiograma compatible con miopatía proximal y biopsia muscular concluyente de miopatía inflamatoria compatible con dermatomiositis juvenil: infiltrado inflamatorio linfocitario perivascular.
Inició tratamiento con bolos de metilprednisolona 30mg/kg de peso 3 días consecutivos, prednisona oral y metotrexato de 15-25mg sc/semana.
A pesar de la normalización de las enzimas musculares hubo empeoramiento clínico con disminución de la fuerza muscular proximal y se añadió ciclosporina (hasta 4,5mg/kg).
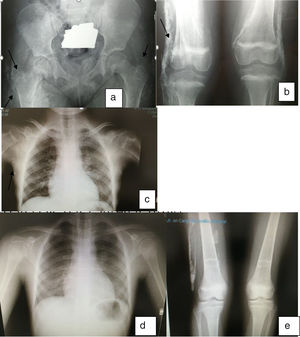
En noviembre de 2010 se acentúan las contracturas articulares y aparece calcinosis. En enero de 2011 se añade pamidronato 30mg iv 3 días consecutivos de forma trimestral y etanercept 25mg/sem sin mejoría y con evidencia de inflamación en articulaciones coxofemorales por RMN. En septiembre de 2011 se suspende etanercept y se solicita uso compasivo de rituximab 375mg/m2 en 4 dosis. En abril de 2012 mejoría progresiva con recuperación de fuerza muscular, desaparición de lesiones cutáneas y de forma lenta mejoría y desaparición de la calcinosis (fig. 1).
En enero de 2016 suspende la inmunosupresión tras 2 años en remisión clínica y analítica. En enero de 2018 muestra fuerza normal, sin contracturas articulares ni lesiones cutáneas, con analítica normal.
No existe un tratamiento aceptado de forma general en calcicosis secundaria a dermatomiositis juvenil. Se han probado distintos fármacos como colchicina, warfarina, inmunoglobulina intravenosa, talidomida e inhibidores de los canales del calcio.
Los bifosfonatos, especialmente el pamidronato, se han demostrado eficaces en pequeñas series de pacientes3–7. El rituximab depleciona los linfocitos CD20 positivos, que son abundantes en músculos y sangre periférica de pacientes con miositis. Hay pocos casos en la literatura donde se describa el efecto sobre la calcinosis.
En nuestra paciente, el control de la actividad inflamatoria, no conseguido con los protocolos usuales de tratamiento, subyace en opinión de sus médicos con la regresión de la calcinosis8–10.
No podemos determinar la cuantía del efecto sumatorio de los ciclos de pamidronato.
Aunque no podemos aconsejar el uso de rituximab en calcinosis de este u otros orígenes (harían falta estudios que lo demostraran), comunicamos este caso dada la relación temporal de la mejoría tanto de la miositis como de la calcinosis con el uso de rituximab y la depleción de linfocitos. En la actualidad la paciente tiene 15 años y lleva más de 4 años en remisión, los 2 primeros con metotrexato y los 2 posteriores sin inmunosupresores.