Establecer recomendaciones para el manejo de pacientes con artritis reumatoide (AR) centrado en el papel de los fármacos antirreumáticos modificadores de enfermedad (FAME) sintéticos y biológicos disponibles, que sirvan de referencia para todos los profesionales implicados en la atención de estos pacientes.
MétodosLas recomendaciones se consensuaron a través de un panel de 14 expertos previamente seleccionados por la Sociedad Española de Reumatología (SER). Se recogió la evidencia disponible mediante la actualización de las 3 revisiones sistemáticas (RS) que se utilizaron para las recomendaciones EULAR 2013, a las que se añadió una nueva RS para dar respuesta a una pregunta adicional. Todas fueron realizadas por miembros del grupo de revisores de la SER. La clasificación del nivel de la evidencia y del grado de la recomendación se realizó utilizando el sistema del Centre for Evidence-Based Medicine de Oxford. Se utilizó la metodología Delphi para evaluar el grado de acuerdo entre los panelistas para cada recomendación.
ResultadosSe emiten un total de 13 recomendaciones sobre el manejo terapéutico de pacientes con AR del adulto. El objetivo terapéutico debe ser tratar al paciente en fases precoces de la enfermedad, con el objetivo de la remisión clínica, teniendo un papel central el metotrexato como FAME sintético de referencia. Se actualizan las indicaciones de los FAME biológicos disponibles, se enfatiza la importancia de los factores pronósticos y se incide en el concepto de optimización de biológicos.
ConclusionesSe presenta la quinta actualización de las recomendaciones SER para el manejo de la AR con FAME sintéticos y biológicos.
To establish recommendations for the management of patients with rheumatoid arthritis (RA) to serve as a reference for all health professionals involved in the care of these patients, and focusing on the role of available synthetic and biologic disease-modifying antirheumatic drugs (DMARDs).
MethodsConsensual recommendations were agreed on by a panel of 14 experts selected by the Spanish Society of Rheumatology (SER). The available scientific evidence was collected by updating three systematic reviews (SR) used for the EULAR 2013 recommendations. A new SR was added to answer an additional question. The literature review of the scientific evidence was made by the SER reviewer's group. The level of evidence and the degree of recommendation was classified according to the Oxford Centre for Evidence-Based Medicine system. A Delphi panel was used to evaluate the level of agreement between panellists (strength of recommendation).
ResultsThirteen recommendations for the management of adult RA were emitted. The therapeutic objective should be to treat patients in the early phases of the disease with the aim of achieving clinical remission, with methotrexate playing a central role in the therapeutic strategy of RA as the reference synthetic DMARD. Indications for biologic DMARDs were updated and the concept of the optimization of biologicals was introduced.
ConclusionsWe present the fifth update of the SER recommendations for the management of RA with synthetic and biologic DMARDs.
La artritis reumatoide (AR) es la forma de poliartritis crónica más prevalente y con mayor impacto sociosanitario en nuestro medio. La AR puede provocar diferentes grados de discapacidad, pérdida de calidad de vida e incluso aumento de la mortalidad. En los últimos años se han producido importantes avances en el manejo y el tratamiento de esta enfermedad que han redundado en un mejor pronóstico de los pacientes, aunque todavía estamos lejos de la curación definitiva1.
En el año 2010 se publicó la cuarta y última actualización del documento de consenso de la Sociedad Española de Reumatología (SER) sobre el uso de terapias biológicas en la AR2. En estos últimos años se ha generado gran cantidad de evidencia científica sobre la efectividad de diversas estrategias terapéuticas, se han desarrollado nuevos conceptos como el de optimización de las terapias biológicas, y nuevos fármacos antirreumáticos modificadores de la enfermedad (FAME) han culminado su desarrollo clínico con nuevas indicaciones. Por este motivo se ha decidido llevar a cabo esta quinta actualización, con el objeto de adecuar el documento de consenso a estos nuevos avances y conocimientos de la enfermedad.
El presente documento no solo recoge los principales aspectos del control y del tratamiento con fármacos biológicos, sino que también incide sobre aspectos importantes en el manejo de la AR, como el diagnóstico precoz, los objetivos terapéuticos, el uso de fármacos de naturaleza química (FAME sintéticos) y las comorbilidades. No obstante, el foco principal de las recomendaciones se sitúa sobre las estrategias terapéuticas con FAME sintéticos y biológicos.
Como en las versiones anteriores, este documento va dirigido a los profesionales de la salud involucrados en la asistencia de los pacientes con AR, especialmente a los reumatólogos, ya que habitualmente son los implicados en el tratamiento de esta enfermedad. En ningún caso estas recomendaciones pretenden constituirse en un protocolo estricto de manejo y tratamiento de la enfermedad, sino servir de base para incrementar la calidad en la asistencia de los pacientes con AR y ayudar a la toma de decisiones terapéuticas.
MetodologíaLa elaboración de este documento se inició con la constitución del panel de expertos mediante una convocatoria abierta a todos los socios de la SER. El Comité de Guías de Práctica Clínica (GPC) y Consensos de la SER valoró los currícula vitae de los solicitantes evaluando su aportación al conocimiento de la AR de acuerdo a criterios objetivos, principalmente participación en publicaciones en revistas de impacto en los últimos 5años. Finalmente, el panel de expertos quedó constituido por 14 reumatólogos miembros de la SER.
En la primera reunión se discutieron 3 estrategias distintas para la elaboración del presente documento: a)actualización de las revisiones sistemáticas (RS) en las que se basaron las recomendaciones del anterior Consenso SER2; b)adaptación de las recomendaciones EULAR 20133 para el manejo de la AR con FAME sintéticos y biológicos mediante la actualización de las 3 RS EULAR4-6 que fundamentaron dichas recomendaciones, y c)elaboración de novo planteando nuevas preguntas clínicas. Tras votación, el panel optó por la estrategia de actualización de las RS de EULAR 2013 y la adaptación a nuestro medio de sus recomendaciones4-6. No obstante, algunos aspectos de las RS EULAR 2013, como los referidos a la eficacia y seguridad de los biosimilares y los inhibidores de quinasas, fueron excluidos de la presente actualización llevada a cabo por la SER.
Se elaboró una RS adicional para dar respuesta a una nueva pregunta clínica planteada por el panel de expertos: «En paciente adulto con AR y osteoporosis ¿cuál es la seguridad del tratamiento combinado de denosumab con FAME biológicos?». Los informes de las 4 RS, elaboradas por miembros del grupo de Reumatología Basada en la Evidencia de la SER, así como todo el material metodológico necesario para el desarrollo de las mismas (protocolo de elaboración y estrategias de búsqueda), están disponibles para su consulta mediante solicitud previa a la SER (proyectos@ser.es).
La clasificación del nivel de la evidencia y del grado de la recomendación se realizó utilizando el sistema del Centre for Evidence-Based Medicine de Oxford (http://www.cebm.net/oxford-centre-evidence-based-medicine-levels-evidence-march-2009)7.
En una segunda reunión, los panelistas presentaron las propuestas de redacción para cada una de las recomendaciones para establecer mediante consenso de grupo una propuesta final de redacción. El grado de acuerdo para cada una de las recomendaciones se estableció mediante un proceso Delphi que requirió 3 rondas.
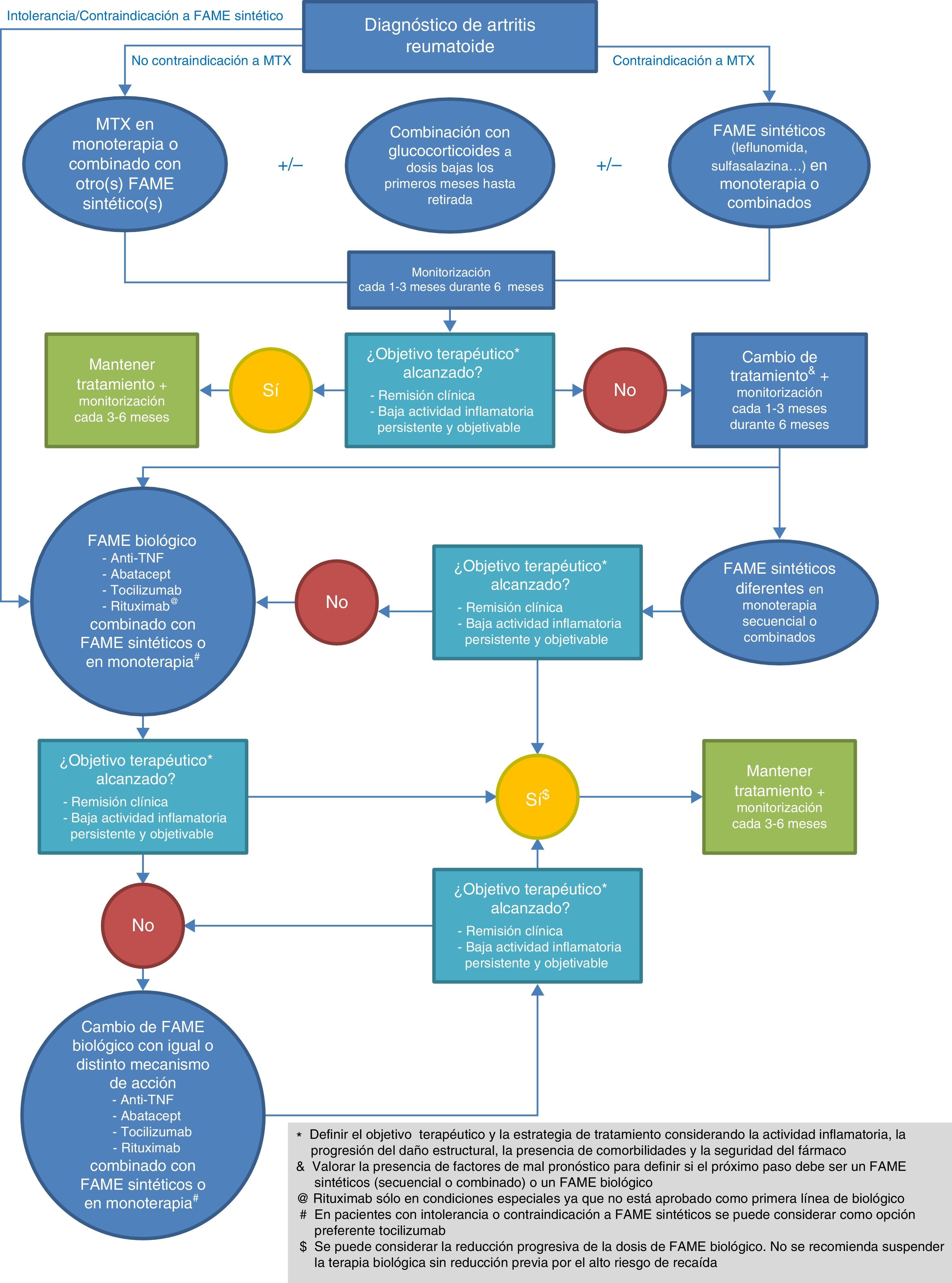
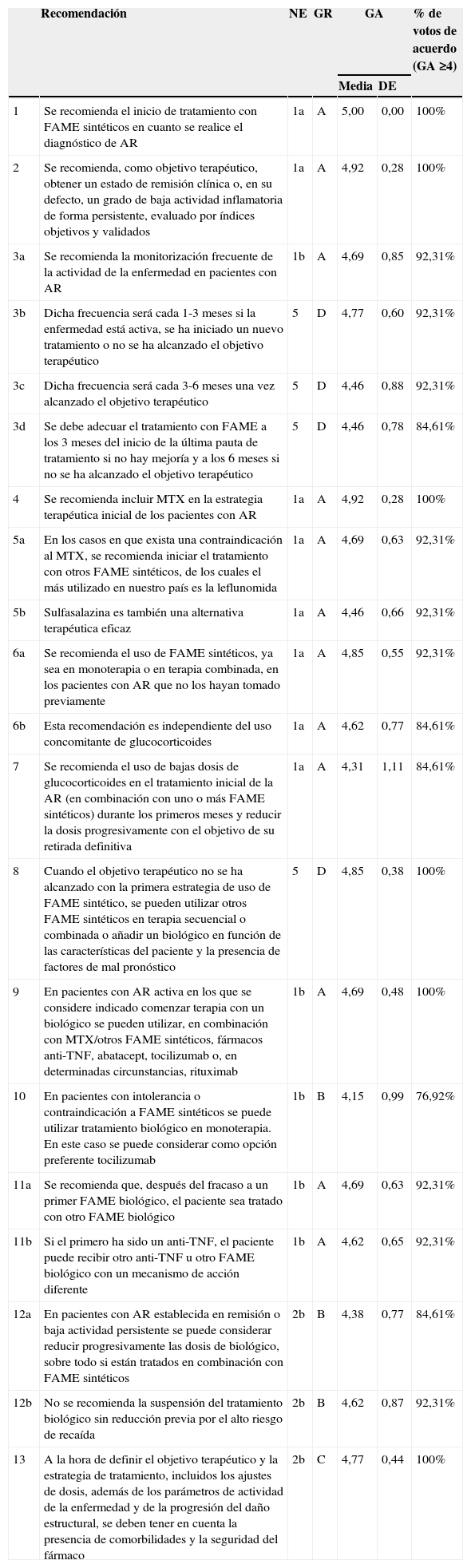
El presente documento presenta las 13 recomendaciones (tabla 1) elaboradas por el panel de expertos con su correspondiente nivel de evidencia (NE), grado de recomendación (GR), grado de acuerdo (GA) y porcentaje de panelistas que se mostraron de acuerdo con la recomendación. Las recomendaciones 3, 5, 6, 11 y 12 se presentan subdivididas en varios apartados. A partir de las recomendaciones se ha elaborado un algoritmo terapéutico (fig. 1) que presenta de forma resumida la aproximación al tratamiento tras el diagnóstico de AR. Se ha incluido también en este documento una tabla resumen sobre la gestión del riesgo de cada una de las terapias biológicas actualmente disponibles en nuestro medio (tabla 2).
Recomendaciones Consenso SER 2014
| Recomendación | NE | GR | GA | % de votos de acuerdo (GA ≥4) | ||
|---|---|---|---|---|---|---|
| Media | DE | |||||
| 1 | Se recomienda el inicio de tratamiento con FAME sintéticos en cuanto se realice el diagnóstico de AR | 1a | A | 5,00 | 0,00 | 100% |
| 2 | Se recomienda, como objetivo terapéutico, obtener un estado de remisión clínica o, en su defecto, un grado de baja actividad inflamatoria de forma persistente, evaluado por índices objetivos y validados | 1a | A | 4,92 | 0,28 | 100% |
| 3a | Se recomienda la monitorización frecuente de la actividad de la enfermedad en pacientes con AR | 1b | A | 4,69 | 0,85 | 92,31% |
| 3b | Dicha frecuencia será cada 1-3 meses si la enfermedad está activa, se ha iniciado un nuevo tratamiento o no se ha alcanzado el objetivo terapéutico | 5 | D | 4,77 | 0,60 | 92,31% |
| 3c | Dicha frecuencia será cada 3-6 meses una vez alcanzado el objetivo terapéutico | 5 | D | 4,46 | 0,88 | 92,31% |
| 3d | Se debe adecuar el tratamiento con FAME a los 3 meses del inicio de la última pauta de tratamiento si no hay mejoría y a los 6 meses si no se ha alcanzado el objetivo terapéutico | 5 | D | 4,46 | 0,78 | 84,61% |
| 4 | Se recomienda incluir MTX en la estrategia terapéutica inicial de los pacientes con AR | 1a | A | 4,92 | 0,28 | 100% |
| 5a | En los casos en que exista una contraindicación al MTX, se recomienda iniciar el tratamiento con otros FAME sintéticos, de los cuales el más utilizado en nuestro país es la leflunomida | 1a | A | 4,69 | 0,63 | 92,31% |
| 5b | Sulfasalazina es también una alternativa terapéutica eficaz | 1a | A | 4,46 | 0,66 | 92,31% |
| 6a | Se recomienda el uso de FAME sintéticos, ya sea en monoterapia o en terapia combinada, en los pacientes con AR que no los hayan tomado previamente | 1a | A | 4,85 | 0,55 | 92,31% |
| 6b | Esta recomendación es independiente del uso concomitante de glucocorticoides | 1a | A | 4,62 | 0,77 | 84,61% |
| 7 | Se recomienda el uso de bajas dosis de glucocorticoides en el tratamiento inicial de la AR (en combinación con uno o más FAME sintéticos) durante los primeros meses y reducir la dosis progresivamente con el objetivo de su retirada definitiva | 1a | A | 4,31 | 1,11 | 84,61% |
| 8 | Cuando el objetivo terapéutico no se ha alcanzado con la primera estrategia de uso de FAME sintético, se pueden utilizar otros FAME sintéticos en terapia secuencial o combinada o añadir un biológico en función de las características del paciente y la presencia de factores de mal pronóstico | 5 | D | 4,85 | 0,38 | 100% |
| 9 | En pacientes con AR activa en los que se considere indicado comenzar terapia con un biológico se pueden utilizar, en combinación con MTX/otros FAME sintéticos, fármacos anti-TNF, abatacept, tocilizumab o, en determinadas circunstancias, rituximab | 1b | A | 4,69 | 0,48 | 100% |
| 10 | En pacientes con intolerancia o contraindicación a FAME sintéticos se puede utilizar tratamiento biológico en monoterapia. En este caso se puede considerar como opción preferente tocilizumab | 1b | B | 4,15 | 0,99 | 76,92% |
| 11a | Se recomienda que, después del fracaso a un primer FAME biológico, el paciente sea tratado con otro FAME biológico | 1b | A | 4,69 | 0,63 | 92,31% |
| 11b | Si el primero ha sido un anti-TNF, el paciente puede recibir otro anti-TNF u otro FAME biológico con un mecanismo de acción diferente | 1b | A | 4,62 | 0,65 | 92,31% |
| 12a | En pacientes con AR establecida en remisión o baja actividad persistente se puede considerar reducir progresivamente las dosis de biológico, sobre todo si están tratados en combinación con FAME sintéticos | 2b | B | 4,38 | 0,77 | 84,61% |
| 12b | No se recomienda la suspensión del tratamiento biológico sin reducción previa por el alto riesgo de recaída | 2b | B | 4,62 | 0,87 | 92,31% |
| 13 | A la hora de definir el objetivo terapéutico y la estrategia de tratamiento, incluidos los ajustes de dosis, además de los parámetros de actividad de la enfermedad y de la progresión del daño estructural, se deben tener en cuenta la presencia de comorbilidades y la seguridad del fármaco | 2b | C | 4,77 | 0,44 | 100% |
AR: artritis reumatoide; DE: desviación estándar; FAME: fármacos antirreumáticos modificadores de la enfermedad; GA: grado de acuerdo (1: absoluto desacuerdo, 2: desacuerdo moderado, 3: ni acuerdo ni desacuerdo, 4: acuerdo moderado, 5: acuerdo absoluto); GR: grado de la recomendación; MTX: metotrexato; NE: nivel de la evidencia.
Tabla de gestión de riesgo de las terapias biológicas
| Consideraciones comunes a todas las TB | Consideraciones específicas según los distintos biológicos | |||||
|---|---|---|---|---|---|---|
| Anti-TNF | Anakinra | Abatacept | Rituximab | Tocilizumab | ||
| Antes del tratamiento | a) Aspectos clínicos:- Descartar: infección activa (incluyendo TBC), cáncer, IC, citopenia, enfermedad desmielinizante, comorbilidad relevante- Descartar contactos recientes con pacientes con TBCb) Pruebas complementarias:- Hemograma, bioquímica- Serología VHB, VHC- Rx de tórax- Mantoux y Booster; Quantiferónc) Otras actuaciones:- Medidas preventivas:• Vacuna antineumocócica y antigripal• Valorar vacuna VHB, antimeningocócica, y Haemophilus según enfermedad de base o comorbilidad• Valorar tratamiento antiviral si VHB positivo; valoración por especialista en hepatología• Evitar vacunas con gérmenes atenuados o vivos- Instrucción del paciente:• Síntomas de alarma• Medidas higiénico-dietéticas• Planificación de la gestaciónd) Situaciones clínicas especiales:- Embarazo y lactancia: Desaconsejar embarazo y lactancia- Cirugía mayor electiva- Población inmigrante: evaluación de infecciones poco frecuentes en nuestro medio | - Considerar su administración en pacientes con antecedentes de IC, EPI, enfermedad desmielinizante y VHB/C+Embarazo:• Categoría FDA: B• La transferencia placentaria o a la leche materna es muy baja con certolizumab pegol• Interrumpirlo 3-24 semanas antes, según el biológico (ver ficha técnica) | Embarazo:• Categoría FDA: B• Interrumpirlo 10-12 semanas antes | Embarazo:• Categoría FDA: C• Interrumpirlo 14 semanas antes | -Considerar su administración en pacientes con antecedentes de IC u otras enfermedades cardiacas graves, y EPI-Valorar tratamiento antiviral si VHB+Antes de cada perfusión se debe administrar premedicación con glucocorticoides, analgésico/antipirético y un antihistamínico.Determinar niveles de inmunoglobulinasEmbarazo:Categoría FDA: CInterrumpirlo un año antes | -Considerar su administración en pacientes con antecedentes de enfermedad desmielinizante-Valoración de neutrófilos, plaquetas y enzimas hepáticasEmbarazo:Categoría FDA: CInterrumpirlo 12 semanas antes |
| Durante el tratamiento | a) Aspectos clínicos:- Aparición de infecciones (incluyendo TBC), citopenia grave, enfermedad desmielinizante o neuritis óptica, cáncer- Aparición o empeoramiento de IC y de neumopatíab) Pruebas complementarias:- Hemograma y bioquímica general mensual durante los 3 primeros meses, posteriormente cada 3-6 meses.c) Otras actuaciones:- En función de la evolución del paciente | Aparición o empeoramiento de ICNeoplasias de pielVigilancia de aparición de neoplasias en pacientes EPOC o con historia de tabaquismo | Aparición de EPOC o empeoramiento de la función respiratoria en pacientes con EPOC previa | Reacciones durante la perfusiónRiesgo potencial de infecciones, incluyendo LMPVigilar desarrollo de neutropenia tardía | ||
| Suspensión del tratamiento | - Aparición de cáncer, enfermedad desmielinizante o neuritis óptica, citopenia grave, neumopatía intersticial nueva o agravamiento de previa, u otros eventos graves relacionados con el fármaco- Suspensión temporal si infección o cirugía mayor electiva en período perioperatorio. Valorar si embarazo o lactancia | |||||
EPI: enfermedad pulmonar intersticial; EPOC: enfermedad pulmonar obstructiva crónica; IC: insuficiencia cardíaca; LMP: leucoencefalopatía multifocal progresiva; TB: terapias biológicas; TNF: factor de necrosis tumoral; VHB: virus hepatitis B; VHC: virus hepatitis C.
La RS EULAR 2013 sobre eficacia de FAME sintéticos4, así como la actualización de la misma llevada a cabo por la SER para este consenso, demuestran que el tratamiento con FAME sintéticos mejora los síntomas y signos de la AR (NE 1a), por lo que es lógico que la presente recomendación tenga un acuerdo absoluto por parte de todos los panelistas. Por otra parte, el panel enfatizó la importancia del diagnóstico y tratamiento precoz de la enfermedad, pues una RS recientemente publicada apoya la existencia del concepto «ventana de oportunidad», ya que encuentra una asociación significativa entre la duración de la enfermedad antes de que se inicie tratamiento con FAME y la progresión radiológica (NE 1a). Además, el mismo trabajo pone de manifiesto que la duración de los síntomas antes del inicio de tratamiento con FAME incide negativamente y de forma significativa en la posibilidad de obtener posteriormente una remisión mantenida en ausencia de tratamiento con FAME (NE 1a)8.
Esta primera recomendación difiere de la correspondiente en las recomendaciones EULAR 20133, donde se establece que es posible iniciar tratamiento tanto con FAME sintéticos como con FAME biológicos. Uno de los motivos del panel proponiendo el inicio de tratamiento con FAME sintéticos es que en un subanálisis del estudio TEAR en pacientes con AR y datos de mal pronóstico no existen diferencias relevantes a medio plazo cuando se inicia tratamiento con monoterapia de metotrexato (MTX) frente a terapia combinada incluyendo o no biológico9. En este estudio existía la posibilidad de cambiar a terapia combinada (con otros FAME sintéticos o un biológico) a los 6meses del inicio del tratamiento, algo que es factible en nuestra práctica clínica habitual. A los 2años de seguimiento el 30% de los pacientes continuaban con monoterapia de MTX sin diferencias relevantes con los grupos que recibieron terapia combinada9.
Dado que el inicio precoz de terapia con FAME repercute de forma relevante en la evolución posterior de los pacientes, aunque el diagnóstico de AR reside en la impresión personal del reumatólogo que atiende al paciente, los criterios de clasificación de 2010 pueden ayudar a reajustar la forma en que se afrontan los pacientes con artritis de inicio, permitiendo una mayor sensibilidad para el diagnóstico de AR10. Considerando que la relación riesgo-beneficio de iniciar precozmente terapia con FAME sintéticos, especialmente MTX, es favorable y su manejo bien conocido6, podría ampliarse la prescripción de FAME sintéticos a pacientes con artritis indiferenciada, si el reumatólogo tiene una alta sospecha de que pueda evolucionar a una AR. Se han probado diferentes estrategias terapéuticas en este tipo de pacientes ante la posibilidad de abortar la evolución a AR y la posibilidad de conseguir remisiones libres de tratamiento11-13.
Recomendación 2. Se recomienda, como objetivo terapéutico, obtener un estado de remisión clínica o, en su defecto, un grado de baja actividad inflamatoria de forma persistente, evaluado por índices objetivos y validadosEsta recomendación incide en que hoy en día es posible obtener la remisión clínica en un número significativo de pacientes. Aunque no se dispone de una definición inequívoca del concepto «remisión», existe la convicción de que el estado de remisión clínica en la AR es, hoy en día, un objetivo terapéutico alcanzable.
Diversos estudios observacionales muestran que un 20-35% de pacientes con AR de inicio consigue alcanzar la remisión clínica14 y que aproximadamente la mitad o más de los pacientes con AR de inicio tratados con terapia intensiva (con combinación de FAME biológicos y FAME sintéticos iniciados de entrada o de forma muy precoz)15,16 o con una estrategia de estrecho control terapéutico de la enfermedad17,18 alcanzan remisión a corto plazo. No obstante, la remisión clínica persistente en el tiempo es mucho menos frecuente19,20. La presencia de remisión persistente está asociada a una menor progresión del daño estructural y a menores índices de discapacidad21,22 y está bien establecido que los desenlaces son peores si el paciente tiene una actividad inflamatoria persistente aunque sea de bajo grado23.
El anterior consenso de la SER planteaba como objetivo terapéutico un bajo grado de actividad, definido de forma cuantitativa mediante los puntos de corte de índices de actividad contrastados2. En las últimas recomendaciones EULAR 20133 se insiste en que la remisión es un objetivo alcanzable en un número significativo de pacientes y se aboga por el uso de definiciones más estrictas, como los criterios ACR/EULAR24, que se correlacionan mejor con un estado de práctica ausencia de sinovitis. El motivo es que la definición de remisión según el DAS28, ampliamente utilizada en nuestra práctica clínica, tiene importantes limitaciones como, por ejemplo, que pacientes con varias articulaciones inflamadas y progresión radiológica puedan considerarse en remisión según este índice25. Los criterios de remisión ACR/EULAR, inicialmente diseñados para uso en ensayos clínicos24 y validados en condiciones de práctica clínica diaria26, son más estrictos y solo un 7-20% de pacientes en estudios observacionales los cumplen27-29. Además, también hay que tener en cuenta que factores ajenos a la AR, como características subjetivas del paciente30 o la presencia de comorbilidades29, pueden incidir en que algunos pacientes no cumplan criterios de remisión. Así pues, un número significativo de pacientes no alcanza remisión clínica o esta no es persistente. En estos casos, especialmente en pacientes con AR establecida, se considera que un objetivo terapéutico razonable puede ser un bajo grado de actividad inflamatoria definida también por índices validados3,24, ya que también se han descrito mejores desenlaces en presencia de actividad inflamatoria baja comparado con actividad inflamatoria media o alta31.
Respecto a la necesidad de incluir la dimensión «pruebas de imagen» en el concepto «remisión», es bien conocido que un número significativo de pacientes en aparente remisión clínica tiene sinovitis subclínica detectable con la RMN o la ecografía32. Aproximadamente la mitad de pacientes en remisión clínica tienen sinovitis activa con señal doppler positiva por ecografía33,34. La presencia de esta sinovitis subclínica es un factor predictivo de pérdida del estado de remisión en el seguimiento34,35 y podría explicar la presencia de progresión radiológica en pacientes en un aparente estado de remisión clínica33,34. Por otra parte, el uso de criterios de remisión más estrictos utilizando los criterios ACR/EULAR o SDAI se asocia a menores índices de sinovitis subclínica36,37 que cuando se usa DAS28. No obstante, el panel considera que todavía no existe evidencia sólida que permita establecer una definición de remisión que incluya la dimensión «pruebas de imagen». Sin embargo, el panel reconoce la importancia de las técnicas de imagen para valorar la presencia de sinovitis en caso de exploración física dificultosa o dudosa, lo que puede proporcionar información adicional para el manejo de algunos pacientes.
Por otra parte, tal como se consideraba en el anterior consenso de la SER2, sigue siendo válida la premisa de que no se considera alcanzado el objetivo terapéutico si existe inflamación persistente no resuelta con medidas terapéuticas locales en articulaciones importantes para el paciente o existe progresión radiológica significativa.
Recomendación 3. Se recomienda la monitorización frecuente de la actividad de la enfermedad en pacientes con AR. Dicha frecuencia será:- •
Cada 1-3 meses si la enfermedad está activa, se ha iniciado un nuevo tratamiento o no se ha alcanzado el objetivo terapéutico.
- •
Cada 3-6 meses una vez alcanzado el objetivo terapéutico.
Se debe adecuar el tratamiento con FAME a los 3 meses del inicio de la última pauta de tratamiento si no hay mejoría y a los 6 meses si no se ha alcanzado el objetivo terapéutico.
La estrategia «treat to target» ha demostrado beneficios claros en eficacia en cuanto a la evolución global de la enfermedad a medio y largo plazo, independientemente del tratamiento farmacológico aplicado. Esta recomendación intenta, en el contexto de dicha estrategia, establecer tiempos de monitorización y cambios terapéuticos.
No existen datos concretos sobre la periodicidad adecuada que requiere la monitorización del paciente con AR, ya que los estudios incluidos tanto en la RS EULAR 2013 sobre eficacia de FAME4,5 como en las actualizaciones de dichas revisiones llevadas a cabo por la SER para este consenso son estudios diseñados para valorar la eficacia del tratamiento y no las estrategias de monitorización. No obstante, diversos estudios diseñados para valorar la estrategia terapéutica plantean periodos de monitorización que oscilan entre las 4 semanas y los 4 meses16,38-49 (NE 1b-2b). Solo en un estudio la valoración de la actividad de la enfermedad se realiza cada 24 semanas50. El período que se considera adecuado antes de realizar un cambio en el tratamiento oscila, en estos estudios, entre las 4 y las 26 semanas.
En este sentido, el estudio de Aletaha et al.51 demuestra que, tras el inicio del tratamiento, la actividad de la enfermedad a los 3 meses se relaciona con la actividad de la enfermedad al año, por lo que la respuesta alcanzada tras 3 meses de tratamiento es altamente predictiva de la evolución clínica en el primer año.
Los resultados de los estudios comentados, en general, son aplicables a nuestro Sistema de Salud. Sin embargo, y dadas las diferencias organizativas en distintos centros, la creación de consultas monográficas o, al menos, de la estructura necesaria permitiría una atención preferente y frecuente en los períodos de adecuación del tratamiento o de actividad inflamatoria. Además, dada la variabilidad de recursos de nuestro sistema sanitario, el panel considera útil para el cumplimiento de esta recomendación la colaboración de otros profesionales de la salud, como enfermería.
Recomendación 4. Se recomienda incluir MTX en la estrategia terapéutica inicial de los pacientes con AREsta recomendación, incluida en las recomendaciones EULAR 20133, ha sido adoptada sin cambios por el panel de expertos elaborador de este consenso. Dicha recomendación contempla la inclusión del MTX dentro de la estrategia terapéutica sin hacer alusión a la administración en monoterapia, terapia combinada con otros FAME sintéticos o, incluso, a los casos excepcionales en los que se pudiera iniciar una terapia combinada con un agente biológico.
El MTX es muy eficaz para el tratamiento de la AR y, de hecho, se considera el «fármaco de referencia» para su tratamiento. En los principales estudios realizados con MTX en monoterapia en pacientes que no lo habían recibido previamente, entre el 25-50% alcanzaron ACR70, lo que en muchos casos se corresponde con remisión o baja actividad52-54. No menos relevante es su impacto en el daño estructural. En los primeros estudios en los que el MTX en monoterapia se comparaba con un agente biológico (etanercept) en monoterapia o combinado con MTX, se demostró que, a lo largo de 2 años, el 60% de los pacientes que recibían MTX en monoterapia no progresaban radiológicamente y en el 85% el cambio en la puntuación del índice de Sharp era menor o igual al cambio mínimo detectable (5,72 unidades)55. El MTX debe utilizarse en forma de escalada rápida, de forma que en el periodo de 8 a 16 semanas se alcance la dosis óptima, que se considera como mínimo de 15mg y como máximo generalmente 25mg56, siempre administrado semanalmente, preferiblemente en una toma oral o por vía parenteral. Aunque es difícil determinar el grado de implementación de la escalada rápida de dosis en nuestro país, es fundamental conocer que en la mayoría de los casos la dosis mínima eficaz es aproximadamente de 15mg semanales y que se puede incrementar hasta los 25-30mg a la semana. El estudio emARII puso de manifiesto que la mediana de la dosis máxima de MTX en 2008-2009 en pacientes con AR era de 15mg/semana (rango intercuartílico de 10 a 20mg/semana), por lo que un número significativo de pacientes no estaba recibiendo probablemente la dosis óptima del fármaco57.
El tratamiento con MTX implica la administración de ácido fólico o folínico a las 24h de haber recibido la dosis de MTX, ya que su administración no afecta a la eficacia del MTX y disminuye la toxicidad de este fármaco58,59. Cuando esta aparece, si no es grave y no obliga a suspender el tratamiento, una práctica habitual es incrementar la suplementación con folatos58,59. En los pacientes que no toleran dosis de 15mg semanales se tiende a administrar dosis menores, que oscilan entre 7,5 y 12,5mg semanales.
En líneas generales, el MTX es administrado por vía oral; sin embargo, cuando el paciente recibe dosis de 20mg semanales o superiores, es preferible administrar el MTX por vía parenteral, ya que la biodisponibilidad de este fármaco por vía oral disminuye al aumentar la dosis, mientras que por vía parenteral la biodisponibilidad aumenta de forma lineal60. Existe amplia evidencia de que pacientes que responden insuficientemente a una dosis por vía oral tienen una mejor respuesta cuando se administra por vía parenteral61-64. La tolerabilidad digestiva y de otros órganos parece ser mejor por vía parenteral61-64.
Los datos de eficacia de MTX son incontestables, tanto en monoterapia como cuando se administra combinado, bien con FAME sintéticos o biológicos. De hecho, solo 2 agentes, tocilizumab y tofacitinib, han mostrado ser superiores en monoterapia cuando se comparan con MTX65,66.
En general, el MTX es bien tolerado por una gran parte de los pacientes. A pesar de ello, existe un grupo de pacientes —con afectación pulmonar, hepática o hematológica grave— en los cuales el MTX estaría contraindicado desde el inicio. En estos casos, es necesario comenzar el tratamiento con otros fármacos que también se han mostrado eficaces. Ver recomendación 5.
Recomendación 5. En los casos en que exista una contraindicación al MTX, se recomienda iniciar el tratamiento con otros FAME sintéticos, de los cuales el más utilizado en nuestro país es la leflunomida. La sulfasalazina es también una alternativa terapéutica eficazLa leflunomida es un fármaco eficaz en la AR, tanto desde el punto de vista clínico como de progresión radiológica, sin haberse encontrado diferencias en los estudios comparativos con MTX, aunque se ha discutido si las dosis de MTX empleadas en estos estudios eran las óptimas para este fármaco67,68. La leflunomida es también eficaz cuando se combina con agentes biológicos69,70, aunque la evidencia existente es menor a la disponible con MTX, ya que los ensayos clínicos principales con agentes biológicos se han llevado a cabo usándolos junto con MTX.
Los resultados de los estudios realizados con leflunomida son consistentes, por lo que este fármaco puede considerarse como la primera alternativa al MTX cuando este no se puede administrar. En España la leflunomida a una dosis de 20mg diarios administrada en monoterapia se ha implantado como el fármaco alternativo más utilizado en caso de intolerancia o contraindicación al MTX57.
La sulfasalazina con cubierta entérica a dosis de 3 a 4g diarios ha demostrado una eficacia similar al MTX, desde el punto de vista tanto clínico como radiológico71-75. La sulfasalazina tiene la ventaja de ser segura durante el embarazo, lo cual ofrece una ventaja añadida al uso de MTX o leflunomida. Un inconveniente de utilizar estas dosis supone el número diario de comprimidos que el paciente debe ingerir (entre 6 y 8), lo cual podría afectar a la adherencia al tratamiento. No obstante, un ensayo clínico aleatorizado (ECA) de 3 ramas en pacientes con AR que recibieron: a)leflunomida a la dosis de 20mg diarios, tras una carga de 100mg los 3 primeros días; b)placebo, y c)sulfasalazina hasta un máximo de 2g/diarios, durante 24 semanas, demostró una eficacia superior de ambos fármacos frente a placebo, sin que hubiese diferencias entre los dos76. La decisión de administrar 2g de sulfasalazina en monoterapia se basó en estudios previos en los cuales esta dosis se había mostrado efectiva tanto al inicio como durante el mantenimiento del tratamiento74,75,77-79, aunque en ocasiones la dosis de 2g en estos estudios fue administrada en terapia combinada.
Por tanto, en aquellos pacientes en los que el MTX esté contraindicado se podría administrar sulfasalazina a la dosis de 2g en monoterapia si el paciente no tolera dosis superiores. Sin embargo, lo más habitual es utilizar estas dosis cuando se emplea la terapia combinada, que incluye además al MTX y a la hidroxicloroquina80-82. En España la sulfasalazina con cubierta entérica no está disponible, lo que explica la mala tolerabilidad de las dosis de 3-4g en un número importante de pacientes, por lo que el uso de este fármaco en la AR es muy bajo en nuestro país57,83.
Otro de los fármacos ampliamente utilizado en los años setenta y ochenta fueron las sales de oro. Este fármaco fue considerado como una alternativa al MTX en las primeras recomendaciones EULAR84; no obstante, en las recomendaciones EULAR 2013 las sales de oro desaparecen como fármaco aconsejado3. El motivo principal por el cual ya no se utilicen las sales de oro se debe al advenimiento del MTX y a los graves efectos secundarios (toxicidad hematológica y renal) que producen las sales de oro en algunos pacientes. A todo ello ha contribuido el que en muchos países, incluido España, el fármaco es de difícil disponibilidad.
Por último la cloroquina y, fundamentalmente, la hidroxicloroquina son fármacos que en AR muy leves y con poco componente inflamatorio suelen mostrarse como agentes seguros y eficaces85,86. No obstante, su uso en monoterapia en la AR está prácticamente desechado y ha quedado prácticamente limitado a la terapia combinada, donde se ha utilizado ampliamente con sulfasalazina y MTX80-82. La hidroxicloroquina, al igual que la sulfasalazina, es un fármaco seguro en el embarazo87, lo cual puede facilitar su administración en algunas situaciones clínicas. Otros fármacos, como la azatioprina, la ciclosporina o la ciclofosfamida, no se discuten en este apartado, ya que su uso de inicio en la AR es prácticamente nulo.
Recomendación 6. En los pacientes con AR que no los hayan tomado previamente, se recomienda el uso de FAME sintéticos, ya sea en monoterapia o en terapia combinada. Esta recomendación es independiente del uso concomitante de glucocorticoides.La presente recomendación incide nuevamente en que la primera estrategia de tratamiento en un paciente con AR de inicio debe incluir FAME sintéticos. Dada la controversia existente entre el empleo de monoterapia o terapia combinada, esta recomendación fue objeto de discusión inicialmente, adoptándose finalmente la presente con un nivel alto de acuerdo.
La RS EULAR 2013 sobre eficacia de los FAME sintéticos4 confirma la eficacia de estos fármacos en la AR en base a múltiples ECA que lo ratifican (NE 1a). En concreto, la eficacia de MTX está demostrada tanto en primera como en segunda línea de FAME (NE 1a). En el mismo sentido, las recomendaciones EULAR 20133 identifican hasta 5 estudios43,88-91 que sugieren que la terapia combinada de FAME sintéticos es superior a la monoterapia con MTX (NE 1a). De estos 5 estudios, incluso alguno propone que la eficacia de la terapia combinada de FAME sintéticos podría ser igual a la de las terapias biológicas en combinación con MTX. No obstante, en las RS EULAR 2013 se discute también que dichos estudios presentan limitaciones metodológicas que dificultan su interpretación. También se comenta que otros estudios han demostrado que una monoterapia secuencial (ir cambiando de FAME en ausencia de respuesta) es tan efectiva como una terapia combinada en lo que se refiere a resultados clínicos, funcionales y estructurales92. A pesar de esto último, las recomendaciones EULAR 2013 concluyen que la terapia combinada, con o sin esteroides, es una estrategia adecuada en los pacientes con AR. Esta terapia combinada, en general, debería incluir MTX, ya que otro tipo de combinaciones que no lo incluyen no han sido suficientemente estudiadas.
En la RS antes mencionada4 se comentan específicamente 2 de los 5 estudios citados anteriormente. El estudio tREACH (NE 1b) es un ECA de 3 ramas de tratamiento en el que pacientes con AR de reciente comienzo son aleatorizados a recibir: a)una combinación de MTX, sulfasalazina e hidroxicloroquina con glucocorticoides intramusculares; b)la misma combinación pero con glucocorticoides orales en pauta descendente, y c)solo MTX junto con la misma pauta descendente de glucocorticoides orales. El estudio encuentra que a los 3 meses de seguimiento no había diferencias en DAS28, VSG y articulaciones tumefactas entre las 3 ramas de tratamiento, pero sí en los valores de HAQ, articulaciones dolorosas y PCR, siendo superiores en la rama de monoterapia frente a las ramas de terapia combinada88. El estudio TEAR (NE 1b), por el contrario, no encuentra diferencias en resultados clínicos ni de daño radiológico entre terapia combinada desde el inicio frente a la terapia secuencial89.
La actualización de esta RS ha identificado además 2 nuevos estudios sobre este tema. El primero de ellos (NE 1b), un estudio de no inferioridad, compara un esquema COBRA-light (prednisolona en pauta descendente+MTX) frente al esquema original COBRA (prednisolona en pauta descendente+MTX+sulfasalazina). A los 6 meses encuentran que ambas intervenciones disminuyen la actividad de la enfermedad en AR temprana sin diferencias entre las mismas93. El segundo estudio (NE 1b), un estudio post hoc del antes mencionado estudio TEAR, analiza el grupo MTX frente a los grupos de terapia combinada (etanercept+MTX) y (MTX+sulfasalazina+hidroxicloroquina), encontrando que los pacientes que recibieron MTX en monoterapia, a las 102 semanas mantuvieron los beneficios de forma similar a los grupos que recibieron tratamientos combinados9.
En lo que se refiere a seguridad, los diferentes estudios analizados muestran que los FAME sintéticos son seguros, tanto en monoterapia como en terapia combinada. Solo 2 estudios (NE 2a) sugieren un incremento de cáncer94 y de enfermedad pulmonar infecciosa95 con MTX en comparación con otros FAME sintéticos.
Los resultados de los estudios identificados son de aplicación directa a nuestro sistema sanitario, ya que los agentes terapéuticos evaluados son de uso común en nuestro entorno. Ambas estrategias —monoterapia y terapia combinada— son eficaces en pacientes con AR, con o sin esteroides. Las preferencias, expectativas y efectos secundarios deberán tenerse en cuenta a la hora de discutir las opciones de tratamiento con el paciente.
Recomendación 7. Se recomienda el uso de bajas dosis de glucocorticoides en el tratamiento inicial de la AR (en combinación con uno o más FAME sintéticos) durante los primeros meses y reducir la dosis progresivamente con el objetivo de su retirada definitivaExisten evidencias de la utilidad de las dosis bajas de glucocorticoides como tratamiento inicial de la AR, pero no se conoce cuál es la duración óptima del tratamiento debido a que solo existen estudios hasta 2 años. Por su parte, las recomendaciones EULAR 2013 sugieren, basándose en la opinión de expertos, no prolongar su administración más de 6 meses.
La RS EULAR 2010 sobre el manejo de la AR con glucocorticoides96 identificó 11 ECA (incluyendo 3 RS Cochrane) y concluyó que la adición de dosis bajas de glucocorticoides (7,5mg/día o menos) a los FAME sintéticos en el tratamiento inicial de la AR de reciente comienzo son efectivos clínicamente y reducen la progresión radiológica cuando son utilizados durante 2 años de forma ininterrumpida (NE 1b)97-99. El uso de los glucocorticoides en los pacientes con AR de más de 2 años de evolución solo produjo una mejoría de los signos, síntomas y el estado funcional100. El uso de los glucocorticoides como tratamiento puente hasta conseguir el efecto de un nuevo FAME en la AR produce mejores resultados clínicos después de un mes de tratamiento (NE 1b), pero su utilidad clínica y radiológica a la largo plazo es desconocida101,102.
La RS EULAR 20134 identificó 2 nuevos ECA, los estudios SAVE y CAMERA-II (NE 1b), que evaluaban la eficacia de los glucocorticoides en la AR de reciente inicio combinados con FAME sintéticos. El estudio CAMERA-II demostró que 10mg diarios de prednisona en una estrategia de control estrecho asociado a MTX (hasta 30mg/semana) reduce el daño radiológico después de 2 años de tratamiento y aumenta la probabilidad de respuesta clínica (p.ej., mayor tasa de remisión, niveles más bajos de DAS y mejores resultados en HAQ). Esta estrategia de tratamiento además permitió que la mejoría clínica se alcanzara en menos tiempo y que disminuyeran las necesidades posteriores de otros tratamientos (p.ej., otros FAME sintéticos o biológicos)103.
El estudio SAVE demostró que la administración de una dosis única de 120mg de prednisolona a los pacientes con artritis indiferenciada muy precoz no era capaz de prevenir el desarrollo ulterior de AR, no inducía la remisión clínica, ni disminuía las necesidades de iniciar un FAME sintético104. El ensayo tREACH (NE 1b), mencionado anteriormente, compara la eficacia clínica en pacientes con AR precoz (<1año de síntomas) durante un año en 3 ramas de tratamiento: a)triple terapia inicial con una única dosis intramuscular de glucocorticoides (6-metilprednisolona 120mg o triamcinolona 80mg); b)triple terapia inicial con glucocorticoides orales en retirada a lo largo de 10 semanas, y c)MTX en monoterapia con glucocorticoides como en (b). Los autores usaron una estrategia «treat to target» para los ajustes de dosis e intensificación a terapia biológica. A los 3 meses se produjeron mejores resultados clínicos (40% menos intensificaciones), pero no hubo diferencias en la progresión radiológica después de un año. No se hallaron diferencias clínicas ni radiológicas entre las 2 terapias puentes de glucocorticoides105.
Los resultados de los distintos estudios identificados en las 2 RS de EULAR son consistentes y demuestran la eficacia de la adición de glucocorticoides al tratamiento inicial (hasta 24meses) de la AR de reciente inicio. Algunos estudios demuestran también que la monoterapia de glucocorticoides (p.ej., sin FAME sintético o biológico asociado) es eficaz en el control de los síntomas y signos de la AR106,107. A pesar de que algunos ensayos clínicos controlados sugieren que los efectos adversos asociados al uso de dosis bajas de prednisona podrían ser modestos108, todavía no hay suficientes evidencias sobre su eficacia y seguridad a largo plazo como para recomendar su uso prolongado, excepto en situaciones excepcionales.
Recomendación 8. Cuando el objetivo terapéutico no se ha alcanzado con la primera estrategia de uso de FAME sintético se pueden utilizar otros FAME sintéticos en terapia secuencial o combinada o añadir un biológico en función de las características del paciente y de la presencia de factores de mal pronósticoEl panel considera que la estratificación del riesgo es un aspecto importante en el manejo de la AR. Un estado de alta actividad de la enfermedad, positividad del factor reumatoide y/o de los anticuerpos anti-péptidos cíclicos citrulinados (ACPA) y la presencia de erosiones son factores de mal pronóstico109,110.
En los pacientes sin factores de mal pronóstico que han fallado a una primera estrategia con FAME sintético (que casi siempre incluye MTX) se recomienda otra estrategia con FAME sintético en monoterapia (leflunomida o sulfasalazina) o en combinación (MTX+hidroxicloroquina+sulfasalazina o MTX+leflunomida). En los pacientes con algún factor de mal pronóstico se recomienda añadir un FAME biológico o, en caso de que la primera estrategia hubiera sido usar un primer FAME sintético en monoterapia, se podría usar una combinación de FAME sintéticos (MTX+hidroxicloroquina+sulfasalazina o MTX+leflunomida).
En AR con respuesta inadecuada a MTX, la adición de hidroxicloroquina+sulfasalazina ha demostrado eficacia clínica equivalente a la adición de un agente anti-TNF en 3 ECA (IFX en el estudio SWEFOT91, etanercept en los estudios TEAR9,89 y RACAT90) de alta calidad (NE 1b), aunque la evolución radiológica en uno de los ensayos clínicos fue significativamente menor en el grupo de pacientes en los que se añadió el agente anti-TNF91.
No existen datos procedentes de ensayos clínicos sobre el uso de MTX+leflunomida comparado con la adición de un agente biológico en pacientes con AR y respuesta inadecuada a MTX, por lo que este panel no puede recomendar, en base a la evidencia científica existente, su utilización en AR con factores de mal pronóstico y respuesta inadecuada a MTX en monoterapia. No obstante, el panel es consciente de la mala tolerabilidad de los pacientes españoles a la sulfasalazina, así como de la percepción extendida en nuestro medio asistencial de eficacia y seguridad de la combinación de MTX y leflunomida, por lo que, en casos seleccionados, la combinación de MTX y leflunomida podría ser una alternativa razonable al uso de MTX+hidroxicloroquina+sulfasalazina.
Por otra parte, tras respuesta inadecuada a MTX en pacientes con AR sin factores de mal pronóstico, podría valorarse el uso de FAME biológicos en aquellos casos en que las características del paciente hagan previsible bien la aparición de efectos secundarios con otros FAME sintéticos, en monoterapia o en combinación, bien una deficiente adherencia al régimen terapéutico.
El panel enfatiza que, tras la respuesta inadecuada a la primera estrategia con FAME sintéticos, debe considerarse de la máxima importancia un seguimiento estrecho del paciente y considerar un objetivo fundamental alcanzar un estado de, al menos, baja actividad de la enfermedad e, idealmente, de remisión a los 6 meses de haber comenzado la terapia con FAME.
Dada la importancia del uso eficiente de los recursos sanitarios, el panel considera que la mayor eficiencia a medio y largo plazo se obtiene induciendo un estado de remisión de la enfermedad en los primeros 6 meses de tratamiento, por lo que el uso de FAME biológicos está justificado tras el fracaso a la primera estrategia con FAME sintéticos en pacientes con factores de mal pronóstico.
Recomendación 9. En pacientes con AR activa en los que se considere indicado comenzar terapia con un FAME biológico se pueden utilizar, en combinación con MTX/otros FAME sintéticos, fármacos anti-TNF, abatacept, tocilizumab o, en determinadas circunstancias, rituximabEn base a las nuevas indicaciones de algunos fármacos biológicos y de las nuevas evidencias disponibles, se incrementa el grupo de agentes terapéuticos disponibles.
En pacientes con AR y respuesta insuficiente (RI) al MTX existe evidencia (NE 1a) para los 9 agentes biológicos disponibles en España (abatacept, adalimumab, anakinra, certolizumab, etanercept, golimumab, IFX, rituximab y tocilizumab), que confirma el efecto de rescate y la mayor eficacia terapéutica de la combinación FAME biológico+MTX frente a la continuación de la terapia con MTX en monoterapia111-116. En esta situación clínica, la combinación FAME biológico+MTX vs. MTX presenta un riesgo relativo (RR) de alcanzar la respuesta ACR70 de 4,07 (IC95%: 3,21-5,17). También existen datos que confirman para esta línea de tratamiento la mayor eficacia de la combinación FAME biológico+FAME sintético, distinto del MTX, vs. FAME sintético, en pacientes con RI a FAME sintético (RR para conseguir respuesta ACR70: 4,74 [IC95%: 2,63-8,56])5.
No se recomienda la combinación de agentes biológicos entre sí porque no aportan mayor eficacia al control de la AR e incrementan el riesgo de desarrollar acontecimientos adversos, especialmente infecciones. No se ha encontrado evidencia científica de calidad suficiente para poder analizar la seguridad del uso combinado de denosumab con otras terapias biológicas en pacientes con AR.
Todos los FAME biológicos (excepto anakinra) muestran una eficacia terapéutica similar en el tratamiento de la AR con RI a MTX (NE 1a)5. Dos ensayos clínicos (NE 1b) han comparado directamente entre sí el efecto terapéutico de 2 agentes biológicos: el estudio AMPLE116, que comparó abatacept+MTX vs. adalimumab+MTX en AR con menos de 2 años de evolución, y el estudio ADACTA117, que comparó la monoterapia con tocilizumab frente a la monoterapia con adalimumab. En el primero la respuesta clínica y radiológica fue similar, mientras que en el segundo tocilizumab fue más eficaz que adalimumab.
En la AR activa con RI a MTX se acostumbra iniciar el tratamiento biológico con anti-TNF combinado con MTX por razones diversas, entre las que se encuentran probablemente una mayor experiencia de los clínicos con estos agentes y mayor información de seguridad a largo plazo. Los ensayos clínicos y los metaanálisis52,118 (NE 1a) han demostrado que los anti-TNF combinados con MTX son superiores a la monoterapia con estos agentes biológicos, especialmente en lo que se refiere a la disminución de la velocidad de progresión del daño articular radiológico (puede haber dudas en el tamaño real de este efecto).
En la AR con respuesta insuficiente a MTX, la elección de abatacept, rituximab o tocilizumab depende de diferentes factores: preferencias del paciente, coste económico del fármaco, comorbilidades, vía de administración, experiencia del clínico e indicaciones (rituximab no tiene aprobación para la indicación en fallo a MTX). Estos agentes biológicos parecen muy similares entre sí, con las siguientes consideraciones (NE 1b)119-122:
- •
La respuesta a rituximab es mayor en pacientes con factor reumatoide y/o ACPA+.
- •
La inmunosupresión/inmunomodulación ejercida por estos 3 FAME biológicos se revierte más rápidamente con abatacept y tocilizumab que con rituximab, cuyos efectos sobre la función inmune pueden durar más tiempo.
- •
Determinados condicionantes de comorbilidad (enfermedad desmielinizante, insuficiencia cardíaca congestiva, linfoma) pueden contraindicar la indicación de un anti-TNF y favorecer la indicación de alguno de estos agentes biológicos.
- •
Abatacept podría presentar un menor riesgo de desencadenar infecciones graves, lo cual resulta de especial interés en pacientes ancianos y con comorbilidades.
Esta recomendación fue objeto de importantes discusiones entre los miembros del panel y fue necesario reescribirla en 2 ocasiones hasta lograr el acuerdo del 77% después de la tercera ronda Delphi. La redacción de la presente recomendación trata de matizar que, aunque se considera que tocilizumab tiene más probabilidades de ser eficaz en este perfil de pacientes, cualquiera de las otras opciones aprobadas en la AR son también aceptables.
La recomendación se basa en 3 líneas de evidencia. Primero, en el único estudio comparativo directo entre 2 FAME biológicos en monoterapia, el ADACTA117. Se trata de un estudio aleatorizado doble ciego, con bajo riesgo de sesgo (NE 1b), en el que se demuestra la superioridad de tocilizumab frente al anti-TNF adalimumab, ambos en monoterapia, tanto cuando se mide la eficacia mediante el DAS28, como cuando se utilizan otros índices con menos peso de los reactantes de fase (ACR20, 50, 70, SDAI o CDAI). Segundo, el tocilizumab es el único FAME biológico que ha demostrado superioridad en monoterapia frente a MTX65,123,124 (NE 1b). De hecho, ninguno de los otros FAME biológicos ha demostrado consistentemente en monoterapia una eficacia superior al MTX, salvo en el caso de su efecto sobre el daño estructural o su rapidez de acción5,56,118. Tercero, tocilizumab tiene en monoterapia una eficacia similar a la de la combinación con MTX125 (NE 1b), mientras que los anti-TNF son menos eficaces en monoterapia que combinados con MTX5,118,126. Por lo tanto, estas 3 líneas de evidencia apoyan que la eficacia de tocilizumab en monoterapia en AR es superior a la de los anti-TNF.
Una posible limitación de esta recomendación reside en que solo existen datos comparativos directos de tocilizumab con adalimumab. Sin embargo, se considera que, teniendo en cuenta los datos de múltiples estudios que avalan una eficacia muy similar de los otros FAME biológicos en monoterapia5,56,118,126 y los resultados mencionados en el párrafo anterior, resulta razonable extrapolar los datos de adalimumab a otros anti-TNF en este contexto, aunque por esta razón el GR se rebaja a B.
Cabe realizar una matización en el caso de etanercept. Existe un estudio abierto de 16 semanas (ADORE) en el que etanercept obtuvo en monoterapia una eficacia similar a su combinación con MTX127. Sin embargo, otros 2 estudios, el TEMPO118, estudio aleatorizado doble ciego de 52 semanas de duración (NE 1b), y el JESMR126, aleatorizado de 52 semanas de duración (NE 1b), muestran una mayor eficacia de la combinación etanercept+MTX frente a la monoterapia con etanercept. Además, esta mayor eficacia de la combinación se detecta también en un reciente metaanálisis de la Cochrane128. No existen estudios que comparen etanercept con otros anti-TNF en monoterapia. Por lo tanto, a pesar de cierta evidencia contradictoria en el caso de este fármaco, y en ausencia de estudios comparativos directos con otros anti-TNF en monoterapia, el panel considera mayoritariamente que no hay evidencia consistente para considerar a etanercept de forma diferente a los otros anti-TNF en monoterapia.
Por último, el panel quiere resaltar que esta recomendación no pretende suponer un apoyo a la monoterapia con biológico. Existe acuerdo, en línea con las recomendaciones EULAR117, de que los FAME biológicos deben usarse preferentemente en combinación con FAME sintéticos, incluso en el caso del tocilizumab.
Recomendación 11. Se recomienda que, después del fracaso a un primer FAME biológico, el paciente sea tratado con otro FAME biológico. Si el primero ha sido un anti-TNF, el paciente puede recibir otro anti-TNF u otro FAME biológico con un mecanismo de acción diferenteAl menos 5 ensayos clínicos, doble ciego, aleatorizados129-133 han demostrado en el análisis del objetivo primario la eficacia de abatacept, rituximab, tocilizumab y golimumab, y en un subanálisis la de certolizumab en pacientes que previamente habían fracasado a otro biológico (NE 1b). No hay ensayos clínicos que comparen la eficacia entre sí del segundo biológico. Sin embargo, un reciente metaanálisis134 de comparaciones indirectas en red concluye que, en pacientes que han fracasado a un anti-TNF, la utilización de abatacept, rituximab y tocilizumab puede ser superior a la utilización de un segundo anti-TNF (NE 1a). De alguna manera, este metaanálisis de comparaciones indirectas apoya los estudios observacionales de registros135-139 que comparan la eficacia de un segundo anti-TNF con rituximab, abatacept y certolizumab (NE 2b).
Toda la evidencia publicada muestra la eficacia de la utilización de un segundo biológico en pacientes que han fracasado a un anti-TNF. No existen suficientes datos publicados sobre la eficacia de un segundo biológico en pacientes que han fracasado a biológicos diferentes de anti-TNF.
Estos resultados son aplicables a nuestro sistema de salud, donde la utilización de los anti-TNF como primer biológico es la práctica más generalizada.
En los ensayos clínicos, la seguridad del segundo biológico no parece muy diferente del grupo control129-133 (NE 1b).
Recomendación 12. En pacientes con AR establecida en remisión o baja actividad persistente se puede considerar reducir progresivamente las dosis de biológico, sobre todo si están tratados en combinación con FAME sintéticos. No se recomienda la suspensión del tratamiento biológico sin reducción previa por el alto riesgo de recaída.Un área de gran interés e incertidumbre es si una vez alcanzado el objetivo terapéutico se puede reducir la dosis o interrumpir el tratamiento biológico manteniendo el grado de eficacia conseguido.
Múltiples estudios46,140-147 indican que, en la AR establecida, habitualmente la retirada de los anti-TNF es poco eficaz.
En el estudio PRESERVE, a los 12 meses de la suspensión del anti-TNF, el 57% de los pacientes con baja actividad sufrieron un rebrote de la enfermedad, frente al 21% de los que redujeron la dosis del etanercept (25mg etanercept/semana+MTX) y al 18% en los pacientes que continuaron con dosis plenas (50mg etanercept/semana+MTX)143. En el estudio CERTAIN, tan solo 3 de los 17 pacientes que habían alcanzado remisión (CDAI≤2,8) a la semana 24 de tratamiento con certolizumab consiguen mantenerla a la semana 5246. Por último, en el estudio DOSERA solo el 13% de los pacientes que suspendieron el anti-TNF mantenían el estado de baja actividad/remisión (DAS28≤3,2) frente al 44% de los pacientes que recibían la mitad de dosis y el 52% que continuaban con dosis plenas (50mg etanercept/semana+MTX)147.
En la AR establecida, diversos estudios observacionales de retirada del anti-TNF encuentran tasas de remisión a los 12 meses de entre el 25 y el 43%140,145, y en baja actividad entre el 16146, el 18,5141 y el 55%145.
En la AR de reciente comienzo tratada inicialmente con anti-TNF, la retirada del biológico es más eficaz. Después de la suspensión del anti-TNF, el estudio TNF20 encuentra tasas de remisión del 70% a los 12 meses148 y el BeST del 52% a los 5 años. El 48% restante de los pacientes requirieron la reintroducción del tratamiento a los 17 meses (RIQ3-47)149,150. En el estudio IDEA, el 78,6% de los pacientes en remisión más de 6 meses mantenían dicho estado cuando se suspendía el anti-TNF44. En el estudio PRIZE, el 38,5% de los pacientes en remisión que continuaban solo con MTX seguían en remisión a la semana 39, frente al 63,5% de los pacientes tratados con la mitad de la dosis de etanercept+MTX y al 23% que se trataron con placebo151. Por último, en el estudio HIT-HARD no existen diferencias en el DAS 28 entre los pacientes aleatorizados a recibir MTX+placebo frente a MTX+adalimumab durante las primeras 24 semanas y a quienes se les interrumpe el tratamiento con adalimumab y continúan con MTX+placebo, aunque sí se observan diferencias significativas en la progresión radiográfica152. En el estudio OPTIMA se ha descrito que la mayoría de los pacientes que retiraron el tratamiento con adalimumab después de alcanzar el objetivo de baja actividad después de 6 meses de tratamiento con adalimumab+MTX siguieron en actividad baja o remisión durante las siguientes 52 semanas16.
Existen estudios con agentes diferentes a los anti-TNF. En el estudio ORION, en pacientes tratados con abatacept en remisión (DAS28-PCR<2,3), el 41,2% de los pacientes que suspendían el tratamiento mantenían la remisión a la semana 52 frente al 64,7% de los que continuaron el tratamiento153. En el estudio AVERT, el 14,8% de los pacientes en remisión con abatacept+MTX a los 12 meses de tratamiento, la seguían manteniendo 6 meses después tras la retirada de todo tratamiento. En los tratados solamente con abatacept, el 12,4% conseguían mantener dicho estado a los 6 meses tras la suspensión del biológico154.
El estudio DREAM, que evalúa las tasas de remisión tras la suspensión de tocilizumab, encuentra que a las 52 semanas el 13,4% de los pacientes seguía en baja actividad y el 9,1% alcanzaba la remisión155. En el ACT-RAY el 50,4% de los pacientes en remisión a la semana 52 (ya fueran pacientes tratados con tocilizumab+MTX o tratados con tocilizumab+placebo) mantenían la remisión 52 semanas tras la retirada del tocilizumab156.
Con respecto a la eficacia de la reducción de dosis del tratamiento biológico, en el mantenimiento del estado de remisión o baja actividad, los estudios PRESERVE143, DOSERA147 y PRIZE151, que comparan la eficacia de la retirada completa del biológico+MTX (etanercept en los 3 casos) frente a una reducción de dosis, encuentran que la administración de una dosis reducida resulta en una menor eficacia con respecto a la administración de dosis plenas, siendo estas diferencias, no obstante, estadísticamente no significativas.
Adicionalmente, 3 estudios observacionales muestran que la reducción de dosis mediante una estrategia de «treat to target» puede ser eficaz en la práctica clínica146,157,158.
Una actitud más realista aunque con mucha menos evidencia es la disminución de dosis una vez conseguidos los objetivos terapéuticos, ya que los resultados son ligeramente inferiores al tratamiento con dosis plenas. Recientemente la SER ha publicado un documento de consenso en el que se recogen las recomendaciones basadas principalmente en la opinión de expertos sobre esta cuestión159.
Recomendación 13. A la hora de definir el objetivo terapéutico y la estrategia de tratamiento, incluidos los ajustes de dosis, además de los parámetros de actividad de la enfermedad y de la progresión del daño estructural, se deben tener en cuenta la presencia de comorbilidades y la seguridad del fármacoEl propósito de esta recomendación es que, cuando se indiquen tratamientos para la AR, se tengan en cuenta las comorbilidades, además de los riesgos y los posibles efectos adversos de estos fármacos.
La presencia de comorbilidad puede afectar tanto a la estrategia de los tratamientos como a los resultados de la eficacia (NE 2b)160-162. Actualmente no existen criterios específicos de indicaciones de biológicos para su uso en pacientes con comorbilidades importantes, por lo que esta condición hace que en muchos de estos pacientes, incluso con actividad alta o deterioro progresivo del daño estructural, se retrase el inicio de estas terapias. En estos pacientes, valorando el riesgo/beneficio, se podría seleccionar el medicamento más apropiado y ajustar las dosis más recomendables (NE 5). En estudios de estrategias de ajustes de tratamiento, el perfil de seguridad en los diferentes regímenes de las dosis empleadas son similares16,143,163.
El objetivo terapéutico debería ser conseguir la remisión o la baja actividad de la enfermedad. Sin embargo, por lo anteriormente expuesto, en los pacientes con comorbilidades o contraindicaciones, obtener la remisión o la baja actividad de la enfermad no debería ser imprescindible, pudiéndose obtener también con ello un buen resultado.
En los pacientes con AR, un alto grado de inflamación de forma mantenida se puede asociar con la aparición de comorbilidades. Por lo tanto, un tratamiento efectivo puede a su vez también prevenirlas (NE 2b)164-168.
Los resultados en los que se basa esta recomendación tienen bajo NE, dado que la presencia de comorbilidades suele ser una causa de exclusión en los ensayos clínicos. Las conclusiones son extraídas de forma indirecta de estudios caso-control o de ensayos clínicos en los que no eran precisamente objetivos primarios del estudio. Los ensayos clínicos suelen ser de corta duración y los estudios observacionales, debido a la heterogeneidad de los grupos de pacientes, hacen difícil la concreción de conclusiones.
No obstante, esta recomendación es de fácil consenso, en el sentido de que hay que tener en cuenta situaciones de práctica clínica en las que tengamos pacientes con comorbilidades, factores de mal pronóstico o con efectos secundarios y en los que no se debe marcar como objetivo la remisión completa o la baja actividad de la enfermedad, sin que por ello dejemos de obtener también un buen resultado.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesRaimon Sanmartí es miembro del Consejo Asesor de Medicación Hospitalaria de Dispensación Ambulatoria del Servei Català de la Salut (Catsalut). Ha recibido financiación para asistir a cursos/congresos por parte de MSD, Abbvie, Roche y Pfizer; honorarios como ponente por MSD, Abbvie, Roche, Pfizer, UCB y Bristol; financiación de programas educativos o cursos por Bristol y MSD; financiación por participar en investigación por Roche; por consultoría por MSD, Abbvie, Roche, Pfizer, UCB y Bristol.
Susana García declara no tener ningún conflicto de intereses.
José María Álvaro-Gracia ha recibido financiación para asistir a cursos/congresos por parte de Pfizer y Roche; honorarios como ponente por BMS, Abbvie, MSD, Pfizer, UCB, Roche, Jansen-Cilag, Abbvie y Amgen; financiación por participar en investigación por UCB, Roche y Amgen; por consultoría por BMS, Pfizer, UCB, Roche y Jansen-Cilag.
José Luis Andreu ha recibido financiación para asistir a cursos/congresos por parte de Pfizer, Abbvie, Gebro y Menarini; honorarios como ponente por Abbvie, GSK, Roche y UCB; por consultoría por UCB y GSK.
Alejandro Balsa ha recibido financiación para asistir a cursos/congresos por parte de Roche, BMS, Pfizer, Abbvie y MSD; honorarios como ponente por Roche, BMS, Pfizer y Abbvie; financiación de programas educativos o cursos por Roche y Pfizer; financiación por participar en investigación por Pfizer; por consultoría por Roche, BMS, Pfizer, Abbvie y MSD.
Rafael Cáliz ha recibido financiación para asistir a cursos/congresos por parte de MSD, Roche, Abbvie y Pfizer; honorarios como ponente por BMS, Menarini, Roche, Pfizer y GSK.
Antonio Fernández-Nebro ha recibido financiación para asistir a cursos/congresos por parte de MSD, Pfizer, BMS, Abbvie, Roche y Angen; honorarios como ponente por MSD, Pfizer, BMS, Abbvie y Roche; por consultoría por MSD, Pfizer, BMS, Abbvie y Roche.
Iván Ferraz-Amaro ha recibido financiación para asistir a cursos/congresos por parte de Abbvie, MSD y Pfizer; honorarios como ponente por Abbvie.
Juan Jesús Gómez-Reino ha recibido financiación para asistir a cursos/congresos por parte de Abbott, BMS, MSD, Pfizer, Roche y UCB; honorarios como ponente por Abbott, BMS, MSD, Pfizer, Roche y UCB; financiación de programas educativos o cursos por MSD, Pfizer, Roche y UCB; por consultoría por Abbott, BMS, MSD, Pfizer, Roche y UCB.
Isidoro González ha recibido financiación para asistir a cursos/congresos por parte de MSD, Actelion, Abbvie y Pfizer; honorarios como ponente por UCB, Roche, Abbott y BMS; financiación por participar en investigación por Amgen y Tigenix; por consultoría por Pfizer; es accionista de Zeltia.
Sara Marsal ha recibido financiación para asistir a cursos/congresos por parte de Pfizer y Roche; honorarios como ponente por BMS, Roche y UCB; financiación de programas educativos o cursos por Roche y UCB; financiación por participar en investigación por Roche; por consultoría por Pfizer, Roche, UCB y BMS.
Emilio Martín-Mola ha recibido honorarios como ponente por parte de Pfizer, MSD, BMS y Abbott; por consultoría por MSD, Pfizer, Celgene, Abbott y Roche.
Víctor Manuel Martínez-Taboada ha recibido financiación para asistir a cursos/congresos por parte de Abbott, Menarini y Pfizer; honorarios como ponente por Esteve, Abbott, Roche y UCB; financiación por participar en investigación por Roche, MSD, Amgen, GlaxoSmithKline, UCB y Pfizer; por consultoría por UCB, Roche, Cellerix, Pfizer, Sobi, Servier y Hospira.
José Vicente Moreno Muelas ha recibido financiación para asistir a cursos/congresos por parte de Gebro, Pfizer y Abbvie.
Ana M. Ortiz ha recibido financiación para asistir a cursos/congresos por parte de Abbvie, Amgen, GSK, Lilly, Menarini, MSD, Pfizer, Roche y UCB; honorarios como ponente por Abbvie, Esteve, MSD, Pfizer, Roche y UCB; financiación por participar en investigación por Roche; por consultoría por Abbvie.
Jesús Tornero ha recibido financiación para asistir a cursos/congresos por parte de Pfizer; honorarios como ponente por Gebro, Pfizer, FAES FARMA, UCB, Menarini y Grunenthal; por participar en investigación por Roche.
A los autores de las diferentes revisiones sistemáticas: Ana M. Ortiz, Miguel Ángel Abad, Claudia Alejandra Pereda, María Betina Nishishinya, Jesús Maese y Eugenio Chamizo. A Federico Díaz-González, director de la Unidad de Investigación de la SER, por contribuir a preservar la independencia de este documento. A Mercedes Guerra, documentalista de la SER, y Daniel Seoane, metodólogo de la SER.