Los pacientes con artritis reumatoide (AR) presentan un incremento de 2 a 4 veces del riesgo de infecciones comparado con la población general. Por esta razón existen recomendaciones sobre la aplicación de vacunas de gripe, neumococo y herpes zóster en todos los pacientes con AR, previo al inicio del tratamiento.
Varios estudios han demostrado la baja prevalencia de vacunación, así como la adherencia a las recomendaciones actuales de inmunización por los reumatólogos.
ObjetivoEl objetivo de este estudio fue determinar el conocimiento de las recomendaciones actuales de inmunización en pacientes con AR por los reumatólogos miembros del Colegio Mexicano de Reumatología, así como identificar las barreras en su aplicación en dicha población.
MétodosSe realizó un estudio transversal por medio de una encuesta a 577 reumatólogos de México en enero 2017.
ResultadosSe obtuvieron 122 respuestas, representando el 21,14% de los 577 reumatólogos.
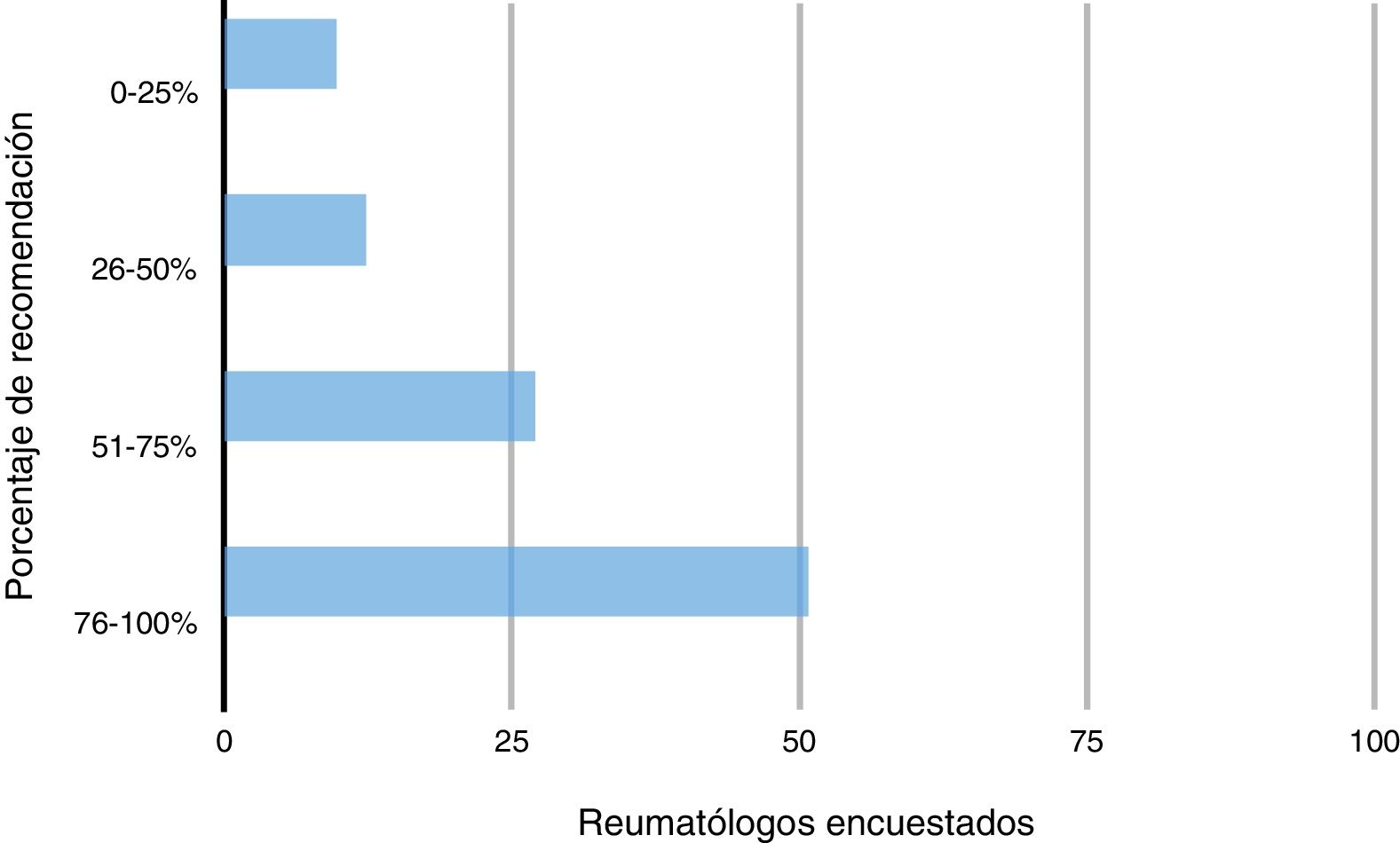
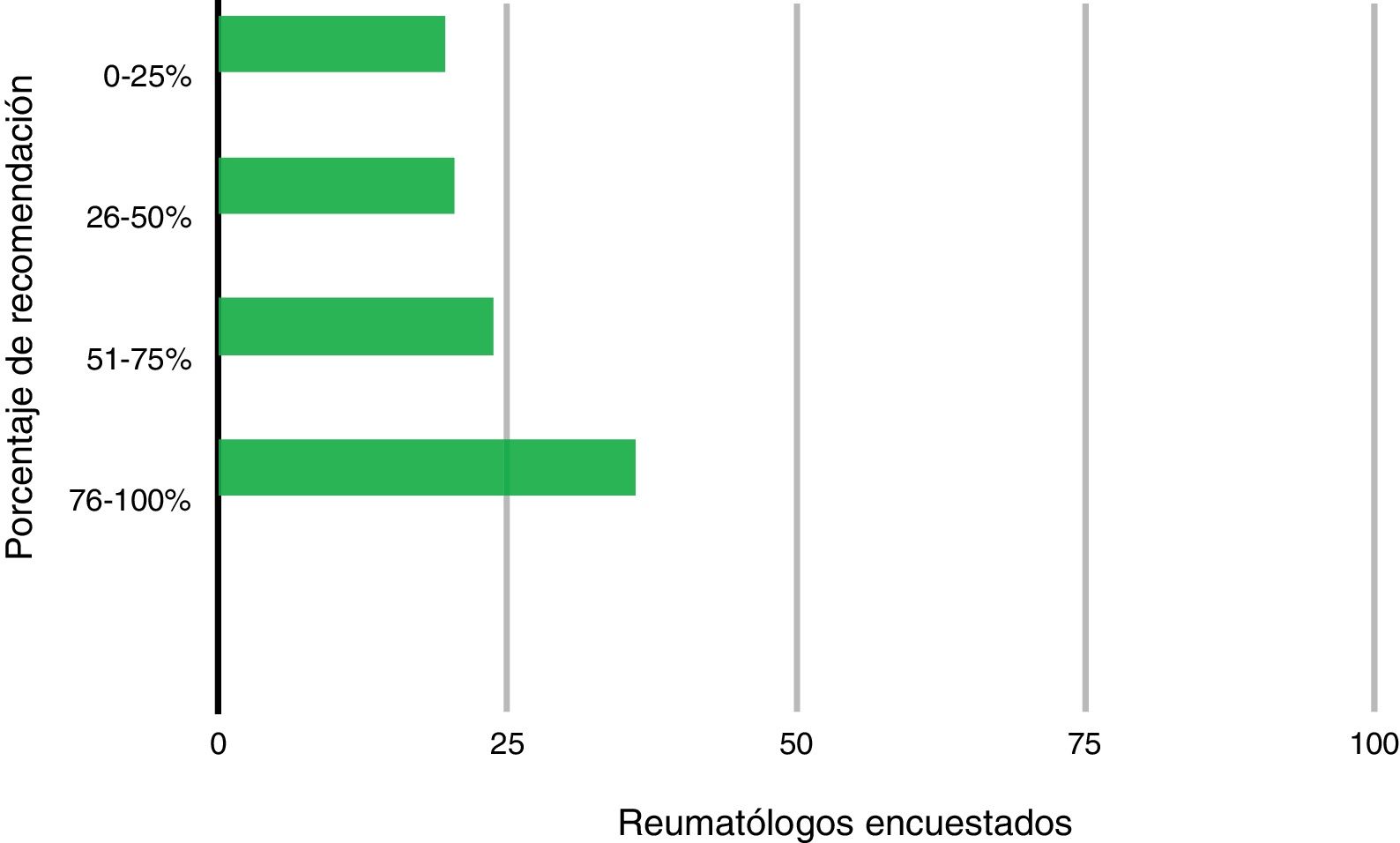
El 50,82% respondió que recomendaba al 76-100% de sus pacientes la vacuna de la gripe, el 36,07% recomendaba al 76-100% de sus pacientes la vacuna de neumococo y con respecto a la vacuna del herpes zóster el 69,67% respondió que no la recomendaba rutinariamente a sus pacientes.
ConclusionesDe acuerdo a los datos obtenidos en este estudio, no existe información adecuada acerca de la importancia de la vacunación en pacientes con AR. También muestra que el grado de adherencia a las recomendaciones de vacunación, así como el conocimiento sobre seguridad y tiempo óptimo de administración de las vacunas son bajos en México.
Patients with RA have a two to four-fold increased risk of developing infections compared to the general population. For this reason, the administration of influenza, pneumococcal and shingles vaccines is recommended for all patients with RA, preferably prior to initiating treatment,
Previous studies have demonstrated the low prevalence of vaccination as well as adherence to current recommendations by rheumatologists in other regions.
ObjectiveTo determine the knowledge and adherence to the current vaccination recommendations for patients with RA by rheumatology members of the Mexican College of Rheumatology (MCR), and to identify barriers to their application in this population.
MethodsA cross-sectional study was conducted through a survey sent to 577 rheumatologists from Mexico in January 2017.
ResultsWe received completed surveys from 122 individuals, representing 21.14% of the 577 rheumatologists in our registry.
Fifty percent responded that they recommended immunization against influenza to 76%-100% of their patients, 36.07% recommended immunization against pneumococcus to 76%-100% of their patients, and 69.67% of the survey responders did not recommend shingles immunization routinely to their patients.
ConclusionsThe data collected in this study show there is poor adherence to immunization schedules recommended for the RA population. This data suggests there is misinformation about the effectiveness, safety and optimal timing of immunization in patients with RA in Mexico.
Se estima que los pacientes con artritis reumatoide (AR) presentan un incremento de 2 a 4 veces el riesgo de infecciones comparado con la población general1,2, ya sea por la disfunción inmunológica que conlleva la enfermedad, las comorbilidades asociadas y/o el tratamiento inmunosupresor, lo que contribuye de manera importante a la morbimortalidad de estos pacientes2,3.
Por este motivo existen recomendaciones para la inmunización activa de pacientes con AR para la prevención de enfermedades infecciosas.
De manera general en pacientes con AR se recomienda la vacuna contra la gripe y neumococo y la del herpes zoster en pacientes mayores de 50 años, idealmente previo al inicio del tratamiento. Las recomendaciones de vacunación contra el virus del papiloma humano son las mismas que en la población general, y para el virus de hepatitis B se debe aplicar la vacuna antes de cualquier tratamiento si el paciente tiene factores de riesgo para contraer la enfermedad4–6.
En el caso de la vacuna de herpes zóster es importante considerar que por ser una vacuna de virus vivos atenuados está contraindicada durante el tratamiento inmunosupresor fuerte7, por lo que debe administrarse de preferencia 4 semanas antes del inicio del tratamiento inmunosupresor4,8.
En cuanto a su seguridad Zhang et al. concluyen en su estudio que la vacuna de herpes zóster no se asocia al incremento del riesgo de infección y disminuye su incidencia en una media de 2 años de seguimiento9.
ObjetivoDeterminar la adherencia a las recomendaciones actuales de vacunación en pacientes con AR por parte de los reumatólogos miembros del Colegio Mexicano de Reumatología (CMR) e identificar las barreras para la aplicación de las recomendaciones de inmunización.
Material y métodosSe realizó un estudio transversal, por medio de una encuesta (tabla 1) enviada por correo electrónico a 577 reumatólogos de México registrados en la base de datos del CMR en el mes de enero de 2017. La encuesta se envió en 3 ocasiones. En la primera ocasión se envió una invitación a responder la encuesta por medio de un enlace a la página SurveyMonkey, la cual fue confidencial y constó de 9 preguntas de opción múltiple. Después de 2 semanas se envió un recordatorio a aquellos médicos que no habían respondido, y 2 semanas después se envió la tercera y última invitación a contestar la encuesta.
Encuesta
| 1. ¿Dónde realiza usted la mayor parte de su práctica médica? | a) Sector privadob) Sector públicoc) Mixto |
| 2. Considera la actualización de esquemas de vacunación en el paciente reumatológico adulto responsabilidad de: | El médico de familia/generala) El médico internistab) El reumatólogo |
| 3. ¿Recaba el historial de vacunación en el expediente clínico? | a) Síb) No |
| 4. Señale la razón por la que no recomienda rutinariamente inmunización a sus pacientes: | a) Falta de tiempo en la consultab) Le doy prioridad a otros aspectos de la consultac) Solo no las recomiendo si existen contraindicaciones |
| 5. ¿En qué porcentaje recomienda rutinariamente la vacunación contra la gripe en sus pacientes con artritis reumatoide? | a) 0-25%b) 26-50%c) 51-75%d) 76-100% |
| 6. ¿En qué porcentaje recomienda rutinariamente la vacunación contra neumococo en sus pacientes con artritis reumatoide? | a) 0-25%b) 26-50%c) 51-75%d) 76-100% |
| 7. En el caso de que recomiende la vacunación contra la gripe o neumococo en sus pacientes, ¿en qué momento la indica o administra? | a) Antes de iniciar tratamiento con FARME convencionalb) Solo antes de iniciar tratamiento con biológicos o tofacitinibc) Lo recomiendo indistintamente (antes o durante tratamiento con FARME convencional, biológicos o tofacitinib)d) No lo realiza rutinariamente |
| 8. ¿Recomienda a sus pacientes con artritis reumatoide la vacunación contra el herpes zóster? | a) No rutinariamenteb) Antes o durante tratamiento con FARME convencionalc) Solo antes de iniciar tratamiento con biológicos o tofacitinib |
| 9. ¿Cuál considera que es la razón principal por la que sus pacientes con artritis reumatoide no aceptan la vacunación? | a) Miedo a posibles efectos adversosb) Falta de información en generalc) Costo |
Las preguntas de dicha encuesta estaban dirigidas a evaluar la adherencia a las recomendaciones actuales sobre vacunación en AR y a la práctica clínica de los reumatólogos con relación a éstas.
Criterios de inclusiónSe incluyó a todos los reumatólogos inscritos en la base del CMR.
Criterios de exclusiónMédicos que por alguna razón no respondieran a la encuesta o que no pudieran ser contactados por correo electrónico.
ResultadosSe obtuvieron 122 encuestas de reumatólogos miembros del CMR de las 577 enviadas en total, representando esto un 21,14% de la muestra. El 38,2% pertenecían exclusivamente al sector privado, el 19,67% (24/122) refirieron trabajar exclusivamente en el sector público y el 41,8% (51/122) declararon que trabajaban tanto en el sector público como en el privado.
El 14,05% (17) refirió que la actualización de los esquemas de vacunación en el paciente reumatológico adulto era responsabilidad del médico de familia o general, el 4,96% (6) contestó que esta era responsabilidad del médico internista y el 80,99% (98) refirió que era responsabilidad del reumatólogo. Una persona no contestó esta pregunta.
En cuanto a la recolección del historial de vacunación en el expediente clínico el 43,44% (53) respondió que no lo realizaba y 56,56% (69) respondió que sí. De los 24 médicos que trabajan exclusivamente en el sector público el 41,66% (10) reportó que sí recababa el historial de vacunación, y en el sector privado de los 47 médicos que respondieron el 48,93% (23) contestó que sí lo hacía.
En el caso de la vacunación de gripe en pacientes con AR en la consulta, el 9,84% (12) respondió que la había recomendado al 0-25% de sus pacientes, el 12,3% (15) la había recomendado al 26-50% de sus pacientes; el 27,05% (33) la recomendó al 51-75% de sus pacientes y el 50,82% (62) la recomendó al 76-100% de sus pacientes (fig. 1).
La vacuna de neumococo fue recomendada por el 19,67% (24) de los médicos al 0-25% de los pacientes, el 20,49% (25) la recomendó al 26-50%, el 23,77% (29) la recomendó al 51-75% y el 36,07%(44) la recomendó al 76-100% de sus pacientes (fig. 2).
En cuanto al momento de administración de la vacuna de la gripe y/o neumococo el 13,11% (16) respondió que la administraron antes de iniciar tratamiento con fármacos modificadores de la enfermedad (FARME). El 22,13% (27) respondió que la administraban solo antes de iniciar tratamiento con biológicos o tofacitinib. El 54,1%(66) respondió que la administraban indistintamente, es decir, antes o durante el tratamiento con FARME, biológico o tofacitinib y el 10,66% (13) respondió que no la administraban de forma rutinaria.
Para la vacunación contra herpes zóster el 69,67% (85) respondió que no la recomendaban de forma rutinaria a sus pacientes. Solo el 6,56% (8) respondió que la recomendaban antes o durante el tratamiento con FARME convencional y 23,77% (29) respondió que únicamente la recomendaban antes de iniciar tratamiento con biológicos o tofacitinib.
Entre las razones por las que los reumatólogos respondieron que no recomendaban la vacunación rutinariamente, el 75,86% (88) respondió que solo lo hacían de existir contraindicaciones para la misma, el 20,69% (24) informó de que no lo hacía porque le daba prioridad a otros aspectos de la consulta y el 3,45% (4) respondió que no lo hacía por falta de tiempo en la consulta. El 4,91% (6) de los encuestados no respondió a la pregunta.
Por último, se preguntó a los reumatólogos encuestados cuál consideraban que era la razón principal por la que sus pacientes con AR no aceptaban la vacunación, y el 33,33% (40) respondió que era por miedo a posibles efectos adversos, el 52,5% (63) respondió que era debido a falta de información en general y el 14,17% (17) respondió que era debido al costo de la vacuna. Dos de los encuestados no contestaron a esta pregunta.
DiscusiónLa Guía de práctica clínica de vacunación en el huésped inmunocomprometido, emitida por la Infectious Diseases Society of America en 2013, señala que la vacunación de estos pacientes es responsabilidad tanto del especialista a cargo de ellos, en este caso del reumatólogo, como de los médicos de atención primaria, quienes en conjunto deben asegurar que las vacunas sean administradas de forma apropiada tanto al paciente como a las personas que conviven con él8.
Existen estudios previos en Irlanda, Reino Unido y Alemania que demuestran una tasa baja de inmunización y adherencia a las recomendaciones de inmunización10–12.
En 2014 Dougados et al. evaluaron en un estudio internacional (COMORA) la prevalencia de comorbilidades y evaluación de su monitorización en pacientes con AR en 17 países de 5 continentes. Este estudio encontró que la vacuna de la gripe la habían recibido 938 (25,3%) de los pacientes, y la de neumococo la habían recibido en los últimos 5 años 636 pacientes, es decir, el 17,2% de la población analizada. Los pacientes que estaban al corriente con ambas vacunas, de acuerdo a las recomendaciones, alcanzaban tan solo el 10,3% de la población13.
En el estudio COMORA los factores que influían en la vacunación de las personas en los países con mayor prevalencia de vacunación eran la edad avanzada, la baja actividad de la enfermedad, el nivel educacional alto, el tratamiento con biológicos, la ausencia de tratamiento con glucocorticoides y la presencia de comorbilidades14.
En el caso particular de la vacuna de herpes zóster Perry et al. encontraron en un estudio observacional que de 19.326 pacientes con AR mayores de 50 años de edad, solo 206 (1%) recibieron la vacuna. Por otro lado, en la cohorte de beneficiarios de Medicare se identificó que solo el 3,3% de los pacientes con AR mayores de 60 años fueron vacunados15.
Hasta la fecha no existen estudios realizados en nuestro país que muestren la situación actual a este respecto.
Aunque se mostró que la mayoría de los médicos aceptan que la responsabilidad de la actualización del esquema de vacunación es del reumatólogo, es importante comentar que 53 de los 122 encuestados respondieron que no suelen recabar la historia de vacunación en el expediente clínico, lo cual es paradójico al hecho de asumir la responsabilidad de la actualización del esquema de vacunación.
En nuestro estudio, tanto en el sector público como en el privado, el porcentaje de documentación en el expediente de la aplicación del esquema de vacunación es menor al 50%, por lo que sería difícil conocer la cobertura actual de vacunación revisando los expedientes de los pacientes.
El 20,69% de los reumatólogos refirió que no recomiendan la vacuna por darle prioridad a otros aspectos de la consulta, y 3,45% respondió que no lo hacían por falta de tiempo, una problemática que suele verse más asociada a la carga de trabajo existente en instituciones públicas, además de la poca disponibilidad de médicos especialistas en reumatología que existen comparados con la cantidad de pacientes reumatólogicos en el país.
En cuanto al momento de administración de la vacuna de neumococo y de gripe, el 54,6% de los encuestados respondió que era indistinto el tiempo de administración de la vacuna. La recomendación actual es que se deben administrar las vacunas al menos 2 semanas antes del inicio de tratamiento con FARME, ya que el metotrexato y los biológicos, como abatacept y rituximab, pueden disminuir la respuesta humoral a las vacunas, y el tofacitinib disminuye la respuesta a la vacuna de neumococo.
En nuestra encuesta el 22,13% respondió que solo recomiendan la inmunización contra la gripe o el neumococo antes del inicio de biológicos o tofacitinib, demostrando que un buen porcentaje desconoce que la vacunación se indica en todo paciente con AR, o consideran que el riesgo de padecer estas infecciones solo se incrementa al iniciar este tipo de tratamientos.
Con respecto a la seguridad de la aplicación de las vacunas el 33,33% de los reumatólogos refirió que la razón por la que sus pacientes no se las aplican es por el miedo a posibles efectos adversos, y más de la mitad (65/122) refirió que los pacientes no se la aplicaban por falta de información, por lo que es importante que los médicos se encuentren bien documentados sobre inmunización para recomendar e informar con seguridad sobre las vacunas a los pacientes.
Estas brechas en el conocimiento podrían ser corregidas con la aplicación de estrategias como la impartición de charlas sobre inmunización en reuniones o congresos de reumatología, lo cual reforzaría el conocimiento sobre este tema en los reumatólogos.
La recomendación de la vacuna de la gripe es mayor que la vacuna del neumococo, y esto puede deberse a que existe una mejor difusión de la vacuna de la gripe. También es posible que haya mayor seguimiento de la vacunación de la gripe tanto por parte del médico como del paciente. Estos porcentajes podrían mejorar con la creación de estrategias exclusivas de la especialidad en las que, por ejemplo, en el sector público se requiriera contar con un esquema de vacunación al corriente para el suministro de FARME o biológicos.
Es importante mencionar que este estudio no refleja la cobertura de vacunación actual de los pacientes, únicamente el porcentaje en el que los reumatólogos refieren recomendar la vacuna; probablemente la cobertura real de vacunación en pacientes mexicanos sea aún más baja.
Para la vacuna de herpes zóster el estudio refleja que aún es una recomendación no aceptada o conocida completamente por la comunidad reumatológica debido al temor de los efectos adversos que pudieran presentar, ya que es una vacuna de virus vivos.
En nuestro estudio no es posible determinar con exactitud las diferencias en la prevalencia de vacunación entre el sector privado y público, sin embargo sería de utilidad determinar si la adherencia a las recomendaciones y prevalencia en el sector público es mayor comparado con el sector privado, ya que las instituciones públicas suelen contar con un carnet de vacunación con el que se puede llevar mejor control, además de que estas se aplican de forma gratuita. Sin embargo, como contraparte en el sector público los médicos cuentan con menor tiempo de consulta y mayor carga de trabajo.
Finalmente, llama la atención que el 14,7% de los encuestados refirió que sus pacientes no se administraban la vacuna debido al coste de la misma, y esto es importante, ya que en el sector privado debemos tomar en cuenta que el diagnóstico de una enfermedad crónica como la AR conlleva un importante gasto para el paciente y su familia, por lo que de no explicar adecuadamente la importancia que esta medida tiene para la evolución del enfermo, podría ser fácilmente tomada con una recomendación irrelevante por parte del paciente.
Un sesgo importante de este estudio es que las preguntas son subjetivas y no contamos con datos duros que nos demuestren realmente el grado de adherencia a las recomendaciones de vacunación; para esto sería necesario entrevistar a los pacientes de los médicos y comparar las 2 partes o contar con acceso a los expedientes clínicos.
ConclusionesDe acuerdo con los datos obtenidos en este estudio podemos concluir que aún no existe información adecuada sobre la importancia de la vacunación en pacientes con AR, además nos deja entrever que el grado de cumplimiento de las recomendaciones de vacunación, así como del conocimiento de seguridad y momento ideal de administración de las vacunas son bajos en México, particularmente en el caso de la vacuna de herpes zóster.
Es importante reforzar la importancia de recabar en el expediente clínico la historia de inmunización en los pacientes con AR, así como de implementar estrategias en el país para incrementar el conocimiento en los reumatólogos acerca de las vacunación en sus pacientes, con el objetivo de mejorar las coberturas de vacunación en los pacientes inmunocomprometidos por AR y prevenir complicaciones infecciosas que incrementan la morbimortalidad del padecimiento.
En cuanto a la educación de los reumatólogos se debe reforzar mediante charlas en congresos nacionales, o en las revistas del país, la difusión de las recomendaciones actuales, así como los datos en cuanto al momento óptimo de inicio de vacunación en los pacientes, ya que esta es la mejor manera de educar también a los pacientes con AR sobre la importancia que tienen en la prevención de complicaciones estas medidas.
Conflicto de interesesNo existe conflicto de intereses.