Una de las principales causas de osteoartropatía neuropática del hombro es la siringomielia cervical. El dolor crónico y la tumefacción del hombro son las manifestaciones más frecuentes, pero ocasionalmente pueden desarrollarse lesiones destructivas osteoarticulares de rápida evolución (menos de 6 semanas), que plantean el diagnóstico diferencial con la artritis séptica y algunos tumores.
Describimos 2 varones con artritis séptica sobre artropatía neuropática del hombro secundaria a siringomielia. Ambos cursaron con dolor agudo exacerbado por los movimientos activos y pasivos, malestar general y fiebre. El primero, un hombre de 39 años, presentó una artritis del hombro izquierdo por Staphylococcus aureus. El segundo, un varón de 59 años, sufrió una infección del hombro derecho por Staphylococcus epidermidis, microorganismo que también se aisló en los 3 hemocultivos. El clínico debe considerar la infección como una posible complicación en el curso evolutivo de la artropatía neuropática del hombro.
One of the main causes of neuropathic osteoarthropathy of the shoulder is cervical syringomyelia. Chronic pain and swelling of the shoulder are the most frequent manifestations, but it occasionally can develop rapid osteoarticular destructive lesions (in less than six weeks), which raise the diagnostic possibility of septic arthritis and some tumours
We present the report of two men with septic arthritis of the shoulder associated with neuropathic arthropathy secondary to syringomyelia. Both patients presented with sudden shoulder pain exacerbated by either passive or active joint movements, malaise and fever. The first patient, a 39-year-old man, suffered left shoulder arthritis due to Staphylococcus aureus. The second patient, a 59-year-old man presented with right shoulder arthritis caused by to Staphylococcus epidermidis. The last microorganism also was isolated in three blood cultures.
Infection should certainly be considered as a possible complication of the natural history of the neuropathic shoulder.
La siringomielia es un proceso plurietiológico crónico y progresivo que se caracteriza anatómicamente por el desarrollo de una cavidad disecante en la sustancia gris que contiene líquido cefalorraquídeo. Su principal localización es la médula espinal cervical y afecta con mayor frecuencia a adultos jóvenes1,2. Existe una moderada correlación entre las características de la cavidad siringomiélica (longitud, disposición y morfología) y su expresividad neurológica, en la que destaca la pérdida de la sensibilidad dolorosa, propioceptiva y térmica2. La artropatía neuropática complica la evolución de la siringomielia en un tercio de los pacientes y el hombro es la principal localización3, pudiendo preceder a otras manifestaciones neurológicas. En la artropatía neuropática del hombro se plantea un amplio diagnóstico diferencial en el que cabe incluir las neoplasias y algunas artritis microcristalinas e infecciosas4–9.
Staphylococcus aureus es el principal agente etiológico de las artritis sépticas en todas las localizaciones10–13, incluida la escapulohumeral, cuya participación es muy variable en las distintas series, oscilando entre el 3% y el 21%10–14. Sin embargo, en la literatura (Medline-Embase-plus hasta enero de 2009) solo hemos localizado una descripción de artritis séptica sobre una articulación neuropática15. Por lo excepcional de esta complicación infecciosa en las artropatías neuropáticas y las dificultades que se plantean en el diagnóstico diferencial, hemos considerado de interés aportar dos casos adicionales.
Caso clínico 1Varón de 39 años, marinero, con antecedente de fractura de la clavícula izquierda en la adolescencia que fue ingresado a causa de artritis del hombro izquierdo, fiebre y malestar general, síntomas que se habían desencadenado 72h después de sufrir erosiones superficiales en la cara externa del brazo ipsilateral. A los 33 años, se le había diagnosticado una artropatía neuropática del hombro izquierdo asociada a siringomielia cervicodorsal, visible en la resonancia magnética (RM) hasta la altura de la tercera vértebra dorsal. En ese momento, la ecografía objetivó adelgazamiento e irregularidad del cartílago de la cabeza humeral y rotura parcial (grado I) de los tendones supraespinoso y subescapular.
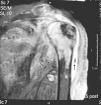
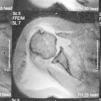
En la exploración destacaba una temperatura axilar de 39,1°C; tumefacción y derrame fluctuante en el hombro izquierdo con restricción activa y pasiva de todos sus movimientos, disminución de la sensibilidad dolorosa y térmica en el miembro superior izquierdo y moderada hiperreflexia en el miembro superior derecho. El resto de la exploración no mostró datos reseñables. En los análisis se objetivó elevación de la VSG (132mm/1.a h), de la proteína C reactiva (217mg/l), anemia normocrómica normocítica (Hb: 109g/l), leucocitosis (12,7×109/mm3; 89% neutrófilos) y trombocitosis (435×109/l). Los siguientes parámetros fueron normales o negativos: glucosa, urea, creatinina, colesterol, lacticodehidrogenasa, transaminasas, creatincinasa, aldolasa, sodio, potasio, calcio, fósforo, fosfatasa alcalina, proteinograma, TSH, T4L, dosificación de inmunoglobulinas, factor reumatoide y anticuerpos antinucleares. Las radiografías del hombro izquierdo mostraron disminución del espacio subacromial, irregularidad del contorno de la cabeza humeral, osteopenia difusa y aumento de volumen y densidad de partes blandas. Además, la ecografía objetivó abundante derrame articular con cuerpos libres, comunicación de la bolsa subacromial con la cavidad glenohumeral, rotura completa de los tendones supraespinoso, infraespinoso y subescapular, así como subluxación bicipital. La RM confirmó estos hallazgos y objetivó edema de partes blandas periarticulares, de la cabeza humeral y de la cavidad glenoidea (fig. 1). Las gammagrafías con Tc99m y Ga67 mostraron hipercaptación del trazador en el hombro izquierdo. El estudio neurofisiológico (EMG, ENG y los potenciales evocados somatosensoriales) pusieron en evidencia una lesión neurogénica denervativa en los miotomas dependientes de C6, C7 y D1 de intensidad moderada y hallazgos compatibles con afectación de la vía sensitiva.
En el ingreso, se obtuvieron 13cm3 de derrame purulento en los que no se visualizaron microorganismos con tinción de Gram. Sin embargo, a las 48h, en los cultivos se observó crecimiento de colonias que fueron identificadas como Staphylococcus aureus susceptible a vancomicina y cloxacilina, por lo que se instauró antibioterapia con cloxacilina (2g/IV/4h)+gentamicina (80mg/IV/24/h) y se procedió al drenaje y desbridamiento quirúrgico. Aunque la evolución inicial fue favorable, transcurridas 2 semanas de la intervención, se desarrolló un trayecto fistuloso que drenaba a través de la herida quirúrgica y que se mantuvo abierta hasta la octava semana, momento en que se suspendió la antibioterapia parenteral, manteniéndose la cloxacilina oral hasta completar 12 semanas. A lo largo de los 2 años de seguimiento, el paciente no presentó recidivas, pero el resultado anatómico y funcional del hombro fue malo debido a la rotura completa del manguito de los rotadores y reabsorción de la cabeza humeral.
Caso clínico 2Varón de 59 años con antecedentes de fractura de la clavícula derecha en la infancia, etilismo crónico y EPOC que había sido diagnosticado de artropatía neuropática del hombro derecho asociada a siringomielia a los 54 años (dolor crónico del hombro derecho, reducción de la sensibilidad térmica y táctil asociada a hiperreflexia en las extremidades superiores, datos neurofisiológicos compatibles y hallazgo de una cavidad siringomiélica cervicodorsal en la RM). En ese momento, la RM del hombro derecho mostró rotura completa del tendón supraespinoso, signos de tendinitis del infraespinoso y subescapular, así como edema e irregularidad cortical en la cabeza humeral.
Fue ingresado por presentar artritis del hombro derecho y fiebre. El dolor y la tumefacción del hombro derecho se habían iniciado 45 días antes, tras un ingreso por descompensación respiratoria en el que había sufrido una flebitis superficial por Staphylococcus epidermidis (aislado en la punta del catéter).
En la exploración destacaban una temperatura axilar de 38,3°C; tumefacción y derrame fluctuante en el hombro derecho con marcada limitación, activa y pasiva de todos sus movimientos, sobre todo de la abducción y rotación externa, que no alcanzaban los 15° y los 5°, respectivamente; roncus aislados y sibilancias teleespiratorias en ambos hemitórax; así como discreto edema con fóvea en el miembro superior derecho. Tanto la sensibilidad térmica como la propioceptiva estaban muy reducidas en ambas extremidades superiores.
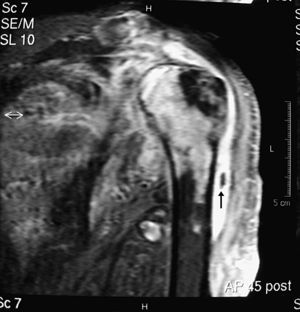
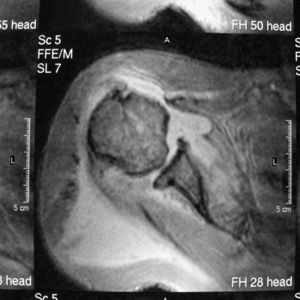
Los datos de laboratorio más relevantes fueron leucocitosis (14,2×109) con neutrocitosis (84%), macrocitosis (VCM de 99fl), discreta trombopenia (112×109/l), GPT-ASAT (78UI/l; valores normales<45) y GGT (115UI/l; valores normales<65). Tanto en los 3 hemocultivos como en el derrame articular del hombro derecho, donde la tinción de Gram mostró cocos grampositivos, se recuperó Staphylococcus epidermidis. La radiografía de tórax mostró aplanamiento de las cúpulas diafragmáticas, calcificaciones en el cayado aórtico y aumento de la trama broncovascular. La ecografía visualizó rotura completa y retracción de los tendones subescapular y supraespinoso, subluxación del tendón de la porción larga del bíceps, abundante derrame articular y bursal de ecogenicidad heterogénea e irregularidad de la cabeza humeral. Estos hallazgos se confirmaron mediante RM, en la que, además, se comprobó un incremento de la captación del contraste de gadolinio tanto en la cabeza humeral como en el área glenoidea (fig. 2). No hubo signos de endocarditis en el estudio ecocardiográfico.
Se procedió al drenaje y desbridamiento del hombro derecho y como tratamiento médico se instauró vancomicina (1g/IV/24h) y rifampicina (600mg/día) durante 6 semanas. El resultado anatómico y funcional fue insatisfactorio, de modo que, finalizado el tratamiento, la abducción activa no alcanzaba los 20° y la rotación externa era de solo 10°.
DiscusiónAlrededor del 12% de las artritis piógenas se localizan en el hombro10–13, porcentaje que se incrementa en pacientes de edad avanzada y que en la serie de Gavet14 alcanzó el 21%. Staphylococcus aureus es el principal agente etiológico (>75% casos).
La mitad de los pacientes con artritis séptica escapulohumeral tienen factores de riesgo sistémicos, como diabetes mellitus, insuficiencia renal crónica, artritis reumatoide, cirrosis hepática, adicción a drogas por vía parenteral y neoplasias malignas10,12. Los microorganismos suelen alcanzar la articulación por vía hematógena, pero en las artritis sépticas escapulohumerales, la inoculación directa mediante artrocentesis o infiltraciones es responsable del 24% al 80% de los casos10,13. En el primero de nuestros pacientes, cabe considerar una puerta cutánea, ya que las erosiones en el brazo ipsilateral precedieron en 72h a la sintomatología articular. En el segundo enfermo se había producido una flebitis superficial asociada a catéter durante un ingreso previo, en cuya punta se había cultivado Staphylococcus epidermidis, microorganismo que se recuperó en el líquido articular y en 3 hemocultivos. El aislamiento de esta bacteria en una artritis séptica escapulohumeral es excepcional10.
Aunque la presencia de lesión articular previa favorece el desarrollo de artritis piógenas16, en la literatura médica solo hemos localizado un caso de asociación de artropatía neuropática y artritis séptica15. Se trata de un varón joven que sufrió una artritis por Staphylococcus aureus sobre un hombro de Charcot. Los 2 pacientes que describimos también fueron varones y presentaban artropatía neuropática del hombro asociada a siringomielia cervicodorsal. El tiempo transcurrido entre el diagnóstico de la artritis neuropática y la complicación infecciosa fue de 6 y 5 años, respectivamente.
La mayor parte de las siringomielias cervicales se preceden de lesiones previas de la columna cervical, aracnoideas o medulares y, sobre todo, se asocian a las anomalías de Arnold Chiari de tipo I o II, que no se objetivaron en nuestros 2 pacientes. El mecanismo es controvertido pero intervienen tanto la pérdida de la sensación dolorosa y propioceptiva como los trastornos del sistema nervioso autónomo, con vasodilatación e hiperemia regional, que favorecen la reabsorción ósea17.
El diagnóstico de una artritis séptica sobre una articulación de Charcot presenta dificultades especiales, pues hallazgos clínicos y radiológicos similares a los de una artritis séptica escapulohumeral pueden objetivarse en las formas pseudosépticas de artropatía neuropática4,6 y en algunas artritis microcristalinas, como ocurre con el «hombro de Milwaukee». Además, la fiebre tiene escaso valor predictivo, pues su especificidad y sensibilidad en las artritis piógenas son inferiores al 50%18. Las artritis tuberculosas19, algunos tumores malignos5,6,8 y la hemofilia también pueden cursar con manifestaciones clínicas y radiográficas parecidas a las de una artropatía neuropática del hombro, incluyendo la tumefacción, el dolor, la inestabilidad articular, subluxación escapulohumeral, impotencia funcional y derrame, que puede ser serohemorrágico.
La progresión de la artropatía neuropática suele ser lenta y puede retrasarse con medidas preventivas, ortésicas, fisioterapia y, como se ha comprobado en algunos estudios, mediante la reducción de la reabsorción ósea con bifosfonatos20.
En resumen, la complicación del curso de una artropatía neuropática con una artritis séptica es muy infrecuente, habiéndose descrito únicamente 3 casos. La demora en su diagnóstico acelera el deterioro anatómico y funcional de la articulación y ensombrece el pronóstico. Los 2 pacientes descritos reflejan esta eventualidad y la necesidad de estudiar de manera rápida y protocolizada, incluyendo el cultivo del líquido articular, cualquier episodio de inflamación aguda que complique una artropatía crónica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.