Analizar los factores prequirúrgicos que pueden tener efecto sobre los niveles de dolor posquirúrgico en pacientes que van a ser sometidos a una artroplastia de cadera (ATC) o rodilla (ATR).
MétodosRevisión sistemática de la literatura. Se definió una estrategia de búsqueda sensible en Medline, Embase y Cochrane Library hasta mayo de 2013; se definió la población con los siguientes criterios: pacientes adultos con indicación de ATC o ATR y en los que se identificasen factores predictores prequirúrgicos de dolor posquirúrgico. Se incluyeron revisiones sistemáticas, metaanálisis, ensayos clínicos y estudios observacionales. Se excluyeron estudios en animales, ciencia básica, estudios sobre revisiones de prótesis, prótesis por fracturas, pacientes que tenían una enfermedad inflamatoria articular de base (artritis reumatoide, lupus, etc.) o estudios con población mixta donde fue imposible desagregar datos.
ResultadosSe seleccionaron 37 artículos de calidad moderada. Incluían pacientes representativos de aquellos a los que se les indica una ATC o ATR en nuestro país, la gran mayoría tenían artrosis de rodilla y/o cadera y más de 60 años, muchos obesos y con comorbilidades. Existe una gran variabilidad en el tipo de estudios y factores estudiados. Se encontró una fuerte y consistente asociación con mayor dolor posquirúrgico de los siguientes factores prequirúrgicos: el sexo femenino, el bajo nivel socioeconómico, un mayor nivel de dolor preoperatorio, la presencia de comorbilidades o dolor lumbar, un peor estado funcional preoperatorio, la presencia de factores psicológicos (depresión, ansiedad o catastrofismo).
ConclusionesExisten factores prequirúrgicos que pueden influir en la presencia de dolor posquirúrgico en pacientes sometidos a ATC y/o ATR que deben tenerse en cuenta en el momento de la indicación y hasta que se realiza la misma.
To analyze pre-surgical predictive factors of post-surgical pain in patients undergoing hip or knee arthoplasty.
MethodsA systematic literature review was performed. We defined a sensitive strategy on Medline, Embase and Cochrane Library up to May 2013. The inclusion criteria were: patients undertaking knee and/or hip arthroplasty, adults with moderate or severe pain (≥4 on a Visual Analog Scale) in whom predictive factors of post-surgical pain were evaluated before surgery. Systematic reviews, meta-analyses, controlled trials and observational studies were selected. We excluded animals and basic science articles, reviews of prosthesis, prosthesis due to fractures, patients with rheumatic diseases or studies with mixed population in which disaggregated data was not possible to obtain.
ResultsA total 37 articles of moderate quality were selected. The articles included representative patients undergoing a knee or hip arthroplasty in our country; most of them were aged 60 years or above, with osteoarthritis, and with a high rate of obesity and comorbidities. We found great variability regarding the type of studies and predictive factors. There was a strong association between post-surgical pain and the following pre-surgical factors: female gender, low socio-economic status, higher pain, comorbidities, low back pain, poor functional status, and psychological factors (depression, anxiety or catastrophic pain).
ConclusionsThere are pre-surgical factors that might influence post-surgical pain in patients undergoing a knee or hip arthroplasty. Therefore, they should be taken into account when considering an arthroplasty.
La artroplastia total de rodilla (ATR) o cadera (ATC) pueden mejorar enormemente el dolor y la limitación funcional en los pacientes que se someten a las mismas por artrosis (OA), mejorando por lo tanto su calidad de vida1,2 y se consideran unos de los avances quirúrgicos más relevantes del siglo XX3. Sin embargo, este efecto no se obtiene en todos los pacientes sometidos a esta técnica quirúrgica4. En concreto, hasta un 30% de los pacientes sometidos a estos procedimientos en España no refieren mejorías importantes en su calidad de vida un año tras la cirugía5.
Distintos estudios han sugerido que determinados factores prequirúrgicos pueden tener un efecto en estos resultados. En general, tanto en las ATC como las ATR, se obtienen los mejores resultados (al menos en relación a la función y supervivencia de la prótesis) en pacientes entre los 45 y 75 años, con buen soporte social, nivel de estudios alto, sin sobrepeso/obesidad, mejor función prequirúrgica y sin comorbilidades, entre otros6–8. Cuando se analiza el efecto sobre el dolor posquirúrgico otros estudios describen factores relacionados con el paciente, la técnica quirúrgica y otros que se asocian a mayor dolor tras la cirugía9. Sin embargo, no se dispone de información evaluada críticamente en este sentido, especialmente en relación al dolor posquirúrgico crónico.
El objetivo de esta revisión sistemática es revisar sistemática y críticamente la literatura disponible para identificar posibles factores prequirúrgicos que condicionen la aparición de dolor posquirúrgico en pacientes con indicación de ATC o ATR. Aunque no se pueda analizar con profundidad la magnitud del efecto de estos posibles factores, el hecho de identificarlos puede ser de gran ayuda para el clínico en la práctica para la toma de decisiones en relación a las prótesis de cadera y rodilla.
Material y métodoSe realizó una revisión sistemática de la literatura siguiendo las recomendaciones de la Cochrane Collaboration10.
Criterios de selección de estudiosSe seleccionaron estudios que incluyesen pacientes adultos con indicación de ATC y/o ATR. Además estos estudios debían analizar factores predictores o determinantes prequirúrgicos de dolor posquirúrgico como: edad, sexo, nivel de estudios, nivel socioeconómico, raza, profesión, enfermedad de base (tipo, duración, etc.), comorbilidad, índice de masa corporal (IMC), autocuidado, calidad de vida, nivel de dolor prequirúrgico (intensidad, duración, etc.), relacionados con el cirujano (edad, sexo, experiencia), lista de espera, tipo de hospital, expectativas, depresión, ansiedad, etc. Finalmente solo se incluyeron estudios con los siguientes diseños: metaanálisis, revisiones sistemáticas, ensayos clínicos o estudios observacionales.
Se excluyeron estudios en animales, ciencia básica, estudios sobre revisiones de prótesis o prótesis por fracturas, así como estudios donde todos los pacientes tenían una enfermedad inflamatoria articular de base (artritis reumatoide, lupus, etc.) o solo se mostraban datos de estos, o fue imposible desagregarlos si la población era mixta.
Estrategia de búsquedaPara esta revisión se han cribado las siguientes bases de datos bibliográficas: Medline (desde su inicio hasta mayo 2013), Embase (desde su inicio hasta mayo de 2013) y Cochrane Library (desde su inicio hasta mayo de 2013). Dado el volumen de literatura que se esperaba encontrar se decidió, por un lado, incluir aquellos artículos en los que se hubiese ajustado por factores que pudiesen influir en la asociación así como no buscar en la literatura gris (resúmenes de congresos nacionales e internacionales). Posteriormente, se realizó una búsqueda manual secundaria de la bibliografía de los artículos que finalmente se incluyeron en la revisión sistemática.
Las estrategias de búsqueda en Medline así como el número de citas que recuperaron se pueden ver en la tabla 1. Para esta se utilizaron términos mesh y términos en texto libre. Como límites se buscaron solo artículos en humanos, y en inglés o español.
Estrategia de búsqueda en Medline
| 7 | #6 Filters: Humans; English; Spanish | 2.977 |
|---|---|---|
| 6 | #4 AND #5 | 3.258 |
| 5 | ((((((((((((((((“Review”[Publi[cation Type] OR Review, Systematic OR Review, Multicase OR Review Literature OR Review, Academic OR Review of Reported Cases OR Review)) OR (((“Clinical Trial”[Publication Type]) OR “Validation Studies”[Publication Type]) OR “Evaluation Studies”[Publication Type])) OR (“Clinical Trial, Phase I”[Publication Type] OR Clinical Trial, Phase 1)) OR (“Clinical Trial, Phase II”[Publication Type] OR Clinical Trial, Phase 2 OR Clinical Trial, Phase II)) OR (“Clinical Trial, Phase III”[Publication Type] OR Clinical Trial, Phase 3 OR Clinical Trial, Phase III)) OR (“Clinical Trial, Phase IV”[Publication Type] OR Clinical Trial, Phase 4 OR Clinical Trial, Phase IV)) OR (“Controlled Clinical Trial”[Publication Type])) OR (“Multicenter Study”[Publication Type] OR Multicenter Studies OR Multicenter Study)) OR (“Randomized Controlled Trial”[Publication Type] OR Randomized Controlled Trial)) OR (“Cohort Studies”[Mesh] OR Cohort Study OR Studies, Cohort OR Study, Cohort OR Concurrent Studies OR Studies, Concurrent OR Concurrent Study OR Study, Concurrent OR Historical Cohort Studies OR Studies, Historical Cohort OR Cohort Studies, Historical OR Cohort Study, Historical OR Historical Cohort Study OR Study, Historical Cohort OR Analysis, Cohort OR Analyses, Cohort OR Cohort Analyses OR Cohort Analysis OR Closed Cohort Studies OR Cohort Studies, Closed OR Closed Cohort Study OR Cohort Study, Closed OR Study, Closed Cohort OR Studies, Closed Cohort OR Incidence Studies OR Incidence Study OR Studies, Incidence OR Study, Incidence OR Cohort Studies)) OR (“Cohort Studies”[Mesh] OR cohort study OR studies, cohort OR study, cohort OR concurrent studies OR studies, concurrent OR concurrent study OR study, concurrent OR historical cohort studies OR studies, historical cohort OR cohort studies, historical OR cohort study, historical OR historical cohort study OR study, historical cohort OR analysis, cohort OR analysis, cohort OR cohort analyses OR cohort analysis OR closed cohort studies OR cohort studies, closed OR closed cohort study OR cohort study, closed OR study, closed cohort OR studies, closed cohort OR incidence studies OR incidence study OR studies, incidence OR study, incidence OR cohort studies)) OR (“Longitudinal Studies”[Mesh] OR Longitudinal Study OR Studies, Longitudinal OR Study, Longitudinal OR Longitudinal Survey OR Longitudinal Surveys OR Survey, Longitudinal OR Surveys, Longitudinal OR Longitudinal Studies)) OR (“Follow-Up Studies”[Mesh] OR Follow Up Studies OR Follow-Up Study OR Studies, Follow-Up OR Study, Follow-Up OR Followup Studies OR Followup Study OR Studies, Followup OR Study, Followup OR Follow-Up Studies)) OR (“Prospective Studies”[Mesh] OR Prospective Study OR Studies, Prospective OR Study, Prospective OR Prospective Studies)) OR (“meta-analysis”[Publication Type] OR “meta-analysis as topic”[MeSH Terms] OR “meta-analysis”[All Fields])) | 4.426.305 |
| 4 | #1 AND #2 AND #3 | 4.729 |
| 3 | Risk factors[MH] OR causalities OR multifactorial causality OR causalities, multifactorial OR causality, multifactorial OR multifactorial causalities OR multiple causation OR causation, multiple OR causations, multiple OR multiple causations OR reinforcing factors OR factors, reinforcing OR factors, reinforcing OR reinforcing factor OR causation OR causations OR enabling factors OR enabling factor OR factors, enabling OR factors, enabling OR predisposing factors OR factors, predisposing OR factors, predisposing OR predisposing factor OR determinant OR predictor OR predict* OR prognostic | 1.542.865 |
| 2 | Search “pain, postoperative”[MeSH Terms] OR (“pain”[All Fields] AND “postoperative”[All Fields]) OR “postoperative pain”[All Fields] OR (“postoperative”[All Fields] AND “pain”[All Fields]) OR (“pain, postoperative”[MeSH Terms] OR (“pain”[All Fields] AND “postoperative”[All Fields]) OR “postoperative pain”[All Fields] OR (“postoperative”[All Fields] AND “pains”[All Fields]) OR “postoperative pains”[All Fields]) OR “pain”[MeSH Terms] OR “pain”[All Fields] | 536.118 |
| 1 | Osteoarthritides OR Osteoarthrosis OR Osteoarthroses OR Arthritis, Degenerative OR Arthritides, Degenerative OR Coxarthrosis OR Arthroplasties, Replacement, Hip OR Arthroplasties, Replacement, Hip OR Hip Prosthesis Implantation OR Hip Replacement, Total OR Hip Replacements, Total OR Arthroplasties, Replacement, Knee OR Knee Replacement, Total OR Knee Replacements, Total | 315.207 |
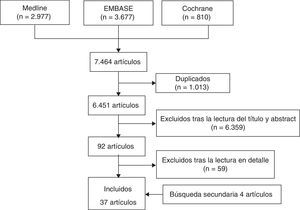
Dos revisores analizaron de forma independiente los artículos resultantes de la estrategia de búsqueda en las diferentes bases de datos bibliográficas, seleccionaron aquellos que cumplían los criterios definidos y analizaron en detalle los artículos incluidos. En caso de discrepancia, una tercera persona, en este caso un experto metodólogo resolvió el problema. El resultado de la búsqueda primeramente se depuró por título y abstract o por artículo entero en caso de que no tuviera resumen, mediante sesiones de 20min de duración máxima. Tras este proceso, los artículos seleccionados se analizaron en detalle (lectura completa del artículo). En la figura 1 se muestra el diagrama de flujo del proceso de selección de los artículos.
Finalmente, se realizó una búsqueda manual sobre las referencias bibliográficas incluidas en los artículos seleccionados para su análisis en detalle. Todas las referencias se recuperaron de Internet y se introdujeron en el programa EndNote para facilitar su gestión.
Recogida de datos y evaluación de la calidad de los estudiosLos dos revisores recogieron los datos de los estudios incluidos utilizando plantillas específicas prediseñadas para esta revisión. Para evaluar la calidad metodológica de los estudios incluidos, se utilizó la escala de calidad de Oxford11.
Análisis y presentación de los datosSe crearon tablas de evidencia en las que se describen las principales características de los estudios incluidos. Algunos de los resultados se expresan como número y porcentaje (%), media y desviación estándar, mediana y rango interquartílico (p25-p75), otros como odds ratio, riesgo relativo o hazard ratio y sus intervalos de confianza al 95%. A su vez los factores predictores analizados en cada artículo se describen en las tablas de evidencia y resultados como crudos y ajustados por otras variables (que también se enumeran). Solo se valoró la posibilidad de realizar un metaanálisis en caso de homogeneidad.
ResultadosInicialmente se seleccionaron 92 artículos que se revisaron en detalle, de estos se incluyeron 33 y 4 por revisión secundaria (tablas 2 y 3). Los artículos excluidos y sus motivos de exclusión se muestran en la tabla 4 (su bibliografía completa se muestra en el anexo 1, material adicional en la web). El principal motivo de exclusión fue que el dolor posquirúrgico no fue considerado como la variable principal del estudio. Un total de 4 fueron revisiones sistemáticas (RS)12–15, se incluyó un ensayo clínico aleatorizado16 y 32 estudios observacionales (30 prospectivos, 2 retrospectivos). Teniendo en cuenta que las RS incluyeron a su vez 44 artículos, esta RS hace referencia a 77 artículos distintos. La calidad en general es de moderada e incluso alta en algunos de ellos. En la escala de Oxford muchos artículos se encuentran en el rango del 2 (tabla 5).
Tabla de evidencia
| # | Estudio | Población | Factor/es predictores | Dolor posquirúrgico | Calidad/comentarios* | |
|---|---|---|---|---|---|---|
| 1 | Allen Butler 201116, ECA, seguimiento medio 3,2 años2–5 | n=108 ATC (32% mujeres, edad media 52 años) | -Calidad de vida (SF-12)-Nivel de ingresos-WOMAC-Raza-Nivel de estudios-≥2 comorbilidades médicas | -Dolor en muslo (dibujo, sí/no)-Dolor en muslo (EVA) | -Oxford 1b-Tamaño muestral pequeño | |
| 2 | Barlet 201017, observacional retrospectivo, seguimiento un año | n=269 ATC (53% mujeres, edad 22-94 años, 70% OA) | -Edad-Sexo-Diagnóstico-IMC-Técnica quirúrgica | -Dolor ingle | -Oxford 3a | |
| 3 | Becker 201143, observacional prospectivo, seguimiento 8 meses | n=102 ATR (72% mujeres, edad media 71±8 años, 100% OA, 62% casados, 32% viven solos) | -Expectativas del paciente (cuestionario 15 ítems) | -WOMAC | -Oxford 3a-Tamaño muestral pequeño | |
| 4 | Bin Nasser 200924, observacional prospectivo, seguimiento 12-61 meses | n=116 ATC (18% mujeres, edad media 48 años, IMC medio 26,9) | -Edad, sexo, dolor a la flexión de cadera con rodilla extendida, aproximación quirúrgica, grosor del cotilo, IMC, edad, offset ratio, falta de cobertura del cotilo, rotación interna, signo de pinzamiento, inclinación del cotilo, ángulo vástago-díafisis, experiencia del cirujano | -Dolor ingle | -Oxford 2c-Tamaño muestral pequeño | |
| 5 | Davis 200833, observacional prospectivo, seguimiento 2 años | n=974 ATR (60% mujeres, edad mediana 71 años, n.° de comorbilidades 0-4, IMC mediana 29, más del 60% jubilados, WOMAC preQ mediano 41) | -Nivel de ingresos-Nivel de estudios | -WOMAC | -Oxford 2a | |
| 6 | Dohnke 200542 observacional prospectivo, seguimiento 6 meses | n=1.065 ATC (62% mujeres, edad media 65±10) | -Nivel de autonomía (modificación de la Arthritis Self-Efficacy Scale) | -EVA | -Oxford 2b | |
| 7 | Elson 200618, observacional prospectivo, seguimiento 5 años | n=512 ATR (54% mujeres, edad media 69 años, IMC medio 29) | -Edad (< 60 años)-Sexo (mujer)-Prótesis unilateral y 1.a-Ligamento cruzado no preservado-Acceso lateral | -AKSS | -Oxford 2b-Hay algún paciente con AR | |
| 8 | Escobar 200719, observacional prospectivo, seguimiento 6 meses | n=640 ATR (73,6% mujeres, edad media 71±6 años, IMC medio 29±4, WOMACd medio preQ 54±18, Charlson ≥2 12%, soporte social 86%) | -Edad-Sexo-Comorbilidad-Soporte social-Lumbalgia-Dolor preQ (WOMAC)-Salud mental (SF-12) | -WOMAC | -Oxford 2a | |
| 9 | Fortin 199935, observacional prospectivo, seguimiento 6 meses | n=177 (n=92 ATR, n=85 ATC, 43% mujeres, edad media 67±3 años, media de años de estudio 13±3, Índice de Charlson 0 a 1, 100% OA) | -Edad-Sexo-Centro-Nivel de estudios-Comorbilidad (CIRS, Índice de Charlson)-Dolor preQ (WOMAC) | -WOMAC | -Oxford 2b | |
| 10 | Haanstra 201241, RS de estudios observacionales, seguimiento 2 semanas a 5 años | n=18 estudios (calidad moderada-alta), 9 estudios evaluaron dolor posQ, incluyen ATC y ATR | -Nivel de autonomía-Expectativas del pacientePara ambos diferentes forma de evaluarlo, la mitad no proporcionan definición clara) | -WOMAC | -Oxford 1c | |
| 11 | Halket 201031, observacional prospectivo, seguimiento 2 a 27 semanas | n=147 (46% mujeres, edad media 62±10 años, IMC medio 30±5, 79 ATR, 29 ATC) | -Edad-Sexo-Lugar de la prótesis (rodilla o cadera)-Dolor preQ-IMC | -WOMAC-Test 40 metros andando-TUG-Test 6 minutos andando-ST | -Oxford 3a-Tamaño muestral pequeño | |
| 12 | Hawker 201340, observacional prospectivo, seguimiento hasta 23 años | n=202 (79,7% mujeres, edad media 71±7 años, 59,4% nivel ingresos bajo, 19,8% nivel estudios alto, WOMAC preQ medio 47±17, 6,9% artritis inflamatoria, SF-36 medio 52±22, 30,2% sin comorbilidades, normopeso 17,8%, 69 ATC, 133 ATR) | -Edad-Sexo-Nivel de estudios (bajo vs. alto)-Nivel de ingresos (bajo vs. alto)-Lugar de residencia (urbano vs. rural)-Vivir solo vs. acompañado-Empleo sí vs. no-IMC-Gravedad OA (WOMAC)-Diagnóstico-N.° de otras cadeas o rodillas afectas-Lumbalgia-Comorbilidades-Articulación (cadera vs. rodilla)-Año de cirugía-Centro-Tiempo hasta 1.a evaluación posQ | -WOMAC | -Oxford 2b-Hay algún paciente con enfermedad inflamatoria | |
| 13 | Jones 200125, observacional prospectivo, seguimiento 6 meses | n=454: 197 ATC (62% mujeres, 83% <80 años, 32% vive solo, 93% OA, n.° de comorbilidades media 3±2, IMC medio 29±5, 56% prótesis híbridas, 68% sin complicaciones en ingreso, estancia hospitalaria media 7±5), 257 ATR (59% mujeres, 86% <80 años, 22% vive solo, 93% OA, n.° comorbilidades media 3±2, IMC medio 31±5, 56% prótesis híbridas, 70% sin complicaciones en ingreso, estancia hospitalaria media 7±2) | -Edad-Sexo-Lista de espera-Estancia media hospitalaria-N.° de comorbilidades-Dolor preQ (SF-36)-Prótesis no cementada-Fijación del implante | -WOMAC | -Oxford 2b-Hay pacientes con enfermedades inflamatorias | |
| 14 | Jones 201220, observacional prospectivo, seguimiento 3 años | n=520: 231 ATC (60% mujeres, edad media 68±10 años, 28% viven solos, 94% OA, 9% DM, cardiopatía 25%, n.° comorbilidades 3±2, 61% prótesis híbridas, estancia hospitalaria media 7±4, 68% sin complicaciones en ingreso), 289 ATR (59% mujeres, edad media, 69±9, 29% viven solos, 94% OA, 13% DM, cardiopatía 24%, n° comorbilidades 3±2, 59% prótesis híbridas, estancia hospitalaria media 6±2, 68% sin complicaciones en ingreso) | -Edad-Sexo-IMC-Cardiopatía-DM | -WOMAC | -Oxford 2a-Hay pacientes con enfermedades inflamatorias | |
| 15 | Judge 201226, observacional prospectivo, seguimiento 6 meses | n=1.617 ATR (63% mujeres, edad media 70±9 años, IMC medio 30±5, rodilla derecha 53%, IMD 2004 mediana 11,5, OA 96%, ASA status 1-2 84%, OKS medio 40±8, EQ5D sin ansiedad o depresión 51%) | -Edad-Sexo-IMC-IMD 2004-Lugar (derecha o izquierda)-Diagnóstico-OKS-ASA status-Año de la cirugía | -OKS | -Oxford 2c-Hay pacientes con enfermedades inflamatorias | |
| 16 | Lavernia 200939, cohorte prospectiva, seguimiento 3 años | n=62 ATC (n=24 WOMACf preQ ≥51, 50% mujeres, edad media 59±16; n=38 WOMACf preQ<51, 58% mujeres, edad media 61±16)n=65 ATR (n=13 WOMACf preQ ≥51, % 85% mujeres, edad media 69±8; n=52 WOMACf preQ<51, 77%mujeres, edad media 68±9) | -Función (WOMAC) | -WOMAC | -Oxford 4-Tamaño muestral pequeño | |
| 17 | Li 201212, RS de ECA (y extensiones), seguimiento de 12-97 meses | n=24 estudios sobre ATR (2.799 pacientes, mayor % de mujeres, edades medias 59-78 años), 7 evaluaron dolor posQ | -Tipo de prótesis: de carga móvil vs. fijas | -WOMAC | -Oxford 1a | |
| 18 | Louw 201313, RS de ECA seguimiento de una semana a 2 años | n=13 estudios sobre ATC y ATR (1.021 pacientes, 58% mujeres) | -Medidas educativas | -WOMAC-EVA-MPQ-SF | -Oxford 1b-Heterogeneidad-Exclusión pacientes más jóvenes | |
| 19 | MacWilliam 199627, observacional prospectivo, seguimiento 6 meses | n=442 ATC (60% mujeres, 57%>65 años, 22% nivel de estudios bajo, 43% con comorbilidad, 35% no casados, 13% afroamericanos) | -Edad-Sexo-Raza-Estado civil-Nivel estudios-Comorbilidad-Afectación poliarticular-Dolor preQ-Funcionalidad preQ | -HSQ | -Oxford 2c-Alto n.° de pérdidas de seguimiento | |
| 20 | Nilsdotter 200922, observacional prospectivo, seguimiento uno y 5 años | n=102 ATR (62% mujeres, edad media 76 años, IMC medio 28, 36,5% ≥2 comorbilidades) | -Edad-Sexo-Comorbilidad-Calidad de vida preQ | -KOOS | -Oxford 2b-Tamaño muestral pequeño | |
| 21 | Nuñez 200936, cohorte prospectiva, seguimiento 7 años | n=112 ATR (77% mujeres, edad media 67±16 años, nivel de educación básico 62,5%, 24,1% viven solos, 89,3% jubilados, n.° medio comorbilidades 5±3, 51% IMC ≥30) | -Edad-Sexo-Nivel de estudios-Trabajo activo-Vivir solo/acompañado-Duración de la enfermedad-Otro dolor musculoesquelético-Comorbilidad-Prótesis contralateral-Dificultad quirúrgica-Complicaciones | -WOMAC | -Oxford 2c-Tamaño muestral pequeño | |
| 22 | Papakostidou 201228,observacional prospectivo, seguimiento 12 meses | ATR, n=204 ATR (79% mujeres, edad media 69±6 años, 17,6% sin apoyo social, 96% OA, 52,9% IMC ≥30, media de lista de espera 13±10 sem, índice de Charlson 1,6) | -Edad-Sexo-IMC-Nivel de estudios-Lugar de residencia-Apoyo social-Dolor preQ | -WOMAC | -Oxford 2b-Dificultad de generalización a varones, apoyo social-Hay pacientes con enfermedades inflamatorias | |
| 23 | Puolakka 201029, observacional retrospectivo, seguimiento 4 y 22 meses | n=528 ATR (70% mujeres, edad media 68±8 años, IMC medio 29±4, 96% OA, 42% dolor grave o moderado continuo) | -Tipo de artroplastia:√ primaria√ bilateral√ revisión | -Auto-referido-Consumo analgésicos | -Oxford 2c-Alto n.° de pérdidas de seguimiento-Hay pacientes con enfermedades inflamatorias | |
| 24 | Quintana 200921, observacional prospectivo, seguimiento 6 meses y 2 años | n=590 ATC (48,6% mujeres, 49% mayores de 70 años, 69,5% casados, 84,6% estudios primarios, 33,6% IMC ≥30, 54,5% dolor lumbar, 58,7% sin comorbilidades, 90,4% apoyo social, 43% OA contralateral, media de días de lista de espera 156±151) | -Edad-Sexo-Comorbilidad-Salud mental (SF-36)-OA contralateral-Dolor lumbar-Estado civil-Apoyo social-IMC-Alteraciones previas en cadera-Expectativas de alivio-Dolor preQ (WOMAC)/ | -WOMAC | -Oxford 2c | |
| 25 | Rat 201030,2 cohortes prospectivas, seguimiento 3 y 10 años | ATC y ATRCohorte 3 años: n=195 (57% mujeres, edad media 72±8 años, 74% estudios básicos, IMC medio 28±4, 54% lumbalgia)Cohorte 10 años: n=89 (56% mujeres, edad media 73±11, 77% estudios básicos, IMC medio 30±14, 59% lumbalgia) | -Edad-Sexo-Tipo de articulación-Calidad de vida-Comorbilidad-Factores ambientales (WHOQOL-BREF)-N.° puntos dolorosos-Dolor preQ (OAKHQOL) | -OAKHQOL | -Oxford 2b-Diferencias metodológicas entre ambas cohortes | |
| 26 | Riddle 201144, estudio cuasi experimental, seguimiento 2 meses | n=63 ATRG intervención: 67% mujeres, edad media 63±11G control: 73% mujeres, edad media 60±9 | -Intervención conductual sobre el dolor catastrófico | -WOMAC-Dolor catastrófico (PCS) | -Oxford 2b-Tamaño muestral pequeño | |
| 27 | Rolfson 200945, observacional prospectivo, seguimiento un año | n=6.158 ATC (57% mujeres, edad media 69 años, 100% OA) | -Ansiedad (EQ5D)-Depresión (EQ5D) | -EVA | -Oxford2b | |
| 28 | Santaguida 200814,RS de estudios observacionales | n=64 estudios, 3 con evaluación de dolor posQ | -Edad-Sexo-Raza-Peso-Talla-IMC-Estatus socioeconómico | -EVA-Escala conductual | -Oxford 2a-Mayoría estudios retrospectivos | |
| 29 | Singh 200823, observacionalprospectivo, seguimiento 2 y 5 años | Seguimiento 2 añosn=5.290 ATR (56% mujeres, edad media 68±10 años, 95% OA) | Seguimiento 5 añosn=2.602 ATR (56% mujeres edad media 68±9 años, 94% OA) | -Edad-Sexo-Intensidad dolor preQ | -Auto-referido | -Oxford 2b-Hay pacientes con enfermedades inflamatorias |
| 30 | Singh 2010a9, observacional prospectivo, seguimiento 2 y 5 años | Seguimiento 2 añosn=5.707 ATC (51% mujeres, edad media 65±13 años, 87% OA) | Seguimiento 5 añosn=3.289 ATC (53% mujeres, edad media 65±13 años, 85% OA) | -Edad-Sexo-IMC-Comorbilidad-Depresión-Ansiedad | -Auto-referido-Necesidad de medicación: AINE y opioides | -Oxford 2b-Hay pacientes con enfermedades inflamatorias |
| 31 | Singh 201338, observacionalprospectivo, seguimiento 2 y 5 años | Seguimiento 2 añosn=7.139 ATR (56% mujeres, edad media 68±10 años) | Seguimiento 5 añosn=4.234 ATR (55% mujeres, edad media 68±10 años) | -Comorbilidad (Charlson)-Ansiedad (H-ICDA)-Depresión (H-ICDA) | -Auto-referido | -Oxford 2c-Ansiedad, depresión infraestimadas |
| 32 | Singh 2010b46, observacionalprospectivo, seguimiento 2 y 5 años n=702 | Seguimiento 2 añosn=5.707 ATR (61% mujeres, edad media 68±9 años) | Seguimiento 5 añosn=3.289 ATR (59% mujeres, edad media 68±9 años) | -Edad-Sexo-IMC-Comorbilidad (Charlson)-Duración cirugía-Cirujano-Afrontamiento pesimista/optimista (ICD-9) | -Auto-referido | -Oxford 2c-Tiempo entre predictor y dolor puede ser elevado |
| 33 | Smith 201232, observacional prospectivo, seguimiento 1-3 años | n=911 ATC (63% mujeres, edad media 67±11 años) | -Procedimiento quirúrgico | -WOMAC | -Oxford 2b | |
| 34 | Sullivan 201137,observacional prospectivo, seguimiento 12 meses | n=120 ATR (61% mujeres, 87% casados, edad media (rango) 67 (50-85) años, IMC media (rango) 31 (20-45), 97% con al menos 12 años de estudios | -Edad-Sexo-IMC-Comorbilidad-Dolor catastrófico (PCS)-Miedo al movimiento (TSK)-Depresión (PHQ-9)-Expectativas del paciente | -WOMAC | -Oxford 2c-Tamaño muestral pequeño | |
| 35 | Thompson 200247, observacional prospectivo, seguimiento 6 meses | n=1.458 ATC (57% mujeres, edad media 67 años, 33% afectación contralateral y 16% rodilla, 33% dolor preQ grave, 47% pérdida movilidad) | -Acreditación en ortopedia-N.° procedimientos/cirujano-N.° procedimientos/hospital-Docencia posgrado-Manejo adecuado | -Matriz que combina gravedad dolor (0-5) con n.° actividades en las que aparece (caminar, subir escaleras, sentarse, acostarse) | -Oxford 2b-Distinta situación asistencial que la actual | |
| 36 | Vissers 201215, RS de de estudios observacionales, seguimiento 6 sem a 5 años | n=35 estudios, incluyen ATC y ATR, 12 evaluaron dolor posQ | -Factores psicológicos:√ depresión√ ansiedad√ capacidad de afrontamiento√ optimismo/pesimismo√ dolor catastrófico√ salud mental (SF-36)√ expectativas√ situación emocional√ miedo al movimiento | -WOMAC-EVA-MPQ | -Oxford 2a | |
| 37 | Wylde 201134, observacional prospectivo 4 años | n=1.294: 662 ATC (57% mujeres, edad mediana 73 años, 24% bajo nivel de estudios, 28% con bajo soporte social), 632 ATR(61% mujeres, edad mediana, 72 años, 19% bajo nivel de estudios, 29% con bajo soporte social) | -Edad-Sexo-Nivel de estudios-Soporte social | -WOMAC | -Oxford 2a |
AKKS: American Knee Society Score; AR:artritis reumatoide; ASA status:American Society of Anesthesiologists; ATC:artroplastia total de cadera; ATR:artroplastia total de rodilla; DM:diabetes mellitus; ECA:ensayo clínico aleatorizado; EQ5D:Euroquol 5 dimensiones; H-ICDA:Mayo Clinic's Hospital Adaptation of International Code for Diseases codes; HSQ:Health Status Questionnaire; ICD-9:International Classification of Diseases- ninth revision-9 codes; IMC:índice masa corporal; IMD 2004:Index of Multiple Deprivation; MPQ:McGill Pain Questionnaire; MPQ-SF:McDonald, Freeland, Thomas, and Moore (2001); OA:artrosis; OAKHQOL:Osteoarthritis Knee and Hip Quality of Life questionnaire; OKS:Oxford Knee Score; PCS:Pain Catastrophizing Scale; PHQ-9:Patient Health Questionnaire; posQ:posquirúrgico; preQ:prequirúrgico; RS:revisión sistemática; sem:semanas; ST:Stair Test; TSK:Tampa Scale for Kinesiophobia; TUG:Timed Up and Go Test; WHOQOL-BREF:World Health Organization Quality of Life BREF;WOMAC:Western Ontario McMasters University; WOMACf:WOMAC funcional; WOMACp:WOMAC dolor.
*Calidad según la escala de Oxford.
Factores pre-quirúrgico predictores de dolor post-quirúrgico (resultados principales)
| Estudio | Predictor/dolor posQ | Asociación cruda | Asociación ajustada | Factores de ajuste | |
|---|---|---|---|---|---|
| Allen Butler 201116 | -Calidad de vida (SF-12), nivel de ingresos, WOMAC, raza, nivel de estudios, ≥2 comorbilidades médicas/dolor en muslo (dibujo, EVA) | - | -Dolor en muslo (dibujo) se asoció a peor puntuación componente mental SF-12 (p=0,006), tendencia con la pobreza (p=0,060), WOMAC>51(p=0,060), y raza afro-americana (p=0,080)-Dolor en muslo (EVA ≥3) se asoció a peor puntuación componente mental SF-12 (p=0,010), raza afro-americana (p=0,007), pobreza (p=0,002), tendencia con bajo nivel de estudios (p=0,060) y ≥2 comorbilidades (p=0,080) | -No los especifica (es un ECA) | |
| Barlet 201017 | -Edad, sexo, IMC, diagnóstico, técnica quirúrgica/dolor en ingle | - | -Edad (por cada 10 años menos) OR=1.38 (IC 95% 1,05-1,81)-Displasia vs. OA 2,67 (IC 96% 1,00-1,74)-OA vs. otros diagnósticos OR=1,19 (IC 95% 0,37-3,78)-Sexo (hombres) OR=1,15 (IC 95% 0,51-2,59)IMC (>25 vs <25) OR=0,80 (IC 95% 0,32-2,00)-Técnica quirúrgica convencional vs. metal-metal OR=2,45 (IC 95% 0,73-8,19)-Técnica quirúrgica convencional vs. de recubrimiento OR=2,95 (IC 95% 1,10-7,91) | -Variables de casilla anterior | |
| Becker 201143 | -Expectativas paciente/dolor (WOMAC) | - | -Los pacientes con mayores expectativas preQ mejor dolor posQ (p<0,050) | -Edad, sexo, IMC, estado socioeconómico, WOMAC preQ, KSS preQ, SF-36 preQ | |
| Bin N 2009 24 | -Edad, sexo, dolor a la flexión de cadera con rodilla extendida, aproximación quirúrgica, grosor del cotilo, IMC, edad, offset ratio, falta de covertura del cotilo, rotación interna, signo del pinzamiento, inclinación del cotilo, ángulo vástago-diáfisis, experiencia del cirujano/dolor ingle | - | -Mujeres (p=0,030)- Dolor a la flexión de cadera con rodilla extendida (p=0,060)-Aproximación quirúrgica (p=0,990)-Grosor del cotilo (p=0,350)-IMC (p=0,650)-Edad (p=0,630)-Offset (p=0,580)-Falta de covertura del cotilo (p=0,830)-Rotación interna (p=0,800)-Signo del pinzamiento (p=0,110)-Inclinación del cotilo (p=0,730)-Ángulo vástago-diáfisis (p=0,720)-Experiencia del cirujano (p=0,840) | -Variables de casilla anterior | |
| Davis 200833 | -Nivel de ingresos, nivel de estudios/dolor (WOMAC) | - | -Nivel de ingresos (bajo) se asoció a peor WOMAC a los 12 meses (p=0,014) pero no a los 2 años-Nivel de estudios no se asoció con WOMAC en ningún momento durante el seguimiento | -Edad, sexo, n.° de comorbilidades, país, centro | |
| Dohnke 200542 | -Nivel de autonomía preQ/dolor (EVA) | - | -A mayor autonomía preQ menor dolor posQ, coef β=–0,20 (p<0,010) | -Edad, sexo | |
| Elson 200618 | -Edad (< 60 años), sexo (mujer), prótesis unilateral y 1.a, ligamento cruzado no preservado, acceso lateral/dolor (AKSS) | -Edad (< 60) p<0,010-Sexo (mujer) NS-1.a prótesis unilateral p<0,010-Ligamento cruzado no preservado p<0,010-Acceso lateral p<0,010 | -Edad (< 60 años) p<0,050-Sexo (mujer) NS-Prótesis unilateral y 1.a p<0,010-Ligamento cruzado no preservado p<0,010-Acceso lateral p<0,050 | -Variables de casilla anterior | |
| Escobar 200719 | -Edad, sexo, comorbilidad, soporte social, lumbalgia, dolor preQ (WOMAC), salud mental (SF-12)/dolor (WOMAC) | - | -Edad: coef β=–0,24 (IC 95% –0,45 a –0,03)-Sexo (mujer): coef β=–3,30 (IC 95% –0,15 a 6,81)-Comorbilidad (n=1): coef β=3,04 (IC 95% –0,07 a 3,16)-Comorbilidad (≥2): coef β= 6,50 (IC 95% 2,00 a 11)-Soporte social (sí): coef β=–5,13 (IC 95% –9,31 a –0,35)-Lumbalgia: coef β=–5,26 (IC 95% –8,24 a –2,27)-Dolor preQ (WOMAC): coef β=0,26 (IC 95% 0,18 a 0,34)-Salud mental (SF-12): coef β=–0,10 (IC 95% –0,17 a –0,04) | -Variables de casilla anterior | |
| Fortin 1999 35 | -Edad, sexo, centro, nivel de estudios, comorbilidad, dolor preQ (WOMAC)/dolor (WOMAC) | - | -ATC:WOMAC preQ coef β=0,27Nivel educación coef β=–0,18 | -ATR:WOMAC preQ: coef β=0,44 | -Variables de 2.a casilla |
| Haanstra 201241 | -Nivel de autonomía, expectativas del paciente/dolor (WOMAC) | -Nivel de autonomía: NS-Expectativas del paciente: indeterminado | -Nivel de autonomía: indeterminado-Expectativas del paciente: indeterminado | Depende de cada tipo de estudio | |
| Halket 201031 | -Edad, sexo, lugar de la prótesis (rodilla o cadera), dolor preQ, IMC/WOMAC, test 40 metros andando, TUG, test 6 minutos andando, ST/dolor (WONAC, Test 40mw, TUG, test 6mw, ST) | - | -WOMAC:Rodilla vs. cadera coef β=1,69 (IC 95% 0,85 a 2,64)Dolor preQ coef β=0,24 (IC 95% 0,12 a 0,36)-Test 40 metros andando:Mujer coef β=0,59 (IC 95% 0,20 a 0,98)-TUG:Mujer coef β=0,56 (IC 95% 0,20 a 0,93)-Test 6 minutos andando:Dolor preQ coef β=0,24 (IC 95% 0,12 a 0,36)-ST:Mujer coef β=0,8 (IC 95% 0,01 a 0,22) | -Variables de 2.a casilla | |
| Hawker 201340 | -Edad, sexo, nivel de estudios (bajo vs. alto), nivel de ingresos (bajo vs. alto), lugar de residencia (urbano vs. rural), vivir solo vs. acompañado, empleo sí vs. no, IMC, gravedad OA (WOMAC), diagnóstico, n.° de otras cadeas o rodillas afectas, lumbalgia, comorbilidades, articulación (cadera vs. rodilla), año de cirugía, centro, tiempo hasta 1.a evaluación posQ/dolor (WOMAC) | - | -Cadera vs. rodilla (p=0,040), mayor mejoría en cadera | -Variables de 2.a casilla | |
| Jones 200125 | -Edad, sexo, lista de espera, estancia media hospitalaria, n.° de comorbilidades, dolor preQ (SF-36), prótesis no cementada/dolor (WOMAC) | - | ATC:-Edad coef β=–0,01 p=0,91-Mujer coef β=0,16 p=0,02-Lista espera coef β=0,02 p=0,80-Estancia media hospitalaria coef β=0,10 p=0,12-N.° comorbilidades coef β=–0,18 p=0,01-Dolor preQ (SF-36) coef β=–0,43 p<0,001-Prótesis no cementada coef β=–0,16 p=0,05 | ATR:-Edad coef β=0,03 p=0,58-Mujer coef β=–0,03 p=0,68-Lista espera coef β=0,05 p=0,40-Estancia media hospitalaria coef β=–0,12 p=0,05-N.° comorbilidades coef β=–0,06 p=0,31-Dolor preQ (SF-36) coef β=–0,33 p<0,001-Prótesis no cementada coef β=–0,17 p=0,01 | -Variables de casilla anterior |
| Jones 201220 | -Edad, sexo, IMC, cardiopatía, DM/dolor (WOMAC) | - | ATC:-Edad coef β=–0,06 p=0,47-Mujer coef β=2,58 p=0,12-IMC>35 coef β=5,91 p=0,014-Cardiopatía coef β=4,71 p=0,014-DM coef β=2,15 p=0,44 | ATR:-Edad coef β=–0,25 p=0,007-Mujer coef β=–7,67 p<0,001-IMC>35 coef β=4,01 p=0,059-Cardiopatía coef β=1,61 p=0,404-DM coef β=0,27 p=0,921 | -Nivel de estudios, vivir solo, estancia media hospitalaria, tipo de prótesis, diagnóstico, complicaciones en ingreso, RHB, n.°comorbilidades |
| Judge 201226 | -Edad, sexo, IMC, IMD 2004, lugar (derecha o izquierda), ASA status, OKS, diagnóstico, año de cirugía/dolor (OKS) | -Dolor preQ (OKS) coef β=1,54 (IC 95% 1,30 a 1,78)-Edad NS-Mujer NS-IMC NS-IMD 2004 coef β=–0,69 (IC 95% –0,95 a –0,43)-Drcha vs. izq NS-AR vs. OA coef=1,68 (IC 95% 0,55 a 2,82)-ASA 3 vs. 2 NS-ASA 1vs. 2 NS-Año de la cirugía NS-EQ5D moderadamente ansioso/deprimido vs. no ansiedad/depresión coef=–0,48 (IC 95% –0,87 a –0,08)-EQ5D muy ansioso/deprimido vs. no ansiedad/depresión coef=–1,09 (IC 95% –2,10 a –0,08) | -Dolor preQ (OKS) coef β=1,30 (IC 95% 1,03 a 1,57)-Edad coef β=0,01 (IC 95% –0,10 a 0,12)-Mujer coef β=–0,13 (IC 95% –0,52 a 0,25)-IMC coef β=–0,13 (IC 95% –0,36 a 0,09)-IMD 2004 coef β=–0,64 (IC 95% –0,91 a –0,37)-Derecha vs. izquierda coef β=–0,13 (IC 95% –0,50 a 0,23)-AR vs. OA coef=1,75 (IC 95% 0,61 a 2,89)-ASA 3 vs. 2 coef=0,18 (IC 95% –0,40 a 0,75)-ASA 1 vs. 2 coef=0,51 (IC 95% –0,12 a 1,14)-Año de la cirugía NS-EQ5D moderadamente ansioso/deprimido vs. no ansiedad/depresión coef=–043 (IC 95% –0,82 a –0,03)-EQ5D muy ansioso/deprimido vs. no ansiedad/depresión coef=–1,19 (IC 95% –2,19 a –0,18) | -Variables de casilla anterior | |
| Lavernia 200939 | -Función (WOMAC)/dolor (WOMAC) | - | -ATC: a peor función preQ peor dolor posQ (p<0,001)-ATR: a peor función preQ peor dolor posQ (p=0,006)-Las diferencias se mantienen a los 1, 2 y 3 años | -Edad, sexo | |
| Li 201212 | -Tipo de prótesis: de carga móvil vs fijas/dolor (WOMAC) | - | -Prótesis de carga móvil: OR=0,66 (IC 95 0,46-0,94) p=0,022 I2=25,5% | -No especificado | |
| Louw 201313 | -Medidas educativas/dolor (WOMAC), EVA, MPQ-SF | - | -Las medidas educativas no producen efecto sobre el dolor posQ excepto en uno de los 13 estudios | -No especificados aunque se supone similitud de los grupos por aleatorización | |
| MacWilliam 199627 | -Edad, sexo, raza, estado civil, nivel estudios, comorbilidad, afectación poliarticular, dolor preQ (HSQ), funcionalidad preQ/dolor (HSQ) | Media del cambio (IC 95%)-Edad ≥65: 2,7 (–2,6 a 8,0)-Mujer: 4,3 (–1,0 a 9,6)-Afroamericano: –9,2 (–17,2 a –1,2)-No casado: 2,7 (–2,9 a 8,3)-Educación baja: –4,4 (–10,7 a 1,9)-Poliarticular: –1,9 (–7,5 a 3,7)-N.° comorb: –2,7 (–5,6 a 0,3)-Dolor preQ: –0,6 (–0,8 a –0,5) | Media del cambio HSQ dolor (IC 95%)-Edad ≥65: 4,4 (–0,7 a 9,5)-Afroamericano: –9,5 (–16,9 a –2,1)-Educación baja: –6,2 (–12,3 a –0,1)-N.° comorbilidades: –4,6 (–7,5 a –1,7)-Dolor preQ (HSQ): –0,7 (–0,5 a –0,9)-Función preQ: –0,6 (IC 95% –0,8 a –0,5)-Mujer, no casado, poliarticular: NS | -Variables de 2.a casilla | |
| Nilsdotter 200922 | -Edad, sexo, comorbilidad, calidad de vida preQ/dolor (KOOS) | - | -Dolor 1 año: edad (10 años mayor) coef=5 (IC 95% 1 a 10)-Dolor 5 años edad (10 años mayor) coef=7 (IC 95% 1 a 13)-Sexo, comorbilidad, calidad de vida preQ: NS | -Variables de 2.a casilla | |
| Nuñez 200936 | -Edad, sexo, nivel de estudios, trabajo activo, vivir solo o acompañado, duración enferm, otro dolor musculoesquelético, comorbilidad, prótesis contralateral, dificultad quirúrgica, complicaciones/dolor (WOMAC) | - | -IMC >35kg/m2 coef=9,7 (IC 95% 4,3 a 14,4) | -Edad, sexo, comorbilidad | |
| Papakostidou 201228 | -Edad, sexo, IMC, nivel estudios, lugar de residencia, apoyo social, dolor preQ/dolor (WOMAC) | - | Diferencia entre categorías (IC 95%)-Dolor preQ=0,10 (IC 95% 2,29 a 0,02); (p=0,020)-Edad, sexo, bajo nivel de estudios, IMC, rural vs. urbano, apoyo social: NS | -Variables de 2.a casilla | |
| Puolakka 201029 | -Edad, sexo, tipo de artroplastia, dolor preQ/dolor (auto-referido), consumo analgésicos | - | -Dolor preQ >12 meses OR=2,84 (1,44 a 8,65)-Mujer OR=1,91 (1,14 a 3,28)-Edad, IMC, diagnóstico: NS | -Tipo de prótesis | |
| Quintana 200921 | -Edad, sexo, comorbilidad, salud mental (SF-36), OA contralateral, dolor lumbar, estado civil, apoyo social, IMC, alteraciones previas en cadera, expectativas de alivio, dolor preQ (WOMAC)/dolor (WOMAC) | -Edad coef=0,50-Muje coef=0,56-Nivel educativo coef=0,001-Estado civil coef=0,15-Apoyo social coef=0,19-IMC coef=0,15-Alt previas cadera coef=0,57-OA contralateral=0,43-OA miembro inferior=0,92-Dolor lumbar=0,16-Comorbilidad (Charlson)=0,92-Expectativas alivio dolor=0,002-Salud mental (SF-36) coef=0,002-Dolor preQ coef=0,001 | Dolor a 6 meses:-Dolor preQ=–8,85 (p<0,001)-SF-36 mental preQ coef=–0,32 (p=0,010)-Edad (>70)=–2,93 (0,04)-OA contralateral coef=3,95 (p=0,006)-Sexo, comorbilidad, dolor lumbar: NSDolor a 2 años:-Dolor preQ coef=8,66 (p<0,001)-Salud mental (SF-36)=0,71 (p<0,001)-Dolor lumbar coef=–5,32 (p=0,004)-Edad, sexo, comorbilidades, OA contralateral: NS | -Variables de 2.a casilla | |
| Rat 201030 | -Edad, sexo, tipo de articulación, calidad de vida, comorbilidad, factores ambientales (WHOQOL-BREF), n.° puntos dolorosos, dolor preQ (OAKHQOL)/dolor (OAKHQOL) | - | Dolor a 3 años:-Edad: NS-Dolor preQ coef=0,28 (p<0,001)-Dolor otras zonas coef=12,93 (p<0,001)-Comorbilidad coef=–2,37 (p=0,006)-Factores ambientales coef=0,33 (p<0,001)Dolor a 10 años:-Edad coef=0,44 (p=0,07)-Dolor preQ: NS-Dolor otras zonas coef=21,1 (p=0,001)-Comorbilidad coef=–3,36 (p=0,02)-Factores ambientales coef=0,39 (p=0,005) | -Sexo, estado civil, localización: cadera o rodilla | |
| Riddle 201144 | -Intervención conductual sobre el dolor catastrófico/dolor (WOMAC), dolor catastrófico (PSC) | Intervención (cambio basal-final):-WOMAC=6,9±4,7-PCS=19,6±9,6Control (cambio basal-final)-WOMAC=2,6±4,8-PCS=2,6±4,8 | Diferencia media ajustada:-WOMAC=2,8 (IC 96% 0,5 a 5,1) (p=0,017)-PCS=9,1 (IC 95% 3,3 a 14,9) (p=0,003) | -Características basales no especificadas | |
| Rolfson 200945 | -Ansiedad (EQ5D), depresión (EQ5D)/dolor (EVA) | - | -Ansiedad y depresión preQ: reducción del dolor 4,4% menor (p<0,001) | -Comorbilidad (Charnley), edad, sexo, EQ5D preQ | |
| Santaguida 200814 | -Edad, sexo, raza, peso, talla, IMC, estatus socioeconómico/dolor (EVA), dolor (escala conductual) | - | -ATC=las mujeres presentan menor dolor que los varones-ATR=las mujeres >65 a tienen menos dolor-ATR=las mujeres tienen más dolor y toman más analgésicos | -Variables de 2.a casilla | |
| Singh 200823 | -Edad, sexo, intensidad dolor preQ/dolor (auto-referido) | Dolor a 2 años:-Edad 60-70 OR=0,58 (p<0,05)-Edad 70-80 OR=0,69 (p<0,05)-Edad >80=1,12 NS-Mujer OR=1,40 (p<0,05)-Dolor preQ OR=1,37 NSDolor a 5 años:-Edad 60-70 OR=0,59 (p<0,05)-Edad 70-80 OR=0,66 NS-Edad >80 OR=0,64 NS-Mujer OR=1,23 NS-Dolor preQ OR=4,93 NS | Dolor a 2 años:Edad 60-70 OR=0,49 (IC 95% 0,31 a 0,77)Mujer OR=1,45 (1,01 a 2,08)Dolor a 5 años:-Ningún predictor alcanza significación estadística | -Variables de 2.a casilla | |
| Singh 2010a9 | -Edad, sexo, IMC, comorbilidad, depresión, ansiedad/dolor (auto-referido), necesidad de AINE y opioides | - | -IMC 35-39 OR=1,8 (IC 95% 1,2 a 2,6)-IMC≥40 OR=1,7 (IC 95% 1,0 a 2,9)-Depresión OR=2,1 (IC 95% 1,4 a 3,0)-Edad, sexo, ansiedad, comorbilidad: NS | -Patología de base, distancia al hospital, tipo de implante, nivel de ingresos, escala ASA | |
| Singh 201338 | -Comorbilidad (Charlson), ansiedad (H-ICDA), depresión (H-ICDA)/dolor (auto-referido) | Dolor a los 2 años-EPOC OR=1,4 (IC 95% 1,1 a 1,8)-DM OR=1,3 (IC 95% 1,0 a 1,8)-Depresión OR=1,5 (IC 95% 1,2 a 2,0)-Ansiedad OR=1,6 (IC 95% 1,2 a 2,3)- Cardiopatía, EVP, enfermedad renal, conectivopatía: NSDolor a los 5 años-Cardiopatías OR=1,0 (IC 95% 0,7 a 1,5)-DM OR=1,3 (IC 95% 1,0 a 1,8)-Depresión OR=1,5 (IC 95% 1,2 a 2,0)-Ansiedad OR=1,6 (IC 95% 1,2 a 2,3)-EPOC, EVP, enfermedad renal, conectivopatía: NS | Dolor a los 2 años-EPOC OR=1,3 (1,0 a 1,8) (p=0,060)-Depresión OR=1,3 (1,0;1,8) (p=0,080)-Ansiedad OR=1,4 (1,0 a 2,0) (p=0,050)-Cardiopatía, enfermedad renal, conectivopatía, DM: NSDolor a los 5 años-Cardiopatía OR=1,7 (IC 95% 1,1 a 2,6) (p=0,010)-Depresión OR=1,7 (IC 95% 1,1 a 2,5) (p=0,010)-Ansiedad OR=1,9 (IC 95% 1,2 a 3,1) (p<0,010)-EPOC, EVP, enfermedad renal, conectivopatía, DM: NS | -Sociodemográficos, IMC, escala ASA, distancia al hospital, patología de base, fijación del implante | |
| Singh 2010b46 | -Edad, sexo, IMC, comorbilidad (Charlson), duración cirugía, cirujano, afrontamiento pesimista/optimista (ICD-9)/dolor (auto-referido) | - | -Dolor a 2 años pesimista OR=2,21 (IC 95% 1,12 a 4,35)-Dolor a 5 años pesimista OR=1,21 (0,51 a 2,83) | -Edad, sexo, depresión, distancia al hospital | |
| Smith 201232 | -Procedimiento quirúrgico/dolor (WOMAC) | - | OR (IC95%) (valor p)-Tiempo desde cirugía OR=0,98 (IC 95% 0,97 a 0,99)-Mujer OR=0,76 (IC 95% 0,57 a 1,00) (p=0,050)-Salud mental OR=1,05 (IC 95% 1,04 a 1,06) (p<0,001)-Abordaje posterior vs. anterolateral OR=1,61 (IC 95% 1,26 a 2,05) (p<0,001)-Fijación no cementada vs. cementada OR=1,55 (IC 95% 1,20 a 2,01) (p=0,001) | -Edad | |
| Sullivan 201137 | -Edad, sexo, IMC, comorbilidad, dolor catastrófico (PCS), miedo al movimiento (TSK), depresión (PHQ-9), expectativas del paciente/dolor (WOMAC) | - | -El dolor catastrófico preQ predice peor recuperación con respecto al dolor (coef=0,44; p<0,001)-El miedo al movimiento y la depresión también predicen mayor dolor posQ, pero solo en análisis univariados-Efecto mediado por las expectativas del paciente sobre la respuesta y la recuperación | -Expectativas del paciente sobre la recuperación de actividades conductuales (labores cotidianas y actividades sociales) | |
| Thompson 200247 | -Acreditación en ortopedia, n.° procedimientos/cirujano, n.° procedimientos/hospital, docencia postgrado, manejo adecuado/Matriz que combina gravedad dolor (0-5) con un n.° actividades en las que aparece (caminar, subir escaleras, sentarse, acostarse) | - | Prótesis cementadas-Dolor posQ no se asocia con volumen (cirujano/hospital)Prótesis no cementadas-Dolor posQ no se asocia con volumen (cirujano/hospital)-Acreditación como ortopeda 0,39 (IC 95% 0,19 a 0,78) | -Ver casilla 2 | |
| Vissers 201215 | -Factores psicológicos (depresión, ansiedad, capacidad afrontamien, optimismo, pesimismo, dolor catastrófico, salud mental (SF-36), expectativas, situación emocional, miedo al movimiento/dolor (WOMAC, EVA, MPQ) | - | Dolor <1 año posQ-Se asoció a peor dolor de forma robusta: peor salud mental preQ, dolor catastrófico preQDolor >1 año posQ-Se asoció a peor dolor de forma robusta: peor salud mental preQ | ||
| Wylde 201134 | Edad, sexo, nivel de estudios, soporte social/WOMAC | - | ATC:-Edad: OR=0,99 (IC 95% 0,97-1,01)-Sexo: OR=1,16 (IC 95% 0,74-1,69)-Bajo nivel estudios: OR=1,18 (IC 95% 0,71-1,98)-Bajo soporte social: OR=0,72 (IC 95% 0,47-1,12) | ATR:-Edad: OR=0,99 (IC 95% 0,98-1,02)-Sexo: OR=1,09 (IC 95% 0,76-1,56)-Bajo nivel estudios: OR=0,79 (IC 95% 0,53-1,20)-Bajo soporte social: OR=0,92 (IC 95% 0,62-1,37) | -Variables de casilla anterior |
AKKS: American Knee Society Score; AR:artritis reumatoide; ASA status:American Society of Anesthesiologists; ATC:artroplastia total de cadera; ATR:artroplastia total de rodilla; coef:coeficiente; DM:diabetes mellitus; ECA:ensayo clínico aleatorizado; EQ5D:Euroquol 5 dimensiones; H-ICDA:Mayo Clinic's Hospital Adaptation of International Code for Diseases codes; HSQ:Health Status Questionnaire; IC: intervalo de confianza; ICD-9:International Classification of Diseases- ninth revision-9 codes; IMC:índice masa corporal; IMD 2004:Index of Multiple Deprivation; MPQ:McGill Pain Questionnaire; MPQ-SF:McDonald, Freeland, Thomas, and Moore (2001); NS: no significativo; OA:artrosis; OAKHQOL:Osteoarthritis Knee and Hip Quality of Life questionnaire; OKS:Oxford Knee Score; PCS:Pain Catastrophizing Scale; PHQ-9:Patient Health Questionnaire; posQ:posquirúrgico; RHB: rehabilitación; RS:revisión sistemática; ST:Stair Test; TSK:Tampa Scale for Kinesiophobia; TUG:Timed Up and Go Test; WHOQOL-BREF:World Health Organization Quality of Life BREF;WOMAC:Western Ontario McMasters University; WOMACf:WOMAC funcional; WOMACp:WOMAC dolor.
Estudios excluidos y motivos de exclusión
| # | Estudio | Razones de exclusión |
|---|---|---|
| 1 | Anakwe 2011 | El dolor posQ no es la variable dependiente |
| 2 | Alzahrani 2011 | El dolor posQ no es la variable dependiente |
| 3 | Anouchi 1996 | El dolor posQ no es la variable dependiente |
| 4 | Arbuthnot 2011 | El dolor posQ no es la variable dependiente |
| 5 | Ayers 2004 | Incluida en revisión sistemática |
| 6 | Ayers 2005 | Incluida en revisión sistemática |
| 7 | Bachmeier 2001 | Utilizan el componente de dolor corporal del SF-36 |
| 8 | Baker 2007 | El dolor posQ no es la variable dependiente |
| 9 | Barrack 2000 | No se evalúan ciertas variables como factores predictores, solo se establecen diferencias |
| 10 | Beuapre 2004 | Incluida en revisión sistemática |
| 11 | Brander 2003 | Incluida en revisión sistemática |
| 12 | Briton 1997 | No se evalúa el sexo como factor predictor, solo se establecen diferencias |
| 13 | Busato 2008 | El dolor posQ no es la variable dependiente |
| 14 | Caracciolo 2005 | El dolor posQ no es la variable dependiente |
| 15 | Carroll 2012 | Mezcla distintas cirugías, no subanálisis por grupos |
| 16 | Chalidis 2010 | No se evalúa la técnica quirúrgica como factor predictor, solo se establecen diferencias |
| 17 | Cheng 2012 | El dolor posQ no es la variable dependiente |
| 18 | Choi 2012 | El dolor posQ no es la variable dependiente |
| 19 | Clement | No localizable |
| 20 | Crosbie 2010 | Las variables predictoras de dolor posQ no son preQ |
| 21 | D’Apuzzo 2012 | Todos son pacientes con fibromialgia |
| 22 | Dickob 1996 | No se evalúan ciertas variables como factores predictores, solo se establecen diferencias |
| 23 | Dowsey 2009 | No se evalúan el idioma como factor predictor, solo se establecen diferencias |
| 24 | Fisher 2007 | El dolor posQ no es la variable dependiente |
| 25 | Fitzgerald 2004 | Utilizan el componente de dolor corporal del SF-36 |
| 26 | Fortin 2002 | El dolor posQ no es la variable dependiente |
| 27 | Gandhi 2009 | El dolor posQ no es la variable dependiente |
| 28 | Hall 2002 | El dolor posQ hace referencia al dolor al alta |
| 29 | Hosaka 2011 | El dolor posQ no es la variable dependiente |
| 30 | Kamath 2010 | El dolor posQ no es la variable dependiente |
| 31 | Kennedy 2013a | No se evalúan ciertas variables como factores predictores, solo se establecen diferencias |
| 32 | Kennedy 2013b | No se evalúan ciertas variables como factores predictores, solo se establecen diferencias |
| 33 | Konig 1997 | No localizable |
| 34 | Kostamo 2009 | No se evalúan ciertas variables como factores predictores, solo se establecen diferencias |
| 35 | Kulkarni 2000 | No se evalúan ciertas variables como factores predictores, solo se establecen diferencias |
| 36 | Lavernia 2011 | No se evalúa el sexo como factor predictor, solo se establecen diferencias |
| 37 | Lavernia 2009 | No localizable |
| 38 | Lavernia 2013a | No localizable |
| 39 | Lavernia 2013b | No localizable |
| 40 | Lee 2011 | No se evalúa la impresión quirúrgica del cirujano como factor predictor, solo se establecen diferencias |
| 41 | Liebs 2011 | El dolor posQ no es la variable dependiente |
| 42 | Lingard 2004 | No localizable |
| 43 | Lingard 2006 | Incluida en revisión sistemática |
| 44 | Lingard 2007 | Incluida en revisión sistemática |
| 45 | Lizaur-Utrilla 2012 | Incluida en revisión sistemática |
| 46 | Lopez-Olivo 2011 | Incluida en revisión sistemática |
| 47 | MacDonalds 2008 | No se evalúan ciertas variables como factores predictores, solo se establecen diferencias |
| 48 | Mahomed 2002 | Incluida en revisión sistemática |
| 49 | Manion 2009 | El dolor posQ no es la variable dependiente |
| 50 | Marti-Valls 2000 | El dolor posQ no es la variable dependiente |
| 51 | Molli 2012 | No se evalúan ciertas variables como factores predictores, solo se establecen diferencias |
| 52 | Munk 2011 | El dolor posQ no es la variable dependiente |
| 53 | Nilsdotter 2001 | No se evalúan ciertas variables como factores predictores, solo se establecen diferencias |
| 54 | Nilsdotter 2002 | No se evalúan ciertas variables como factores predictores, solo se establecen diferencias |
| 55 | Rolfson 2009 | Incluida en revisión sistemática |
| 56 | Rooks 2006 | No se evalúan ciertas variables como factores predictores, solo se establecen diferencias |
| 57 | Samson 2010 | El dolor posQ no es la variable dependiente |
| 58 | Street 2005 | No hay análisis ajustado |
| 59 | Van Der Straeten 2013 | El dolor posQ no es la variable dependiente |
posQ:posquirúrgico.
Principales conclusiones con su nivel de evidencia y grado de recomendación*
| Conclusión | NE; GR |
|---|---|
| La edad avanzada, el sexo femenino, se asocian a peor dolor posquirúrgico | 2a; B |
| La raza afroamericana y el bajo nivel socioeconómico se asocian a peor dolor posquirúrgico | 1b; A |
| La presencia de mayor dolor prequirúrgico es un predictor independiente muy robusto de dolor posquirúrgico | 2b;B |
| Un peor estado funcional prequirúrgico es predictor de peor dolor posquirúrgico | 2c; B |
| Un IMC elevado puede asociarse a mayor dolor posquirúrgico, muy especialmente en rango de obesidad mórbida | 2a;B |
| La presencia de comorbilidades se asocia a peor dolor posquirúrgico, especialmente cuando son varias patologías concomitantes | 1b; A |
| Factores psicológicos como la depresión, ansiedad o la presencia de una actitud catastrofista ante el dolor son fuertes predictores de peor dolor posquirúrgico | 1c;A |
IMC:índice de masa corporal; GR:grado de recomendación; NE:nivel de evidencia.
En relación a la población, la gran mayoría de los pacientes incluidos tenían OA de rodilla y cadera y más de 60 años. Encontramos una gran variabilidad en el resto de las características de los pacientes, pero llama la atención que en aquellos en los que se recoge, el IMC medio es alto o muy alto, también el número medio de comorbilidades.
Se incluyeron artículos que solo evaluaron el dolor posquirúrgico en pacientes a los que se les sometió a una ATC o ATR. También hay artículos que incluyeron ambos procedimientos. Es importante señalar que existe una gran variabilidad a la hora de medir el dolor posquirúrgico. Muchos de los estudios utilizaron el WOMAC o un sistema de autorreferencia del dolor pero se encontraron otras formas de medir el dolor posquirúrgico, como escalas analógicas visuales, indirectamente mediante el consumo de analgésicos o cuestionarios de calidad de vida que incluyen la dimensión de dolor. Se incluyeron escalas como la American Knee Society Score, que además del dolor valora la función y rango de movimiento, el Oxford Knee Score, es un cuestionario corto (12 ítems), práctico y fácil de aplicar basado en respuestas que responde el paciente. El Knee Injury and Osteoarthritis Outcome Score, evalúa cinco dimensiones, dolor, síntomas, actividades de la vida diaria, actividad deportiva y recreacional y calidad de vida relacionada con la rodilla. El McGill Pain Questionnaire se basa en que la percepción del dolor es multidimensional: sensorial-discriminativa, motivacional-afectiva y cognitivo-evaluativa. Otras de las escalas incluidas como la Osteoarthritis Knee and Hip Quality of Life questionnaire o World Health Organization Quality of Life BREF estaban basadas en la medición de la satisfacción y calidad de vida de los pacientes.
Respecto a otras variables predictoras prequirúrgicas, se disponen datos de variables sociodemográficas (edad, sexo, nivel de estudios, nivel socioeconómico, raza, etc.), clínicos (diagnóstico, duración de la enfermedad, dolor prequirúrgico, etc.), psicológicos (ansiedad, depresión, expectativas, capacidad de afrontamiento, etc.), relacionadas con el centro (que incluye la lista de espera) y con el cirujano.
Factores predictores sociodemográficosEdad: en general, se observó una asociación inversa entre la edad y el dolor posquirúrgico con incremento del dolor en los pacientes más jóvenes14,17–21, aunque en 2 estudios la asociación fue directa22,23. La magnitud del efecto en ambos casos no parece muy grande. No obstante, la asociación entre la edad y el dolor posquirúrgico no alcanzó valores de significación estadística en algunos estudios21,24–30.
Sexo: en general el sexo femenino se asociaba a mayor dolor posquirúrgico. El efecto del sexo sobre el dolor posquirúrgico fue bastante consistente, siendo mayor en las mujeres20,23,24,29,31, aunque en algunos estudios se apreciaba un efecto diferencial en función de la localización de la artroplastia14,20,25. No se pudo demostrar asociación estadísticamente significativa entre el sexo y el dolor posquirúrgico en algunos estudios17,21,22,26,32. En cuanto a la magnitud del efecto, esta fue muy variable dependiendo del estudio.
Nivel de estudios: es una variable controvertida, no se puede emitir una conclusión robusta en este sentido. La mayoría de los estudios no encontraron asociación16,17,28,33,34, solo un artículo encontró que a mayor nivel de estudios menor dolor posquirúrgico35. Además se apreció una gran variabilidad en la forma de definir el nivel de estudios según los países.
Nivel socioeconómico: el ser pobre se asocia a peor dolor posquirúrgico en varios estudios16,33, al menos a corto plazo. Sin embargo se necesitarían más estudios y definiciones más homogéneas para poder establecer recomendaciones definitivas.
Apoyo social: esta variable también ha resultado controvertida, con lo que no se puede emitir una conclusión robusta. En un artículo la presencia de apoyo social se asociaba a menor dolor posquirúrgico19, pero en otro el bajo apoyo social no se asoció a mayor dolor posquirúrgico34. Al igual que en el caso del nivel socioeconómico se necesitaría más investigación en este sentido.
Intervenciones educativas prequirúrgicas: estas medidas no producen efecto sobre el dolor posquirúrgico13. Indicar que esta conclusión procede de una RS en la que hay distintas intervenciones y algunas se ofrecen tan solo unos días antes de la cirugía, con lo que es posible que no sean eficaces porque el paciente no tenga tiempo de asimilarlas correctamente.
Raza: se ha visto que la raza afroamericana se asocia a peor dolor posquirúrgico17,27. Aunque no se dispone de muchos estudios, la magnitud del efecto parece importante y consistente, alcanzando un coeficiente β=–9,5 (IC al 95% –16,9 a –2,1).
Factores clínicosDolor prequirúrgico: el nivel de dolor prequirúrgico mantiene una relación lineal y directa (bastante consistente) con el dolor posquirúrgico25,29–31,35. La magnitud de este efecto es variable, tendiendo a ser moderada. Sin embargo, en algunos estudios se observó una relación inversa28 y en otro se observó un efecto diferencial en función del tiempo de seguimiento, con una relación inversa en los primeros 6 meses y directa a los 2 años21. No se observó relación significativa desde el punto de vista estadístico en un estudio23.
IMC: los resultados son controvertidos. La relación entre el IMC y el dolor posquirúrgico no es clara en muchos casos. Algunos estudios encuentran una asociación, especialmente con grados de obesidad altos (obesidad mórbida)9,20,22,36. El efecto en estos casos visto en los análisis multivariante puede llegar a ser realmente importante. La asociación del dolor posquirúrgico medido por el WOMAC, en pacientes con IMC>35 y ATC se ha estimado con coeficientes β de hasta 5,91 (REF) y en el caso de ATR coeficiente β=9,7 (IC 95% 4,3 a 14,4), (REF). Sin embargo, la asociación no alcanzó valores de significación estadística en otros muchos estudios17,24,26,28,29,31,37.
Comorbilidad: no se pueden establecer conclusiones muy robustas sobre el papel predictor de la presencia de comorbilidades. Se ha observado una relación entre el número de patologías crónicas y el dolor posquirúrgico en varios estudios19,26, en los que, al igual que el IMC, existe un efecto importante sobre el dolor posquirúrgico en aquellos que presentan mayor número de comorbilidades. En los análisis multivariante, por ejemplo, en relación al dolor posquirúrgico medido por el WOMAC, pacientes con ≥2 comorbilidades obtuvieron un coeficiente β=6,50 (IC 95% 2,00 a 11)19 y por HSQ en otro estudio coeficiente β=–4,6 (IC 95% –7,5 a –1,7)27. También se ha constatado que la comorbilidad puede afectar tanto al dolor posquirúrgico a los 3 como a los 10 años. Sin embargo, los resultados son contradictorios en otro estudio25 y no alcanzan valores de significación estadística en muchos otros16,21,22,30,36–38.
Diagnóstico: no hubo diferencias entre pacientes con OA y displasia de cadera17 en el nivel de dolor posquirúrgico; pero sí se apreció que los pacientes con AR presentaron mayor dolor posquirúrgico comparado con aquellos con OA26. Sin embargo, dado que se buscó explícitamente artículos en los que la mayoría de los pacientes no tuviesen una enfermedad inflamatoria, no se puede establecer una conclusión en este sentido.
Capacidad funcional prequirúrgica: un peor estado funcional prequirúrgico es predictor de peor dolor posquirúrgico27,39. La magnitud del efecto, sin embargo, en base a lo publicado hasta ahora no es grande.
Lumbalgia: su presencia prequirúrgica se asocia a peor dolor posquirúrgico19,40, pero se disponen de muy pocos datos para establecer una conclusión robusta. El efecto de la lumbalgia prequirúrgica puede ser importante en relación al dolor posquirúrgico, llegando a publicarse un coeficiente β=–5,26 (IC 95% –8,24 a –2,27)19,40.
Factores predictores psicológicosNivel de autonomía: el efecto de esta variable es indeterminado15,41. Aunque hay artículos de calidad que sugieren que los pacientes con mayor nivel de autonomía prequirúrgica tienen menor dolor posquirúrgico42, una RS no obtuvo resultados claros y lo dejó como un aspecto indeterminado15. Hay que valorar la posibilidad de que sea un factor modulador (de otros aspectos psicológicos del paciente y del dolor), no tanto un predictor puro, lo que haría que se necesitasen estudios sobre interacciones para evaluar su efecto real sobre el dolor posquirúrgico.
Expectativas del paciente: al igual que la variable anterior su efecto es indeterminado15,37,41. De nuevo, aunque hay artículos de calidad que sugieren que los pacientes con mayores expectativas prequirúrgicas presentan menor dolor posquirúrgico43, la misma RS15 concluyó que su efecto era indeterminado. Igualmente hay que valorar la posibilidad de que sea un factor modulador (de otros aspectos psicológicos del paciente y del dolor), no tanto un predictor puro.
Catastrofismo (experiencia de dolor que se centra y exagera excesivamente en la sensación de dolor, que además se acompaña de percepción de no poder controlarlo): la presencia prequirúrgica de un modo de pensar catastrofista ante el dolor (catastrofismo) se asocia claramente a mayor dolor posquirúrgico15,37. Su magnitud de efecto también es importante. Además, una intervención conductual sobre el catastrofismo ante el dolor mejoró el dolor posquirúrgico44.
Depresión y/o ansiedad: su presencia prequirúrgica se asocia a peor dolor posquirúrgico, hallazgo muy consistente especialmente para la depresión9,15,37,38,45, que también presenta una magnitud de efecto importante.
Ser pesimista: su efecto resulta indeterminado15,46. Al igual que otras variables, puede ser un factor modulador.
Peor salud mental prequirúrgica: en varios estudios se asocia a peor dolor posquirúrgico15,16,21, con una magnitud de efecto nada desdeñable.
Otros factores psicológicos: muchos otros factores psicológicos estudiados presentan un efecto sobre el dolor posquirúrgico indeterminado15.
Factores predictores relacionados con la cirugíaLista de espera: a mayor lista de espera mayor dolor posquirúrgico pero esta variable no alcanzó significación estadística ni para la ATC ni ATR25. Señalar que este estudio no es español, por lo que el momento de la indicación quirúrgica, criterios y plazos pueden ser diferentes.
El dolor no parece estar en relación con las variables de volumen, tanto del cirujano como del hospital, pero sí parece ser menor cuando el cirujano dispone de acreditación como ortopeda47.
DiscusiónEsta revisión sistemática ha permitido identificar un grupo grande de factores prequirúrgicos que tiene un efecto significativo en el dolor posquirúrgico en pacientes con indicación de ATC o ATR. La idea original del presente estudio era realizar un metaanálisis, pero debido a la extraordinaria heterogeneidad encontrada resultó imposible realizarlo. Sin embargo, el hecho de que se seleccionasen estudios y se realicen las conclusiones en base a análisis ajustados hace que hayamos mostrado el efecto independiente de cada factor, lo cual tiene un gran valor para poder tomar decisiones en la práctica diaria, ya que además estos proceden de estudios observacionales con poblaciones similares a las que se ven a diario. En un futuro sería de gran utilidad el poder cuantificar la magnitud exacta de los efectos de estos predictores.
Llama poderosamente la atención el gran número de artículos en cuyos objetivos, título y conclusiones se habla literalmente de factores predictores cuando lo que realmente se analizan son diferencias entre grupos (un dato crudo, que puede variar cuando se ajusta por cofactores), es decir, no se evalúa la capacidad predictora de esa variable de forma robusta48. Por otro lado, muchos artículos, a pesar de evaluar el dolor en la parte descriptiva, en los análisis de regresión solo evalúan la función. Además, en los análisis multivariante muchas veces se incluyen variables sobre las que puede existir colinealidad y este fenómeno no se tiene en cuenta35. Finalmente, hay muchísima variabilidad en la forma de medir las variables predictoras, lo que también dificulta la generalización de los resultados. Todo ello hace que las conclusiones de esta revisión deban ser evaluadas de forma cuidadosa.
En cuanto a las variables predictoras analizadas, hay algunas que no son modificables (o muy difícilmente modificables) como la edad, el sexo o nivel socioeconómico que deben tenerse en cuenta a la hora de indicar una artroplastia de cadera o rodilla. Al margen de que estas variables se puedan asociar además a otros resultados importantes como la supervivencia de la prótesis o el riesgo anestésico, el efecto sobre el dolor postoperatorio es clave ya que uno de los principales motivos para indicar este procedimiento es el dolor. Es esencial que el cirujano ortopédico incluya estos parámetros, aunque no sean modificables, y explique su efecto en el resultado esperable de la artroplastia, a la hora de solicitar a sus pacientes el consentimiento para realizar la intervención de forma individualizada, una conjunción de varios de estos factores sobre los que no se puede intervenir puede ser motivo para una eventual revaluación de la indicación de la cirugía.
Por otro lado, hay otro grupo de factores prequirúrgicos que pueden influir en el dolor posquirúrgico y que de alguna manera pueden ser modificables, el cirujano debe de plantear intervenciones que permitan modificarlos siempre que sea posible. Se debe prestar especial atención a aquellos factores predictores con mayor impacto en el dolor posquirúrgico y mayor margen para ser modificados sin que esto suponga un impacto negativo para la artroplastia en términos de tiempo y/o costes o para el propio paciente44,49.
Un factor predictor cuyo efecto sobre el dolor posquirúrgico es muy controvertido es el IMC. Dependiendo del estudio, se asoció9,20,22,36 o no17,24,26,28,29,31,37 a mayor dolor posquirúrgico. Sí se aprecia que al menos aquellos pacientes con IMC muy altos (obesos mórbidos) sí que tienden a presentar peores resultados postoperatorios. Teniendo en cuenta que la obesidad puede tener un efecto negativo sobre otras cuestiones como la supervivencia de la prótesis, parece adecuado incidir en la necesidad de controlar el sobrepeso antes de la cirugía. Algo parecido ocurre con las comorbilidades19,26, aunque muchas corresponden a trastornos crónicos e incurables, es posible que un control preciso con la medicación y vigilancia adecuada probablemente influirá positivamente en los resultados de la cirugía.
Otro de los factores modificables es el dolor prequirúrgico25,29–31,35. Es cierto que en la mayoría de los casos es precisamente el fracaso a la analgesia uno de los principales motivos para indicar la artroplastia. En este sentido, el tratar el dolor iría encaminado a disminuir lo máximo posible el mismo para que el paciente se sienta más confortable y se puedan obtener mejores resultados posquirúrgicos. Una vez indicada la artroplastia el manejo del dolor y la pérdida de función en este tipo de pacientes no ha acabado y se deben buscar activamente intervenciones sobre el dolor en estos pacientes. En este tipo de factores podríamos incluir también la presencia de lumbalgia prequirúrgica19,40.
Los factores psicológicos aparecen en esta revisión como unos de los que más influyen en general sobre el dolor posquirúrgico9,15,37,38,45. La intervención sobre estos componentes psicológicos puede conseguir modificarlos, aunque es posible que precisen más tiempo y recursos para conseguir tal fin. Aquí encontramos la depresión, ansiedad o la presencia de una actitud catastrofista ante el dolor. Se debe considerar incluir, en la valoración del paciente candidato a ATC o ATR, al menos una evaluación y detección sistemática y rápida de la presencia de alguno de ellos para que, de forma individualizada se busque la mejor solución posible.
En conclusión, es esencial tener en cuenta en el momento de la indicación de la ATC y/o ATR ciertas variables prequirúrgicas que condicionan el resultado de la intervención en cuanto a dolor posquirúrgico se refiere. Aquellas variables no modificables como el sexo femenino, la menor edad del paciente, el bajo nivel socioeconómico o la presencia de comorbilidades deben de tenerse en cuenta a la hora de la indicación de la artroplastia. Aquellas variables modificables o susceptibles de intervención, como la obesidad, la presencia de dolor prequirúrgico intenso o pérdida de función grave, o la existencia de trastornos psicológicos, deben de evaluarse sistemáticamente para valorar la realización de intervenciones preoperatorias que permitan conseguir mejores resultados con la ATC y ATR.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesJorge Díaz Heredia, Pablo Crespo, Clara Hernández y María Luisa Berraquero han recibido honorarios de MSD por realizar trabajos científicos.
Miguel Ángel Ruiz Iban ha recibido honorarios de Astelas, Bristol-Myers Squibb, Grunenthal, MSD, Pfizer y Zambón por actividades docentes, consultoría o para financiación de proyectos de investigación.
Estíbaliz Loza declara no tener ningún conflicto de intereses.
FinanciaciónEl presente artículo contó con la financiación de MSD. MSD no participó en la definición del tema, desarrollo de la revisión, conclusiones ni en la edición del mismo.
A Eduardo Junco por su contribución en el desarrollo de la revisión sistemática.