Analizar las prescripciones de tratamiento para la osteoporosis (OP) de los médicos de atención primaria (AP), antes y después de conocer el resultado de la densitometría ósea (DXA).
Material y métodosSe estudió a mujeres mayores de 50 años procedentes de 2 áreas sanitarias españolas (Islas Canarias y Alicante). Se recogieron los factores de riesgo del FRAX® y se revisaron las prescripciones de tratamiento para OP antes de la DXA y en los meses posteriores (bisfosfonatos, estroncio, raloxifeno/bazedoxifeno, estrógenos, parathormona). Para evaluar lo apropiado del tratamiento, se utilizaron guías publicadas. Se consideró riesgo elevado de fractura si FRAX® para cadera ≥ 3% o historia de fractura por fragilidad.
ResultadosSe incluyó a 339 mujeres (edad media: 63 años). Antes de la DXA, recibían tratamiento el 14% de Canarias y el 58% de Alicante. Un 37% de las pacientes tratadas y un 26% de las no tratadas antes de la DXA tenían un riesgo de fractura elevado. El FRAX® promedio para fractura mayor y para fractura de cadera fue 5,6% y 2%, respectivamente. Tras la DXA, el porcentaje de pacientes tratadas pasó del 35 al 39%: aumentó del 14 al 28% en Canarias y se redujo del 58 al 51% en Alicante. En conjunto, recibía tratamiento: el 64% de los casos de OP, el 38% de las osteopenias y el 15% con DXA normal. Cuando se aplicaron las guías de tratamiento de OP, se obtuvo desde un 7% a tratar con la guía más restrictiva hasta un 43% con la más flexible.
ConclusionesExiste gran variabilidad en la prescripción de tratamiento para la OP antes y después de la DXA entre los médicos de AP. Se precisa de una guía de consenso amplia entre las diferentes especialidades para optimizar la práctica clínica.
To analyze the requirements for osteoporosis (OP) treatment of primary care physicians (PCP), before and after knowing the result of a bone densitometry (DXA).
Material and methodsWe studied 50 years older women from two Spanish health areas (Canary Islands and Alicante). The FRAX® risk factors were collected and we reviewed the requirements for OP treatment before DXA and in the subsequent months (bisphosphonates, strontium, raloxifene/bazedoxifene, estrogens, parathyroid hormone). To evaluate the appropriateness of treatment we used published guidelines. A high risk for hip fracture was considered if FRAX® ≥ 3% or the patient had a history of fragility fracture
ResultsWe included 339 women (mean age: 63 years). Before DXA, 14% of Canarias and 58% of Alicante were receiving treatment. Thirty seven percent of treated patients and 26% of the untreated patients had a high fracture risk before DXA. The average FRAX® for a high risk of fracture and hip fracture was 5.6% and 2%, respectively. After DXA, the percentage of treated patients rose from 35 to 39%: increasing from 14 to 28% in the Canary Islands and decreasing from 58 to 51% in Alicante. Overall, treatment was received by 64% of patients with OP, 38% of patients with osteopenia and 15% of those with normal DXA. When the OP treatment guidelines were applied, we found that 7% needed treatment according to the most restrictive guidelines and 43% according to the most flexible guidelines.
ConclusionsThere is great variability in treatment for OP prescribed before after DXA between GP. A broad consensus guideline between different specialties is required to optimize clinical practice.
La osteoporosis (OP) es un trastorno esquelético caracterizado por una alteración de la resistencia ósea que predispone a un incremento del riesgo de fractura1. El impacto en la salud pública es enorme, debido a la gran morbimortalidad y a la repercusión sobre la calidad de vida que suponen las fracturas, además de conducir a un gasto sanitario muy elevado2–4.
Entre los médicos que manejan la OP, el abordaje diagnóstico y su tratamiento son muy heterogéneos. Hay pacientes que permanecen sin tratamiento a pesar de un alto riesgo de fractura, mientras que otros reciben medicación solo sobre la base de los resultados de la densitometría (DXA), y algunos sin DXA ni evaluación del riesgo previo. Es fundamental diferenciar a los pacientes con mayor riesgo de fractura, que son los que se van a beneficiar de un tratamiento farmacológico, a fin de optimizar las intervenciones para que la relación riesgo/beneficio sea favorable. Se han elaborado distintos instrumentos que estiman el riesgo de fractura basados en factores de riesgo, uno de ellos es la herramienta FRAX® publicada en 2008 (http://www.shef.ac.uk/FRAX/). Se trata de una aplicación informática en la que se combinan los distintos factores de riesgo clínicos de fractura, con o sin DXA5. El FRAX® permite calcular la probabilidad absoluta a 10 años de las fracturas mayores (fractura clínica vertebral, antebrazo, cadera y húmero).
Aunque el FRAX® tiene limitaciones, en una situación en la que no se dispone de DXA, o cuando se plantea la posibilidad de solicitarla, su uso permitiría, recomendar o desaconsejar el tratamiento, o bien solicitar una DXA en los casos dudosos. Si se dispone de la DXA, el FRAX® es también muy útil pues el valor de la DMO es uno de los factores que más influye en el riesgo de fractura, junto con la edad y el antecedente de fractura6. La puntuación obtenida varía notablemente según la nacionalidad estudiada. Consecuentemente, la definición de riesgo alto, moderado o bajo debe ser definida para cada país. Algunos autores han propuesto que riesgo elevado para población española podría situarse en > 10% para fractura mayor7.
A pesar de las limitaciones y de las opiniones de expertos a favor de su mejora, la utilización de una herramienta como el FRAX® puede ser útil para concienciar a los profesionales de la importancia de evaluar el riesgo de fractura no basándose únicamente en los resultados de la DXA8.
Muchos de los pacientes con OP son atendidos en Atención Primaria (AP), por lo que los médicos generales deben tener los conocimientos y medios diagnósticos suficientes para tratar a estos pacientes. Sin embargo, nos encontramos una gran variabilidad en la aplicación de herramientas como el FRAX®, así como entre las distintas guías nacionales e internacionales de manejo de la OP6,9-11.
En el estudio CANAL (Canarias-Alicante) nos propusimos analizar los hábitos de prescripción de tratamientos para la OP en mujeres posmenopáusicas por los médicos de AP, antes y después de la realización de DXA. Asimismo, comparamos los resultados con los que se derivarían de aplicar 3 diferentes guías clínicas para el tratamiento de la OP.
Material y métodosSe estudió a las mujeres mayores de 50 años a las que se había solicitado por vez primera una DXA por parte del médico de AP. El reclutamiento se realizó en el último trimestre de 2010 en 2 áreas sanitarias españolas: Marina Baixa (Hospital de Villajoyosa, Alicante) y Gran Canaria Norte (Hospital Dr. Negrín, Las Palmas). En el momento de acudir a la DXA se recogieron los siguientes datos: edad, sexo, peso, talla, antecedente de fractura de cadera en progenitores, antecedente personal de fractura por fragilidad después de los 50 años, menopausia precoz, tratamiento con glucocorticoides, hábitos tóxicos, artritis reumatoide y otras causas de OP secundaria. Se preguntó por tratamiento previo de la OP. Se comprobó la prescripción de tratamiento para la OP en los registros de la historia clínica informatizada, antes de la realización de la DXA y 3 meses después.
Se consideraron medicamentos para la OP los bisfosfonatos, el ranelato de estroncio, los moduladores selectivos de los receptores estrogénicos (SERM), los estrógenos y la PTH (teriparatida y 1-84).
La DXA se realizó mediante un densitómetro Hologic QDR 4500W (Gran Canaria) y un Lunar DPX/General Electric (Alicante). Los resultados se clasificaron en los grupos de la Organización Mundial de la Salud (normal, osteopenia u osteoporosis), según la peor puntuación T, obtenida en columna y cuello femoral.
El índice FRAX® se obtuvo mediante la herramienta disponible online, para población española. Se calculó el riesgo absoluto, a 10 años, de fractura de cadera y de fractura mayor (vértebra, cadera, antebrazo y proximal de húmero). Se definió riesgo alto de fractura cuando era igual o superior al 3% para fractura de cadera.
A fin de comparar las decisiones terapéuticas tomadas por los médicos de AP con las que se derivarían de las guías clínicas para el tratamiento de la OP, se emplearon los siguientes documentos:
- 1.
Documento de consenso de la Sociedad Española de Reumatología (SER)9: recomienda tratar a todos los pacientes con fractura por traumatismo de baja intensidad, independientemente de la DXA; a todas los pacientes con OP; a las pacientes con osteopenia y riesgo elevado de fractura (se ha interpretado para este trabajo un riesgo alto cuando el FRAX® era mayor o igual al 3% para fractura de cadera).
- 2.
Recomendaciones para la valoración y tratamiento de OP de la Comunidad de Madrid10: se aplica a mujeres con OP primaria después de la menopausia, a partir de los 50 años, considerando tratar a aquellas con OP por DXA con riesgo medio (10-20%) de fractura de cadera o vertebral morfométrica en los próximos 10 años, a partir de unas tablas de riesgo propias. También se trataría a las pacientes con riesgo muy elevado de fractura (> 20%), independientemente de los valores de la DXA.
- 3.
National Osteoporosis Foundation (NOF)11: recomienda tratar a todas las pacientes con fractura de cadera y vértebra, a las pacientes con valores en la escala T<–2,5, y a pacientes con valores en la escala T entre –1 y –2,5 y un índice FRAX® ≥ 3% para fémur o ≥ 20% para fractura OP mayor.
Se realizó una estadística descriptiva con estimación de la significación de las diferencias en 0,05. Para comparar resultados entre grupos empleamos tablas de contingencia cuando las variables eran cualitativas y la prueba de la t de Student cuando las variables eran numéricas.
ResultadosSe incluyó a 339 mujeres con un promedio de edad de 63 años. La distribución por décadas fue la siguiente: 131 (38,6%) menores de 60 años, 118 (34,8%) entre 60 y 70 años, 64 (18,9%) entre 70 y 80 años y 26 (7,7%) mayores de 80 años. Otras características junto a la comparación de las áreas sanitarias se muestran en la tabla 1.
Características de las mujeres incluidas
| Todos los pacientes | Área Gran Canaria Norte | Área Marina Baixa | p | |
| N.° pacientes | 339 | 175 | 164 | |
| Edad media±DE | 63,7±9 | 64,5±9 | 62,7±9 | 0,04 |
| Fractura previa, n (%) | 55 (16) | 15 (8) | 39 (23) | < 0,001 |
| FRAX® para fractura mayor, media±DEa | 5,7±5 | 6,1±5 | 5,2±5 | 0,04 |
| FRAX® para fractura cadera, media±DEa | 2,0±3 | 2,2±3 | 1,7±3 | 0,08 |
| Pacientes en tratamiento antes de la DXA, n (%)b | 121 (35) | 25 (14,2) | 96 (58,5) | < 0,001 |
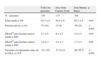
Había tenido una fractura previa por fragilidad el 16% de las mujeres, si bien el porcentaje fue significativamente superior en el grupo que había recibido tratamiento (tabla 2). Un 35% de las pacientes recibía tratamiento antes de la DXA, siendo los más empleados los bisfosfonatos (85%).
Características de las mujeres tratadas y no tratadas, antes de la realización de la densitometría
La DXA fue normal en 87 casos (25%), mostró osteopenia en 158 (46%) y OP en 94 (27%). El porcentaje de DXA normal fue significativamente más alto en Gran Canaria (32,8%) que en la Marina Baixa (20,3%) (p=0,02).
Al introducir el valor de la DXA en la herramienta FRAX®, el riesgo absoluto medio descendió a 5,1% (±5,1) para la fractura mayor y al 1,5% (± 1,5) para fractura de cadera.
Tratamientos tras la densitometría óseaEl porcentaje de mujeres tratadas tras la DXA aumentó del 14 al 28% en Gran Canaria y se redujo del 58 al 51% en la Marina Baixa (tabla 3).
Prescripción de tratamiento antes y después de la densitometría ósea
En la tabla 4 se expone la estimación de pacientes que se deben tratar tomando como orientación 3 guías de manejo de la OP.
Pacientes tratadas y estimación de tratamiento según diferentes guías clínicas
| Tratamientos | |||||
| N (%) | Estudio CANAL | Consenso SER 20119 | Guía Comunidad de Madrid10 | NOF11 | |
| Todas las pacientes, n (%) | 339 (100) | 135 (39,8) | 146 (43,0) | 24 (7,0) | 116 (34,2) |
| DMO normal, n (%) | 87 (25,6) | 13 (14,9) | 16 (18,3) | 0 | 0 |
| DMO osteopenia, n (%) | 158 (46,6) | 61 (38,6) | 36 (22,7) | 1 (0,6) | 22 (13,9) |
| DMO osteoporosis, n (%) | 94 (27,7) | 61 (64,8) | 94 (100) | 23 (24,4) | 94 (100) |
CANAL: estudio Canarias-Alicante; DMO: densidad mineral ósea por densitometría; NOF: National Osteoporosis Foundation; SER: Sociedad Española de Reumatología.
En el estudio CANAL se han registrado de modo sistemático los factores de riesgo incluidos en el FRAX®, los resultados de la DXA y los tratamientos recibidos por las pacientes, en 2 departamentos sanitarios españoles. Habían sido remitidas para la realización de DXA por sus médicos de AP, en una situación clínica real.
Nuestros datos sobre el porcentaje de OP por DXA y de tratamientos son muy similares a los del estudio ESOVAL, que recoge los datos de 5.310 mujeres de 272 centros de salud de la Comunidad Valenciana12.
Sin embargo, la estimación media del FRAX® y la historia de fracturas son inferiores a las del estudio ECOSAP13, que incluyó a 5.201 mujeres españolas, reclutadas en 52 centros de AP, probablemente por ser estas de mayor edad (tabla 5).
Comparación de los resultados del estudio CANAL con otros estudios españoles
| Estudio | Edad | FRAX® m | FRAX® c | OP | FX | TT |
| CANAL | 63,7 | 5,7 | 2,0 | 27,7 | 16 | 35 |
| ESOVAL12 | 64,3 | 5,5 | 1,9 | 27 | 15,8 | 28,2 |
| ECOSAP13 | 72,3 | 8,78 | 3,67 | - | 20,2 | 4,4 |
Los datos se expresan en medias y en %.
CANAL: Canarias y Alicante; FRAX® c: para fractura de cadera; FRAX® p: para fractura mayor; FX: fracturas; OP: osteoporosis densitométrica; TT: tratamiento para la osteoporosis.
En nuestra experiencia, en AP y también en atención especializada, hay un escaso manejo del FRAX® y otras herramientas de valoración del riesgo de fractura. Como en otros estudios realizados en España, este riesgo absoluto de fractura a los 10 años, calculado por el FRAX®, en pacientes remitidas a una unidad de densitometría para evaluación de la DMO, es bajo7.
En el estudio de Gómez-Vaquero et al., el riesgo medio de fractura sin inclusión de la DXA fue un 10% más bajo cuando se incluyó la DXA en el cálculo7, resultados similares a los mostrados en nuestro trabajo.
En nuestro estudio solo un tercera parte de los pacientes a los que se solicitó DXA por el médico de AP tenía un riesgo elevado de fractura, lo cual indica que hay que insistir sobre el cálculo del riesgo de fractura en los centros de salud antes de solicitar la DXA. A quién debe pedirse una DXA es una cuestión debatible. Además, cuantas más DXA se soliciten, más pacientes candidatos a tratamiento aparecen, en nuestra serie uno de cada 4 casos.
En nuestro país se han realizado varios estudios en AP sobre la aplicabilidad de la herramienta FRAX® para determinar el riesgo absoluto de fractura en las mujeres posmenopáusicas y en función del resultado considerar las recomendaciones sobre la conveniencia de solicitar la DXA y/o de iniciar tratamiento antirresortivo14,15. Serra Torresa et al., tras evaluar a 118 pacientes con osteopenia de un centro de salud urbano de Barcelona, comprobaron con los datos de la historia clínica que un 16% recibía un bisfosfonato o raloxifeno; el tratamiento fue más frecuente en los pacientes con masa ósea más baja, sin embargo, el antecedente de fractura no influyó en el tratamiento16.
La sobrecarga asistencial unida al gran volumen de conocimientos que precisa el médico de AP para su tarea diaria, hace que la OP sea una afección prioritaria o no según las preferencias de cada médico. A ello se añade la falta de unanimidad de las guías existentes a la hora de solicitar una DXA y, sobre todo, a la hora de definir qué pacientes tratar.
En este estudio, un 40% de los pacientes recibió finalmente tratamiento antifractura tras la DXA, llamando la atención que no se inició tratamiento en un tercio de los casos de DXA con OP, mientras que se mantuvo el tratamiento en el 15% de los casos con DXA normal. Sin embargo, donde a nuestro entender son más cuestionables los hábitos de prescripción de los médicos de AP es en el manejo antes de la DXA: solo un 37% de las mujeres tratadas tenía fractura previa o un riesgo alto de fractura de cadera; es decir, otro 63% recibía tratamiento sin ese «alto riesgo». En el 26,5% de las no tratadas, por otro lado, sí existía riesgo elevado de fractura, por lo que se podrían haber beneficiado de tratamiento.
En el presente estudio, estaban recibiendo tratamiento para la OP 121 pacientes (35,7%), en el momento en el que fueron remitidas para la DXA. La indicación de tratamiento, antes de realizar la DXA, no parece que había sido la adecuada. De hecho, solo un 37,1% de las mujeres tratadas tenía un riesgo alto de fractura de cadera (FRAX® alto o fracturas previas); es decir, otro 62,9% recibía tratamiento sin ese «alto riesgo» (sobretratamiento). Por contra, en el 26,5% de las no tratadas sí que se daban estas circunstancias, por lo que se podrían haber beneficiado de un antiosteoporótico, que no recibían (infratratamiento).
Cuando se llevó a cabo la DXA, el número de mujeres tratadas aumentó a 135, lo que supone un aumento del 11,5% de los tratamientos. En realidad, hubo una redistribución de los mismos, ya que los médicos de AP de Canarias, que tenían menos tratamientos previos, los duplicaron, mientras que los de Alicante bajaron en un 12,5% (tabla 3). Ambas poblaciones tenían, en conjunto, similares factores de riesgo (FRAX®), pero en la alicantina había más fracturas prevalentes, por lo que, en este grupo, el resultado de la DXA fue algo menos determinante, ya que resulta plausible que se continuara el tratamiento si la paciente había presentado fracturas por fragilidad.
Los estudios españoles realizados en AP, en diferentes comunidades autónomas, sobre el grado de adecuación de la prescripción a las recomendaciones de las diferentes guías para el manejo de la OP presentan una gran variabilidad, desde un 15% de prescripción inadecuada en 2 centros de AP (CAP) de Barcelona, hasta un 48% de los casos que no cumplía criterios de tratamiento en un CAP de la comunidad de Madrid17,18.
Se han contrastado las prescripciones de tratamiento que hicieron nuestros médicos de AP con las guías de la SER, las recomendaciones de la Comunidad de Madrid y las de la NOF9-11. La guía de la SER es la más flexible pues permite tratar a todos los casos con historia de fractura. Esto es discutible, ya que en mujeres con fractura de antebrazo menores de 65 años menos de la mitad tiene riesgo elevado de fractura cuantificado por el FRAX®6. Además, la guía de la SER no define con claridad qué significa riesgo alto de fractura, con lo que la estimación que hemos realizado con un FRAX® ≥ 3% para fractura de cadera es solo orientativa.
En el lado opuesto de las fracturas de antebrazo estarían las de cadera y vértebra, en cuyo caso la gran mayoría van a presentar OP por DXA y estaría indicado tratamiento inmediato, tal y como aconsejan la mayoría de las guías.
La guía de la Comunidad de Madrid es más restrictiva ya que, al aplicar las tablas de riesgo, este es bajo en la década de los 50-60 años, por lo que no se recomienda tratamiento. A partir de los 60 años, el tratamiento está definido por la edad, los resultados de la DXA y el porcentaje de riesgo de fractura de cadera y vertebral morfométrica en los próximos 10 años. Sin embargo, la guía NOF nos parece razonable, ya que incluye a aquellos pacientes con osteopenia y riesgo elevado de fractura (en nuestro caso un 14% de todas las osteopenias). Por último, la guía de la Sociedad Española de Medicina de Familia y Comunitaria (no incluida en el análisis del presente trabajo) introduce en su algoritmo para el tratamiento de la OP la presencia de fractura previa, y en ausencia de la misma, considerar la edad, los resultados de la DXA y otros factores de riesgo19.
Aunque no existen umbrales considerados de alto riesgo de fractura según FRAX® para población española, algunos autores consideran que la cifra del 10% para fractura mayor podría ser apropiada7. En nuestro estudio, hemos observado que 47 pacientes (13%) cumplían este criterio (incluyendo DXA, datos no mostrados), mientras que siguiendo la recomendación de países anglosajones de ≥ 3% para fractura de cadera lo cumplían 72 pacientes (21%). De este modo, si adaptamos la guía NOF a un hipotético umbral de alto riesgo para población española del 10% para fractura mayor, el porcentaje de pacientes candidatos a tratamiento se reduciría del 34 al 30%, a expensas de una reducción de las osteopenias a tratar del 14 al 6%.
En conclusión, con el estudio CANAL hemos observado una gran variabilidad en los hábitos de prescripción de tratamiento para la OP dependiendo del área sanitaria. Aunque la prescripción antes de realizar la DXA suele realizarse en pacientes con mayor riesgo promedio de fractura, solo una tercera parte presenta riesgo elevado cuantificado por el FRAX® y/o antecedente de fractura. Tras la realización de la DXA, se realiza un ajuste del tratamiento; sin embargo, un tercio de los casos con OP por DXA sigue sin tratamiento y uno de cada 6 pacientes con DXA normal sigue en tratamiento. Se precisa una guía nacional de consenso de manejo de la OP que sea válida para todas las especialidades. Dada la importancia sociosanitaria de la OP, es imprescindible implementar programas adecuados para la educación continuada del médico de atención primaria en este campo. Se precisa una guía nacional de consenso para el manejo de la OP, que contenga recomendaciones para el uso adecuado de las herramientas de selección de casos, como el FRAX® y la DXA, y para el tratamiento.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesEl estudio fue apoyado por la Asociación para la Investigación en Reumatología de la Marina Baixa (AIRE-MB).
Grupo CANAL: Canarias: Antonio Naranjo, Soledad Ojeda, Ana Bilbao, Fabiola Santana (S. Reumatología, Hospital Dr. Negrín). Villajoyosa: José Rosas, Esteban Salas, José Miguel Senabre-Gallego, Gregorio Santos-Soler, Catalina Cano (S. Reumatología, Hospital Marina Baixa), Carlos Santos-Ramírez (S. Reumatología, Hospital Marina Alta. Denia), Xavier Barber (Centro de Operaciones e Investigación de la Universidad Miguel Hernández, Elche), Mabel Sánchez-Barrioluengo (INGENIO [CSIC-UPV], Universitat Politècnica de València).
Los nombres de los componentes del grupo CANAL están relacionados en el anexo 1.