El síndrome antifosfolipídico se caracteriza por abortos o fenómenos trombóticos asociado a anticuerpos específicos. El tratamiento se basa en la anticoagulación con los antagonistas de la vitamina K. Presentamos 2 casos en los que el empleo del rivaroxabán ha logrado controlar la enfermedad tras su fracaso con acenocumarol.
Antiphospholipid syndrome is characterized by abortions or thrombotic phenomena associated with specific antibodies. Anticoagulant therapy is based on vitamin K antagonists. We present two cases in which the use of rivaroxaban achieved control of the disease after the failure of acenocoumarol.
El síndrome antifosfolipídico (SAF) es una enfermedad autoinmune caracterizada por trombosis o pérdidas fetales asociada a la presencia de anticuerpos específicos persistentes (anticoagulante lúpico, anticardiolipina y/o anti-beta2-glucoproteina). El tratamiento estándar en pacientes con antecedentes de enfermedad tromboembólica venosa (ETEV) en fase aguda es la heparina no fraccionada (HNF) o heparina de bajo peso molecular (HBPM) seguida por un antagonista de la vitamina K (AVK). Si hay fracaso con los AVK se puede incrementar el rango terapéutico, pautar HBPM y/o asociar ácido acetilsalicílico (sobre todo si existe trombosis arterial asociada)1. Presentamos 2 casos clínicos de ETEV en el contexto de SAF en los que se ha empleado rivaroxabán tras no conseguir un adecuado control con los AVK.
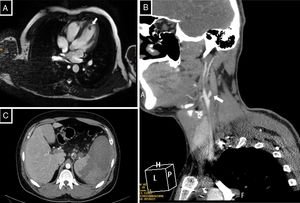
Observación clínicaCaso clínico 1Paciente varón de 30 años, con diagnóstico de SAF primario por anticoagulante lúpico, sin otros antecedentes de interés, que comenzó con manifestaciones de ETEV de miembros inferiores recurrente y crónica desde los 17 años. Inició tratamiento con acenocumarol y presentó un índice normalizado internacional (INR) lábil, a pesar de controles exhaustivos. Precisó HBPM suplementaria en caso de no alcanzar el rango terapéutico. A los 25 años, tras estudio de accidente isquémico cerebral transitorio, se objetivó un trombo intracardiaco refractario a tratamiento con heparina sódica intravenosa, por lo que tuvo que ser intervenido (fig. 1 A). Se intensificó el tratamiento con acenocumarol con INR entre 2,5-3,5 asociado a acetilsalicílico 100 mg cada 24 h. Un año más tarde, presentó un ictus de la arteria cerebral media derecha secundario a trombosis de arteria carótida interna derecha (días antes presentaba un INR cercano a 7, por lo que se le modificó la pauta, con un INR a su llegada al hospital de 1,3). Se realizó fibrinólisis intravenosa que no fue exitosa (fig. 1 B). El tiempo en rango terapéutico (TRT) según Rosendaal del acenocumarol durante el último año antes del ictus isquémico fue del 46%. Posteriormente, tras no obtener controles óptimos con acenocumarol, se cambió a warfarina y mantuvo altas fluctuaciones del INR, por lo que se inició tratamiento con rivaroxabán 20mg cada 24 h como uso compasivo. Tras 3 años de seguimiento de tratamiento con rivaroxabán, el paciente no ha presentado nuevos eventos trombóticos y ha mantenido los niveles de dímero D por enzimoinmunoanálisis dentro de la normalidad.
A) Cardiorresonancia con imagen eco de gradiente de 4 cámaras. Lesión polipoidea endocavitaria de 12×9mm dependiente del endocardio en la región apical del ventrículo izquierdo, isointensa sin realce significativo tras contraste. B) Angiotomografía computarizada de troncos supraaórticos con imagen de corte axial. En el sistema carotídeo derecho se aprecia trombo adherido a la pared de la arteria carótida interna derecha desde su origen, que reduce su calibre y que acaba ocluyendo la arteria. C) Tomografía computarizada abdominal que muestra trombosis de la vena esplénica, de la porta hepatis con extensa área de infarto esplénico.
Varón de 26 años, con SAF por anticoagulante lúpico asociado a lupus eritematoso sistémico (LES), que comenzó hace 10 años con afectación articular, cutánea y renal (glomerulonefritis proliferativa difusa con síndrome nefrótico). En tratamiento de mantenimiento con micofenalato de mofetilo 1000mg/12 h, prednisona 2,5mg, ácido acetilsalicílico 100mg, losartán 50mg e hidroxicloroquina 200mg cada 24 h, con estabilidad del LES y sin datos de afectación renal. Tuvo episodio de tromboembolismo pulmonar con 19 años e inició tratamiento con acenocumarol. Tres años después, episodio de ETEV en el miembro inferior izquierdo, sin estar en rango terapéutico (INR de 1,2). Posteriormente, mantuvo controles más exhaustivos de AVK y HBPM suplementaria, si era necesario. Con 24 años, presentó un infarto esplénico secundario a trombosis del eje esplenoportal (fig. 1C), con un INR de 3,4 y TRT del 71% durante el último año antes del evento. En fase aguda recibió tratamiento con HBPM a dosis terapéuticas (enoxaparinamg/kg/12 h) y tras estabilidad clínica y radiológica se continúa con rivaroxabán 20mg/24 h como uso compasivo. Desde entonces, no ha presentado ningún nuevo evento de ETEV durante el período de seguimiento de 2 años objetivado en los controles radiológicos y analíticos.
DiscusiónPresentamos 2 casos clínicos de enfermedad tromboembólica en los cuales el tratamiento con rivaroxabán ha logrado estabilizar el SAF tras fracaso con antivitamina K. Clásicamente, en la fase aguda se ha usado la HNF o la HBPM, y posteriormente se secuencia a AVK. En casos refractarios, en la terapia de mantenimiento con AVK se ha incrementado el rango del INR de los AVK o se ha empleado la HBPM, combinados con antiagregantes en función de los casos1. La heparina de bajo peso en uso prolongado ocasiona un perjuicio para el paciente por su administración subcutánea, con molestias, sobre todo a nivel local en la zona de la punción y posibilidad de efectos adversos, como la disminución de la densidad mineral ósea, trombocitopenia e hipertransaminasemia.
La diana terapéutica de los nuevos anticoagulantes orales (NACO) como el rivaroxabán (anti-Xa) presenta un mecanismo de acción similar a la HBPM. Al ser un fármaco con una acción predecible y baja tasa de interacciones medicamentosas, hacen que tenga un futuro prometedor en pacientes que presentan mal control con la terapia anticoagulante clásica. Por otra parte, el rivaroxabán, según investigaciones recientes, puede tener un beneficio adicional al limitar la activación del complemento2 y en resultados del estudio RAPS (fase ii) no es inferior a warfarina en el SAF3. Se han usado los NACO en SAF, con resultados habitualmente favorables4–7. Se debe destacar la serie publicada por Malec et al., con 56 pacientes (49 de ellos con rivaroxabán) con un seguimiento medio de 22 meses y recurrencia de ETEV del 5,8% por año5. En las investigaciones desarrolladas por Haladyj y Olesinska en 23 pacientes y Son et al. en 12 tratados con rivaroxabán, presentaron recurrencia en 1 y 2 casos, respectivamente4,7. También se debe hacer mención al desarrollo de eventos trombóticos después de la sustitución de warfarina por un NACO, como en la publicada por Schaefer et al. con una serie de 3 pacientes (uno con dabigatrán y 2 con rivaroxabán8) o un caso de SAF castatrófico tras el cambio de warfarina por rivaroxabán9. Actualmente, están en desarrollo ensayos clínicos en los que se determinará qué papel desempeñan los NACO en el SAF3,10.
En ambos casos clínicos (uno por mal control de la anticoagulación con fluctuaciones del INR u otro con fenómenos de trombosis a pesar de una adecuada anticoagulación oral con AVK) se les propuso tratamiento con rivaroxabán con un seguimiento analítico, además de pruebas de imagen, sin objetivarse nuevos fenómenos trombóticos y buen control del SAF.
ConclusionesEl tratamiento con rivaroxabán se podría considerar como una alternativa terapéutica en pacientes con SAF no controlados con AVK. Nuevas investigaciones determinarán el papel de los NACO en el SAF.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesNinguno.