Analizar los acontecimientos adversos (AA) y la supervivencia de las terapias biológicas (TB) en el registro paraguayo-uruguayo de AA, Biobadaguay.
MétodoEstudio observacional, prospectivo de duración indeterminada. Se han incluido pacientes al inicio de la TB y controles. Se han registrado variables clínicas, biológicas y relacionadas con el tratamiento.
ResultadosSe realizaron 826 registros (650 TB y 176 controles). El 70,9% fueron mujeres y el diagnóstico más frecuente fue la artritis reumatoide (AR) (63,2%). La TB más utilizada fue el adalimumab (56,6%) y la causa más frecuente de interrupción, la ineficacia (42,1%). La incidencia de AA en pacientes con TB fue de 143,9 (128,8-160,8) por 1.000 pacientes/año. En el estudio comparativo de AA en función del diagnóstico, se observó que la artritis idiopática juvenil (AIJ) se asoció a más AA globales (RTI = 2,3; IC 95%: 1,6-3,4; p = 4,27×10−6), mientras que la AR se asoció a un mayor número de AA graves (RTI = 2,20; IC 95%: 1,2-4,1; p = 1,17×10−2). Por otro lado, el tratamiento con tocilizumab se asoció a una mayor tasa de AA (RTI = 2,69; IC 95%: 1,90-3,82; p = 3,13×10−8). El diagnóstico de AIJ, el tratamiento con corticoides y el número de TB previas se asociaron a la disminución de la supervivencia de las TB.
ConclusiónEn este primer informe del registro Biobadaguay, la principal causa de interrupción de la TB fue la ineficacia. Con relación al diagnóstico, la AR y la AIJ se asociaron a un mayor riesgo de AA. En este registro, se identificaron variables relacionadas a una menor supervivencia de las TB.
Analyze adverse events (AE) and survival associated with biologic therapies (BT) in the Biobadaguay, the Paraguayan Uruguayan registry of adverse events.
MethodsProspective, observational study of undetermined duration. Patients on BT at initiation and controls were included. Clinical, biological and treatment variables were registered.
ResultsA total of 826 registers were entered (650 BT and 176 controls); 70.9% were women and rheumatoid arthritis (RA) was the most frequent diagnosis (63.2%). The BT most often used was adalimumab and the main cause of discontinuation was loss of efficacy (42.1%). The incidence of AE of patients on BT was 143.9 (128.8-160.8) per 1000 patients/year. In the comparative study of AE related to diagnosis, juvenile idiopathic arthrosis (JIA) was associated with a higher overall number of AE (RTI = 2.3; 95%CI: 1.6-3.4; P = 4.27 ×10−6), whereas RA was associated with a higher number of serious AE (RTI = 2.2; 95% CI: 1.2-4.1; P =1.17 ×10−2). On the other hand, treatment with tocilizumab was associated with a higher rate of AE (RTI = 2.69; 95% CI: 1.9-3.82; P = 3.13 ×10−8). In JIA, treatment with corticosteroids and number of previous BT was associated with a decrease in BT survival.
ConclusionIn this first report of the Biobadaguay registry, the main cause of BT discontinuation was loss of efficacy. In terms of the diagnosis involved, RA and JIA were associated with a higher risk of AE. In this registry, variables related to a shorter survival of BT were identified.
El uso de las terapias biológicas (TB) ha revolucionado el tratamiento de las enfermedades reumáticas crónicas. Al regular el desequilibrio celular y molecular propio de la inflamación objetivada en estas enfermedades, han permitido que un mayor número de pacientes alcancen la remisión o una baja actividad de la enfermedad1.
Debido a que la acción de estos agentes no se limita solo a la articulación, su uso puede asociarse a eventos secundarios inesperados. Actualmente existen varios agentes biológicos aprobados para su uso en reumatología, y cada uno de ellos posee estructura molecular y mecanismos de acción diferentes. Esto determina la posibilidad de desarrollar eventos secundarios específicos para cada uno de ellos2.
Un gran número de ensayos clínicos y estudios observacionales han demostrado la eficacia y seguridad de las TB, sin embargo, el seguimiento a largo y mediano plazo ha sido limitado3. Por esta razón se consideró necesario realizar el seguimiento de estos agentes, en escenarios reales y en pacientes no seleccionados. Es así que surgieron en los últimos años registros de TB en diferentes países, la mayoría de ellos en países desarrollados4,5. Actualmente son escasos los datos sobre las TB en los países emergentes6-8. Estos países presentan una realidad socioeconómica, epidemiológica y demográfica diferente a la de los países desarrollados, lo que podría influir en la respuesta terapéutica y en la presentación de determinados acontecimientos adversos (AA).
En este sentido, en el año 2008 en el marco de BiobadAmérica se inició el registro uruguayo de AA con terapias biológicas BiobadaUruguay por iniciativa de la Sociedad Uruguaya de Reumatología. Posteriormente, en el año 2012 la Sociedad Paraguaya de Reumatología inició el registro de AA con terapias biológicas BiobadaParaguay. Con el fin de adaptarse a la llegada de los agentes biosimilares, además de establecer un seguimiento más estricto de los pacientes, BiobadAmérica entró en una nueva fase de registro. En este contexto, la sociedad uruguaya y la paraguaya se unieron a esta nueva fase en una plataforma conjunta de la que surgió Biobadaguay (el registro paraguayo-uruguayo de AA con TB).
El objetivo del presente estudio es el analizar la seguridad y la supervivencia de las TB en el registro conjunto Biobadaguay.
Material y métodosBiobadaguay es un estudio prospectivo observacional de la seguridad de las TB en pacientes con enfermedades reumatológicas. El registro incluye a pacientes de Paraguay y Uruguay en la misma plataforma: cada país participa de manera independiente, con un coordinador común para ambos. Los pacientes se incluyen en el registro a medida que inician el tratamiento diana y permanecen en él mientras lo siguen. Dado que se desconoce si la exposición puntual a biológicos tiene efectos a largo plazo, se considera que los pacientes están expuestos de forma indefinida, de modo que el paciente incluido es seguido aun después de haber suspendido la TB. Los pacientes que entran en el registro son evaluados al menos una vez cada año, salvo que se produzcan notificaciones por presentar cambios en el tratamiento (por ejemplo, suspensión, cambios de fármaco) o por aparición de AA. Dentro del registro, existe un grupo de pacientes con enfermedades reumáticas inflamatorias autoinmunes con tratamiento tradicional sin TB que conforman el grupo control.
En el presente registro se incluye a todos los pacientes de la primera fase del proyecto que cuentan con los datos actualizados requeridos por la nueva plataforma y a todo paciente que inicie una nueva TB.
El registro se realiza en una plataforma electrónica (https://biobadaguay.ser.es) a la cual se accede mediante una clave y una contraseña para cada centro participante. El paciente ingresado figura con un número de código para mantenerlo anónimo y preservar la confidencialidad de los datos. El registro presenta 3 apartados: a) datos del paciente, donde se registran datos demográficos (edad, sexo…), datos clínicos (diagnóstico, fecha del diagnóstico y especificaciones de la enfermedad), comorbilidades, índice de comorbilidad de Charlson9; b) tratamiento, donde figura el fármaco biológico (dosis y vía de administración) o si es paciente del grupo control, fecha de inicio de tratamiento, estudio de tuberculosis, actividad de la enfermedad al inicio (DAS28 o BASDAI/ASDAS o SLEDAI), tratamiento concomitante, fecha de suspensión del tratamiento y su causa. En este apartado se registra la visita de seguimiento anual (fármaco, dosis y vía de administración), la actividad de la enfermedad y el tratamiento concomitante. El fármaco biológico figura con el nombre comercial para distinguirlo del biosimilar; c) AA, donde se registra el tipo de AA, el desenlace y su gravedad. Se utiliza la nomenclatura MedDRA (Medical Dictionary for Drug Regulatory Activites) para clasificar cada uno de los AA (www.meddra.org). Para el estudio de causalidad del AA se utiliza el algoritmo naranjo10.
Para el control de calidad de los datos se lleva a cabo un monitoreo del 100% de los casos en línea. El monitor se contacta con el encargado de cada centro mediante mensajes en línea para corregir errores o realizar actualizaciones.
Análisis estadísticoPara los AA se calculó la tasa de incidencia (TI) por 1.000 pacientes/año con los intervalos de confianza del 95% (IC 95) basados en la distribución de Poisson. Para el estudio comparativo de incidencia de AA se utilizó la regresión de Poisson, obteniendo la razón de tasa de incidencia (RTI), su IC 95% y el valor de significación estadística p (valor de significación nominal 0,05). La supervivencia media de las TB fue determinada con el estimador de Kaplan-Meier. Para evaluar el efecto de las variables predictoras se utilizó el modelo de regresión de Cox, con el que se obtuvieron el valor de significación estadística y el cociente de riesgo. Los pacientes que continuaban recibiendo el tratamiento al momento del cierre del estudio fueron censurados por la derecha. Al analizar de forma independiente la supervivencia respecto a cada motivo de retirada, el resto de los motivos fueron también censurados por la derecha al momento de la retirada. Para el análisis estadístico se utilizó el software R v. 3.4.0 (https://www.r-project.org/).
ResultadosEn Biobadaguay participaron en Paraguay el Hospital Central del Instituto de Previsión Social y el Hospital de Clínicas de la Universidad Nacional de Asunción. En Uruguay participaron el Instituto Nacional de Reumatología, el Hospital Pereira Rosell y el Centro Asistencial Médico de Soriano. Para el presente estudio se incluyeron todos los pacientes registrados desde el 1 de octubre del año 2008 hasta el 31 de mayo del año 2017.
Características clínicas de los pacientes y tratamientosSe realizaron 826 registros desde noviembre de 2016 hasta mayo del 2017, de los cuales 700 pertenecían a la fase anterior del registro (datos registrados desde el 2008 y actualizados a la plataforma actual). De estos, 176 correspondían a controles y 650 a TB. Fueron mujeres 586 (70,9%), el valor de la media de la edad al inicio del tratamiento fue de 46,6 ± 14,4 años y el valor de la media de la duración de la enfermedad al inicio de tratamiento fue de 11 ± 8,8 años. La comorbilidad más frecuentemente observada fue la hipertensión arterial en 197 pacientes (23,8%). El diagnóstico más frecuente fue la artritis reumatoide (AR) en un 63,2% de los pacientes, seguido de la artritis idiopática juvenil (AIJ) en un 11,3%. Las principales características clínico-epidemiológicas de la población se presentan en la tabla 1y la distribución de la población considerando los diagnósticos en la tabla 2.
Características clínico-demográficas de los pacientes al inicio del tratamiento
| Variables | Global | Controles | TB |
|---|---|---|---|
| Pacientes (n) | 826 | 176 | 650 |
| Edad (media ± DE) | 46,6 ± 14,4 | 49,4 ± 14,1 | 45,7 ± 14,3 |
| Mujeres (%) | 70,9 | 77,0 | 68,9 |
| ANA+ (%) | 13,1 | 14,7 | 12,7 |
| FR (%) | 46,3 | 58,5 | 43,2 |
| Anti-CCP (%) | 42,7 | 66,3 | 36 |
| DAS28 (media ± DE) | 5,2 ± 1,2 | 4,5 ± 1,5 | 5,4 ± 0,9 |
| BASDAI (media ± DE) | 6,4 ± 2,04 | 5,8 ± 1,49 | 6,4 ± 2,1 |
| Comorbilidades n (%) | |||
| Hipertensión arterial | 197 (23,8) | 58 (32,95) | 141 (21,7) |
| Cardiopatía isquémica | 8 (1,0) | 3 (1,7) | 5 (0,8) |
| Insuficiencia cardiaca | 8 (1,0) | 3 (1,7) | 5 (0,8) |
| Diabetes | 36 (4,4) | 11 (6,3) | 25 (3,8) |
| Dislipidemia | 53 (6,4) | 16 (9,1) | 37 (5,7) |
| Osteoporosis | 29 (3,5) | 11 (6,3) | 18 (2,8) |
| Insuficiencia renal | 2 (0,2) | 0 (0,0) | 2 (0,3) |
| Enfermedad pulmonar obstructiva crónica | 10 (1,2) | 3 (,1,7) | 7 (1,1) |
| Tabaquismo | 111 (13,4) | 15 (8,5) | 96 (14,8) |
| Cáncer | 9 (1,1) | 7 (3,9) | 2 (0,3) |
| Índice de Charlson (media ± DE) | 0,29 ± 0,6 | 0,31 ± 0,59 | 0,29 ± 0,55 |
ANA: anticuerpos antinucleares; Anti-CCP: anticuerpos anticitrulínados; BASDAI: Bath Ankilosing Spondylitis Disease Activity Index; DAS28: Disease Activity Score; DE: desviación estándar; FR: factor reumatoide; N: número; TB: terapias biológicas.
Distribución de los pacientes considerando el diagnóstico
| Diagnósticos | Global (n = 826) n (%) | Controles (n = 176) n (%) | TB (n = 650) n (%) |
|---|---|---|---|
| Artritis reumatoide | 522 (63,2) | 144 (81,8) | 378 (58,2) |
| Artritis idiopática juvenil | 93 (11,3) | 1 (0,6) | 92 (14,2) |
| Espondilitis anquilosante | 87 (19,5) | 6 (3,4) | 81 (12,5) |
| Artropatía psoriásica | 58 (7,0) | 6 (3,4) | 52 (8,0) |
| Lupus eritematoso sistémico | 18 (2,2) | 16 (9,1) | 2 (0,3) |
| Espondiloartropatía indiferenciada | 10 (1,2) | 1 (0,6) | 9 (1,4) |
| Artritis enteropática | 8 (0,9) | 0 (0) | 8 (1,2) |
| Poliartritis seronegativa | 6 (0,8) | 2 (1,1) | 4 (0,6) |
| Espondiloartropatía indiferenciada juvenil | 4 (0,5) | 0 (0) | 4 (0,6) |
| Uveítis sin enfermedad reumática | 4 (0,5) | 0 (0) | 4 (0,6) |
| Polimiositis | 3 (0,4) | 0 (0) | 3(0,5) |
| Espondilitis anquilosante juvenil | 3 (0,4) | 0 (0) | 3 (0,5) |
| Espondilitis axial no radiológica | 3 (0,4) | 0 (0) | 3 (0,5) |
| Vasculitis | 3 (0,4) | 0 (0) | 3 (0,5) |
| Síndrome de superposición | 1 (0,1) | 0 (0) | 1 (0,2) |
| Sarcoidosis | 1 (0,1) | 0 (0) | 1 (0,2) |
| Artritis reactiva | 1 (0,1) | 0 (0) | 1 (0,2) |
| Enfermedad mixta del tejido conectivo | 1 (0,1) | 0 (0) | 1 (0,2) |
TB: terapias biológicas.
Se registraron 973 ciclos de tratamiento, 778 correspondían a TB y 195 a controles. De los 778 tratamientos con TB: 440 (56,6%) correspondían a adalimumab, 184 (23,70%) a etanercept, 75 (9,6%) a tocilizumab, 44 (5,70%) a rituximab, 27 (3,50%) a infliximab, 4 (0,51%) a golimumab, 3 (0,38%) a un biosimilar de infliximab y uno (0,13%) a abatacept. Los tratamientos concomitantes registrados al inicio de la TB por orden de frecuencia fueron: metotrexato en un 71,9% (n = 559), glucocorticoides en un 47,6% (n = 370), leflunomida en un 26,7% (n = 208), hidroxicloroquina en un 16,6% (n = 197), sulfasalazina en un un 5,5% (n = 50) y, en menos del 5%: azatioprina, ciclosporina, ciclofosfamida, mesalazina y micofenolato. Con relación a los controles, los tratamientos registrados fueron: metotrexato en el 68,7% (n = 134), glucocorticoides en el 44,1% (n = 86), hidroxicloroquina en el 34,9% (n = 68), leflunomida en el 29,7% (n = 58), azatioprina en el 6,7% (n = 139) y en menos de un 5%: ciclofosfamida, sulfasalazina y micofenolato. Se registraron 254 (26,10%) retiradas del total de los tratamientos, 26 en los controles y 228 en las TB. Los motivos de interrupción estratificada por tratamiento se muestran en la tabla 3.
Interrupción estratificada por tratamiento
| Tratamiento | n suspensión | Ineficacia % | AA % | Remisión % | Pérdida % | Otros % |
|---|---|---|---|---|---|---|
| Control (n = 195) | 26 | 23,1 | 26,9 | 15,4 | 15,4 | 19,2 |
| TB (n = 778) | 228 | 42,1 | 29,4 | 7,5 | 7 | 14 |
| Adalimumab (n = 440) | 139 | 44,6 | 27,3 | 7,2 | 5,8 | 15,1 |
| Etanercept (n = 184) | 51 | 45,1 | 25,5 | 11,8 | 9,8 | 7,84 |
| Tocilizumab (n = 75) | 23 | 21,7 | 39,1 | 4,4 | 8,7 | 26,1 |
| Rituximab (n = 44) | 8 | 50,0 | 25,0 | 0,0 | 12,5 | 12,5 |
| Infliximab (n = 27) | 7 | 57,1 | 42,9 | 0,0 | 0,0 | 0,0 |
| Otros* (n = 8) | 0 | 0,0 | 0,0 | 0,0 | 0,0 | 0,0 |
AA: acontecimientos adversos; n suspensión: número de suspensiones; TB: terapia biológica.
Se identificaron 358 AA, 330 (92,2%) en el grupo con TB y 28 (7,8%) en el grupo control. Fueron 279 (77,9%) AA leves y 79 (22,01%) AA graves. El porcentaje de AA graves en el grupo control fue del 17,86% y en el grupo de TB, del 22,4%. La TI global de AA en pacientes en TB fue de 143 (IC 95%: 128,8-160,8). Al estratificar por gravedad, se observaron unas TI de 32,6 (IC 95%: 25,3-40,5) y 111,6 (IC 95%: 98,4-126,2) para AA graves y leves, respectivamente. En referencia al grupo control, la TI fue 38,7 (IC 95%: 25,7-58,9), con 31,8 (IC 95%: 20,2-47,7) para AA leves y 6,92 (IC 95%: 2,3-16,1) para AA graves.
Los AA observados en pacientes en tratamiento con TB de acuerdo con la clasificación MedDRA se presentan en la tabla 4. De los 330 AA en pacientes con TB, la infección fue el AA más frecuente (n = 175; 53% del total de AA con TB): de carácter leve 136 (77,7%) y graves 39 (22,3%). Así mismo, del total de 74 AA graves en TB, la infección fue la más frecuente (50,7%; n = 39/74). Entre los 39 AA infecciosos graves, la infección de vías respiratorias fue la más frecuente (43,6%). Entre los AA infecciosos graves se registraron 5 casos de tuberculosis. La incidencia global de infecciones por cada 1.000 pacientes/año con TB fue de 76,3 (IC 95%: 65,4-88,5): 59,3 (49,76-70,2) en las infecciones leves y 17 (12,1-23,3%) en las graves. Se observaron 6 neoplasias, de estas 3 fueron de mama, una de pulmón, una de colon y otra gastrointestinal. Se registraron 6 defunciones: una por neumonía, una por sepsis por pseudomonas, una por accidente cerebrovascular, un infarto agudo de miocardio, una por cáncer gastrointestinal y un fallecimiento por cirugía cardíaca.
Acontecimientos adversos en pacientes con terapias biológicas
| Acontecimientos adversos TB: 330 | |||
|---|---|---|---|
| Tipo de AA | N (%) | Leves N (%) | Graves N (%) |
| Infecciones e infestaciones | 175 (53,03) | 136 (77,7) | 39 (22,3) |
| Trastornos de la piel y del tejido subcutáneo | 22 (6,67) | 22 (100) | 0 (0) |
| Trastornos gastrointestinales | 16 (4,84) | 14 (87,5) | 2(12,5) |
| Trastornos vasculares | 14 (4,24) | 8 (57,1) | (42,9) |
| Procedimientos médico-quirúrgicos | 13 (3,94) | 6 (46,1) | 7 (53,9) |
| Lesiones traumáticas, intoxicaciones y complicaciones de procedimientos terapéuticos | 10 (3,03) | 7 (70,0) | 3 (30,0) |
| Trastornos del sistema inmune | 9 (2,73) | 7 (77,8) | 2 (22,2) |
| Trastornos del sistema nervioso | 9 (2,73) | 8 (88,9) | 1 (11,1) |
| Trastorno de la sangre y del sistema linfático | 8 (2,42) | 8(100) | 0 (0) |
| Neoplasias benignas y malignas y no especificadas | 8 (2,42) | 2 (25,0) | 6 (75,0) |
| Trastornos hepatobiliares | 7 (2,12) | 6 (85,7) | 1 (14,3) |
| Trastornos musculoesqueléticos y del tejido conectivo | 6 (1,82) | 5 (83,3) | 1 (16,7) |
| Trastornos generales y del lugar de administración | 4 (1,21) | 3 (75,0) | 1 (25,0) |
| Trastornos oculares | 4 (1,21) | 3 (75,0) | 1 (25,0) |
| Trastornos psiquiátricos | 4 (1,21) | 4 (100) | 0 (0) |
| Trastornos renales y urinarios | 4 (1,21) | 4 (100) | 0 (0) |
| Trastornos respiratorios, torácicos y mediastínicos | 4 (1,21) | 1 (25,0) | 3 (75,0) |
| Exploraciones complementarias | 3 (0,91) | 3 (100) | 0 (0) |
| Embarazo, puerperio y enfermedades perinatales | 2 (0,61) | 2 (100) | 0 (0) |
| Trastornos cardiacos | 2 (0,61) | 1 (50,0) | 1 (50,0) |
| Trastornos del aparato reproductor | 2 (0,61) | 2 (100) | 0 (0) |
| Trastornos del oído y del laberinto | 2 (0,61) | 2 (100) | 0 (0) |
| Trastornos del metabolismo y de la nutrición | 1 (0,30) | 1 (100) | 0 (0) |
| Trastornos endocrinos | 1 (0,30) | 1 (100) | 0 (0) |
AA: acontecimiento adverso; TB: terapia biológica.
En la primera parte del estudio comparativo se analizó la TI de AA en pacientes diagnosticados de AR del grupo control con el grupo en tratamiento con TB. Se observó que la exposición a la TB se asocia de forma muy significativa a un mayor riesgo de presentar AA de cualquier índole (RTI = 4,14; IC 95%: 2,37-7,24; p = 6,18×10−7). El aumento del riesgo observado en pacientes con TB respecto a los controles fue, además, mucho mayor en AA graves (RTI = 12,05; IC 95%: 2,98-48,74) que en leves (RTI = 3,21; IC 95%: 1,74-5,91).
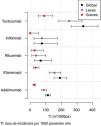
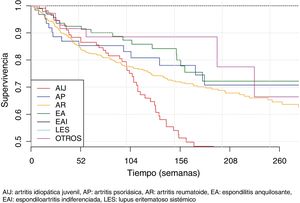
En la segunda parte del estudio comparativo se estudió la incidencia de AA en pacientes con TB en función del diagnóstico, el tipo de TB, la línea de tratamiento y el género. Al analizar la tasa de incidencias de AA con TB en función del diagnóstico (tabla 5) se observó que el diagnóstico de AIJ se asoció de forma muy significativa a un mayor número de AA globales al ser comparado con el resto de los diagnósticos (RTI = 2,3; IC 95%: 1,6-3,4; p = 4,27×10−6). Por otro lado, el diagnóstico de AR se asoció de forma significativa a un mayor número de AA graves al compararse con el resto de los diagnósticos (RTI = 2,20; IC 95% 1,2-4,1; p = 1,17×10−2). La incidencia de AA en función del diagnóstico y la gravedad del AA se muestra en la figura 1.
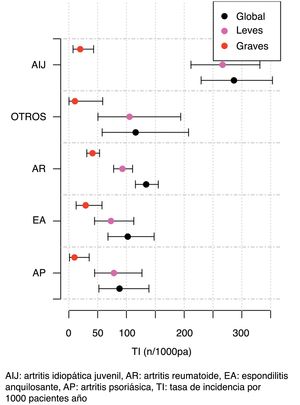
Tasas de incidencia y ratios de tasa de incidencia de acontecimientos adversos(1.000 pacientes/año)
| Variable | Incidencia | RTI global | p |
|---|---|---|---|
| Artritis psoriásica | 88 (52,2-139,1) | 0,59 (0,33-1,04) | 7,03×10−2 |
| Espondilitis anquilosante | 102,3 (68,0-147-8) | 0,68 (0,40-1,17) | 1,63×10−1 |
| Artritis reumatoide | 134,2 (115-6-155-0) | 0,85 (0,62-1,15) | 2,81×10−1 |
| Artritis idiopática juvenil | 286,4 (229,4-353,2) | 2,34 (1,63-3,37) | 4,27×10−6 |
| Adalimumab | 113,5 (96,9-132,1) | 0,57 (0,43-0,77) | 1,86×10−4 |
| Etanercept | 190,4 (152,7-234,6) | 1,44 (1,03-2,02) | 3,30×10−2 |
| Rituximab | 66,9 (26,9-137,8) | 0,45 (0,18-1,13) | 8,93×10−2 |
| Infliximab | 75,0 (24,3-175,0) | 0,51 (0,21-1,23) | 1,35×10−1 |
| Tocilizumab | 340,0 (261,8-434,2) | 2,69 (1,90-3,82) | 3,13×10−8 |
RTI: ratio de tasa de incidencia.
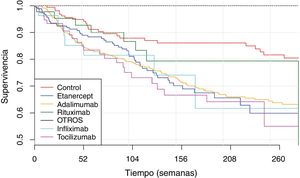
A continuación, se analizó la TI en función del tipo de TB y la gravedad del AA (fig. 2, tabla 5). Se analizó también la TI en función del género y la línea de tratamiento. No se obtuvieron diferencias significativas en función de la línea de tratamiento al comparar la incidencia global considerando la 1.ª línea de TB con las posteriores. La incidencia de cada tipo de AA en función de la línea de tratamiento se muestra en la figura 3. En referencia al género, se observó una incidencia global de AA significativamente mayor (RTI = 1,48; IC 95%: 1,05-2,08; p = 2,54×10−2) en mujeres (TI = 159,7; IC 95%: 140,6-180,6) que en hombres (TI = 108,1; IC 95%: 85,2-135,4).
Supervivencia de las terapias biológicasLa supervivencia media de las TB considerando el diagnóstico fue de 322 ± 18 semanas para la espondilitis anquilosante, 315 ± 22,3 semanas para la artritis psoriásica, 289 ± 8,5 semanas para AR y 233±16,7 semanas para la AIJ (fig. 4). La supervivencia media considerando el agente biológico fue de 271 ± 29,8; 265 ± 7,1; 261 ± 33,9; 258 ± 12,6 y de 250 ± 20,1 para rituximab, adalimumab, infliximab, etanercept y tocilizumab, respectivamente (fig. 5). El efecto de determinadas variables en la supervivencia de las TB se presenta en la tabla 6.
Factores asociados a la supervivencia de las terapias biológicas
| Modelo de regresión de Cox | ||
|---|---|---|
| Variables | p | Hazard-ratio (IC 95%) |
| Edad | 9,9×10−2 | 0,99 (0,99-1,00) |
| Sexo | 1,5×10−1 | 1,25 (0,93-1,68) |
| NTB | 3,3×10−2 | 1,43 (1,03-1,98) |
| AIJ | 2,3×10−4 | 1,80 (1,32-2,46) |
| AP | 2,3×10−1 | 0,72 (0,42-1,23) |
| AR | 8,5×10−1 | 1,03 (0,79-1,34) |
| EA | 7,6×10−2 | 0,65 (0,41-1,05) |
| Etanercept | 7,9×10−1 | 1,04 (0,76-1,43) |
| Adalimumab | 9,4×10−1 | 0,99 (0,76-1,30) |
| Rituximab | 3,1×10−1 | 0,69 (0,34-1,41) |
| Infliximab | 9,9×10−1 | 1,00 (0,47-2,13) |
| Tocilizumab | 4,4×10−1 | 1,19 (0,77-1,83) |
| Corticoides | 1,5×10−2 | 1,38 (1,06-1,79) |
| Metotrexato | 1,5×10−1 | 1,25 (0,92-1,69) |
| Leflunomida | 5,2×10−1 | 0,91 (0,67-1,23) |
| Sulfazalacina | 3,8×10−1 | 1,28 (0,74-2,19) |
| Azatioprina | 6,2×10−2 | 0,27 (0,07-1,07) |
| Cloroquina | 8,0×10−1 | 1,05 (0,74-1,48) |
AIJ: artritis idiopática juvenil; AP: artritis psoriásica; AR: artritis reumatoide; EA: espondilitis anquilosante; NTB: número de terapias biológicas previas.
Al analizar la supervivencia de las TB considerando la retirada por ineficacia, se objetivó que el tratamiento concomitante con corticoides (HR = 2,02; IC 95%: 1,33-3,06; p = 9,48×10−4), el género femenino (HR = 1,66; IC 95%: 1,01-2,72; p = 4,36×10−2) y el número de TB previas (HR = 1,66; IC 95%: 1,07-2,78; p = 2,56×10−2) se asocian de forma significativa a una mayor interrupción por ineficacia. Al analizar la supervivencia de las TB en el grupo de tratamientos en los que suspendieron la terapia por un AA, se objetivó que el diagnóstico de AR (HR = 1,83; IC 95%: 1,07-3,15; p = 02,80×10−2), el número de TB previas (HR = 1,76; IC 95%: 1,00-3,09; p = 4,83×10−2) y la edad avanzada (HR = 1,03; IC 95%: 1,02-1,05; p = 7,14×10−5) se asociaron de modo significativo a una mayor interrupción. Al analizar la supervivencia de las TB considerando la remisión, se observó que el diagnóstico de AIJ (HR = 30,58; IC 95%: 8,77-106,71; p = 7,93×10−8) y el sexo masculino (HR = 1,66; IC 95%: 1,01-2,72; p = 4,36×10−2) fueron las variables asociadas a una mayor interrupción. La edad (HR = 0,83; IC 95%: 0,76-0,90; p = 7,83×10−6) está asociada a una menor interrupción por remisión.
DiscusiónLos efectos a largo plazo así como la seguridad de las TB se han reportado en numerosos estudios y en distintos registros de pacientes, la mayor parte en países desarrollados, y en la mayoría se ratifican la eficacia y seguridad de estos agentes5,11-14. Este es el primer reporte desde la unión de los registros paraguayo y uruguayo en Biobadaguay (el registro uruguayo-paraguayo de AA con TB y biosimilares).
En este registro se analizaron los datos clínicos, epidemiológicos y relacionados con el tratamiento de 650 pacientes en tratamiento con TB. Con relación al género se observó que de forma similar a otros registros sudamericanos (por ejemplo, Biobadasar, Biobadamex y BiobadaBrasil) predominó el sexo femenino y el diagnóstico más frecuente fue la AR6-8. La comorbilidad más común al inicio de la TB fue la hipertensión arterial, dato similar al reportado por el grupo argentino15.
La TB con mayor número de registros fue el adalimumab (56,60%), seguido de etanercept (23,70%). En los diferentes registros se puede observar una exposición variable a las TB. Este dato probablemente esté relacionado con el momento de comercialización y de aprobación de cada agente para su uso en un determinado país. En este sentido, en el registro argentino Biobadasar los fármacos más utilizados fueron etanercept (25,12%) y adalimumab (13,3%), mientras que en BiobadaBrasil fueron infliximab (39,0%) y adalimumab (28,0%) y en Biobadamex fueron etanercept (25,6%) e infliximab (19,8%)6-8.
La principal causa de interrupción de los tratamientos fue la ineficacia del fármaco, seguida de los AA. Estos datos están en concordancia con estudios previos en los que se ha objetivado que tanto la ineficacia como los AA son los 2motivos de retirada más frecuentes7,8. El grupo Biobadaser analizó los patrones de interrupción de las TB durante un periodo de 10 años y en su estudio se observaron patrones de retirada diferentes según el motivo. De forma interesante objetivaron que durante el primer año de tratamiento el principal motivo de retirada fue la pérdida de eficacia, mientras la retirada por AA permanecía estable en el tiempo16.
Uno de los principales objetivos de este estudio fue el analizar la supervivencia de las TB a lo largo de 9 años de registro en condiciones de práctica clínica. De forma similar a lo publicado previamente, hemos objetivado que la supervivencia media de las TB fue mayor para la espondilitis anquilosante al ser comparada con la AR17-19. Se han postulado posibles explicaciones para esta diferencia entre ambas. Se ha propuesto que la menor edad de los pacientes con espondilitis anquilosante, el menor número de comorbilidades, así como también una diferente disponibilidad de TB para el grupo de pacientes con espondilitis anquilosante podrían ser factores determinantes en la supervivencia de las TB en comparación con la AR.
Al analizar la supervivencia de los agentes anti-TNFα, si bien se objetivaron valores medios mayores para el tratamiento con rituximab, seguido por adalimumab, infliximab y etanercept, cabe resaltar que no existieron diferencias significativas al analizar la supervivencia entre los tratamientos. De forma similar a nuestros resultados, Duclos et al. no objetivaron diferencias significativas en la tasa de supervivencia entre el adalimumab, etanercept e infliximab20. Cabe mencionar que, en publicaciones previas, sí se han objetivado diferencias en la supervivencia de los 3agentes anti-TNFα. Este dato podría estar relacionado con varios aspectos, entre los que se debe mencionar el diferente número de pacientes con un agente biológico determinado, además de las diferencias existentes entre los sistemas de salud en cada uno de los países, lo que podría determinar el mayor uso de un agente con relación a otro21.
En el presente estudio los factores asociados de forma significativa a la supervivencia de las TB han sido el número de TB previas (HR = 1,43; IC 95%: 1,03-1,89; p = 3,32×10−2), el tratamiento concomitante con glucocorticoides (HR = 1,38; IC 95%: 1,06-1,79; p = 1,54×10−2) y el diagnóstico de AIJ (HR = 1,80; IC 95%: 1,32-2,46; p = 2,26×10−4). Tanto el número de TB previas como el tratamiento concomitante con glucocorticoides han sido descritas previamente como variables asociadas a una menor supervivencia de las TB22. De forma interesante, en nuestro estudio, hemos observado que el diagnóstico de AIJ se asoció a un mayor riesgo de interrupción de la TB. La retirada de la TB en los pacientes con AIJ se asoció con mayor frecuencia a la interrupción por remisión.
Al analizar la influencia del motivo de suspensión en la supervivencia de la TB, hemos observado que existen determinadas variables asociadas según el motivo de retirada. En este estudio, un mayor número de TB previas se ha asociado a un mayor riesgo de interrupción tanto por ineficacia como por AA. Este dato está en concordancia con estudios previos, en los que se observó que un mayor número de TB previas disminuye la supervivencia de las TB sucesivas. Por otro lado, al analizar el subgrupo de tratamientos en los cuales la retirada fue por remisión, hemos observado que el diagnóstico de AIJ y el sexo masculino fueron las variables asociadas de forma significativa a una mayor probabilidad de retirada por remisión. El hallazgo de que el diagnóstico de AIJ esté asociado a una mayor probabilidad de retirada por remisión explica el resultado previo de que el diagnóstico de AIJ se ha asociado a un mayor riesgo de interrupción del tratamiento biológico.
En el registro Biobadaguay se objetivó un 22,4% de AA graves en el grupo de pacientes con TB. Este valor es superior a lo reportado por otros grupos como Biobadamex (8,84%) y Biobadasar (15,2%)6,8. Sin embargo, este valor se acerca más a lo publicado por el grupo Biobadaser (19,1%) y el grupo colombiano (22,7%)11,23. Al comparar las TI de AA entre el grupo de pacientes con TB con el grupo control, se observó que, de forma significativa, el grupo de pacientes con TB presentó 4 veces mayor riesgo de presentar un AA. Estos datos son similares a los observados en otros registros6-8, no obstante, deberán ser confirmados en cohortes que incluyan un mayor número de controles.
De forma similar a lo publicado en otros registros, el AA más frecuentemente reportado en el grupo de pacientes con TB fueron los procesos infecciosos, que fueron en su mayoría de carácter leve6,11. Con relación a la TI de infecciones (76,3 por cada 1.000 pacientes/año), el resultado obtenido en el presente registro se encuentra de forma intermedia entre lo reportado por el registro Biobadamex (114 por cada 1.000 pacientes/año)6 y el registro Biobadaser (56/1.000 pacientes año)6,11. En Biobadaguay la infección más frecuente fue la de las vías respiratorias, datos similares a los reportados por el grupo de Biobadasar8, pero diferentes al grupo colombiano, en el que las infecciones más frecuentes fueron de las vías urinarias24.
La TI en función del tipo de TB se asoció de modo significativo al tratamiento con tocilizumab tanto para los AA globales como graves; en cambio, el tratamiento con adalimumab se asoció a una menor tasa de AA. Estos datos difieren de los presentados en otros estudios. El grupo japonés REAL encontró un aumento del riesgo significativo de AA graves e infecciones graves cuando compararon tocilizumab y los inhibidores del TNFα, sin embargo, al ajustar el riesgo a variables clínicas y epidemiológicas de los pacientes no se objetivó un aumento de riesgo para AA graves, lo que indica una influencia de las características clínicas de los pacientes en el perfil de seguridad de la TB25. Por otro lado, con relación a los inhibidores del TNFα en publicaciones del registro holandés de AR DREAM (Dutch Rheumatoid Arthritis Monitoring), el riesgo de infecciones graves fue significativamente menor con etanercept comparado con infliximab y adalimumab, sin encontrar diferencias entre adalimumab e infliximab26; sin embargo, Singh et al. no encontraron diferencias entre etanercept, adalimumab e infliximab14.
El diagnóstico de AR se asoció de modo significativo a un mayor riesgo de desarrollar un AA grave. Con relación a este dato, la mayoría de la información sobre la seguridad de las TB proviene de estudios de pacientes con AR, con un limitado número de trabajos que comparen la incidencia de AA entre diferentes enfermedades, lo que dificulta el análisis de este resultado. Al comparar el grupo de pacientes con AR con el grupo de pacientes con espondiloartropatías, el registro británico de espondilitis anquilosante (BSRBR-AS) objetivó un mayor número de AA en el grupo de pacientes con AR y presentó como posible explicación para este hallazgo la mayor edad, número de comorbilidades y tratamientos concomitantes de los pacientes con AR al ser comparados con el grupo de pacientes con espondiloartropatías27.
El presente informe presenta ciertas limitaciones como el número de controles, la inclusión de pacientes pediátricos, el diferente número de agentes biológicos y el registro de AA por parte del investigador. En este sentido, debe ampliarse el número de pacientes controles, ya que no se pueden establecer comparaciones significativas. Además, deben realizarse cambios en los datos de la determinación de la actividad en los pacientes con diagnóstico de AIJ, ya que se utilizan escalas diferentes. Dado que en ambos países los distintos agentes biológicos han tenido una diferencia temporal de comercialización y disponibilidad, el número de registros no es uniforme: es superior para los que fueron primeramente adoptados en los diferentes centros analizados, lo que puede ocasionar sesgos en el análisis de los datos. Otro factor limitante es el posible sesgo en la información de los AA no cumplimentados por el investigador. Es probable que se informen más frecuentemente AA en pacientes con TB, ya que tienen un seguimiento más estricto, y es posible que AA de carácter leve se informen con menor frecuencia. Es por eso por lo que en Biobadaguay se está trabajando para obtener una mejor notificación, ampliar el número de pacientes controles y la variedad de tratamientos con el fin de mejorar la calidad de los datos.
Este es el primer reporte de Biobadaguay, que muestra cuál es la situación de nuestros pacientes con enfermedades reumáticas tratados con TB. Tal y como se ha explicado previamente, los resultados están en concordancia con los presentados por otros registros tanto latinoamericanos como europeos. Es resultado de la colaboración de reumatólogos paraguayos y uruguayos y es coordinado por las sociedades de reumatología de ambos países. Con este registro se pretende obtener información sobre el uso de estas terapias, la cual podrá ser utilizada a múltiples niveles, desde la toma de decisiones médicas hasta institucionales y sociales, para incidir en las políticas de salud.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores agradecen la colaboración de los médicos que participan en Biobadaguay. Paraguay: Pedro Babak, Agustina Maidana, María del Carmen Martínez, Teresa Romero, Yanira Yinde (Hospital Central del Instituto de Previsión Social); Uruguay: Margarita Calegari, Inés Corbacho, Alicia Ramagli, Raquel Teijeiro (Instituto Nacional de Reumatología); Juan Cameto, Rosario Jurado (Hospital Materno Infantil Pereira Rosell), Gonzalo Batersaghi (centro asistencial médico de Soriano), Mariela Harguindeguy (centro del departamento de Colonia).