El síndrome PFAPA (fiebre periódica, aftas orales, faringitis, adenopatías) o síndrome de Marshall1, es una enfermedad autoinflamatoria sin base genética conocida, que afecta predominantemente a los pacientes en la primera década de vida. Se caracteriza por episodios recurrentes de fiebre alta, de 3 a 6 días de duración, acompañados de síntomas que definen el cuadro: faringitis, adenopatías cervicales y aftas orales. El diagnóstico es clínico, y se refuerza por el incremento de reactantes de fase aguda durante las crisis, que se normalizan en periodos asintomáticos, y la negatividad de pruebas microbiológicas. Aunque progresivamente los episodios son menos frecuentes hasta su remisión completa, la recurrencia de los brotes repercute negativamente en la calidad de vida del paciente. Las opciones terapéuticas pueden presentar algunos aspectos controvertidos. Los corticoides orales son el tratamiento de elección para resolver las crisis, sin embargo tras su utilización se ha descrito una mayor recurrencia de los episodios2. La amigdalectomía se emplea en los casos refractarios, pero puede ser discutible su indicación, dado que es una enfermedad que evoluciona a la resolución completa en la mayoría de los pacientes. Se ha empleado profilácticamente distintos fármacos para tratar de disminuir el número e intensidad de los episodios, como la cimetidina y la colchicina3. En los últimos años se está estudiando una posible relación entre el síndrome de PFAFA y los niveles plasmáticos deficitarios de vitamina D, y se ha planteado si el tratamiento con esta vitamina puede modificar el curso de la enfermedad4.
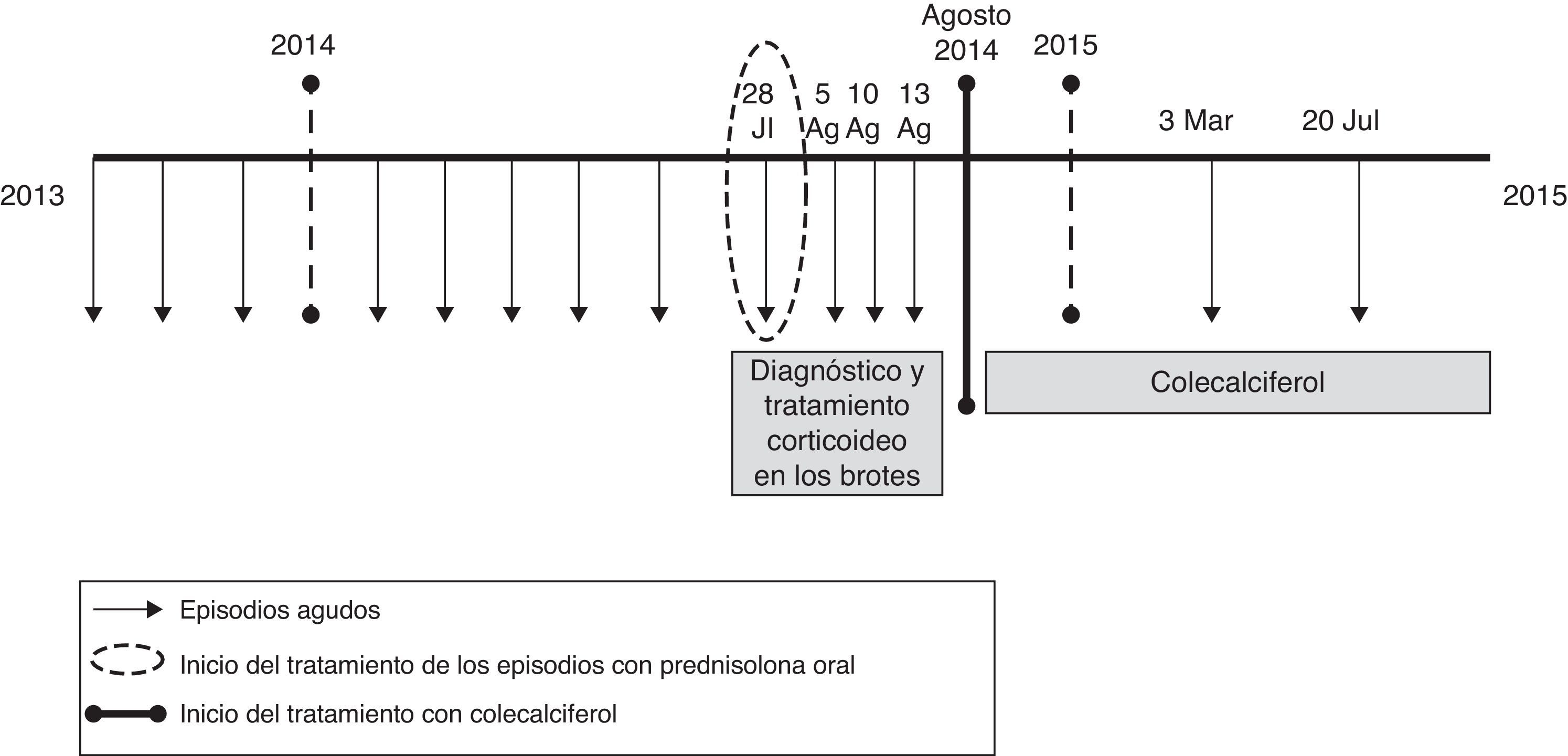
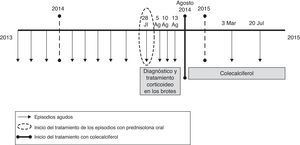
Presentamos el caso de una niña de 32 meses con historia previa de múltiples visitas a urgencias por fiebre, vómitos y amigdalitis recurrente, con una periodicidad de los episodios entre 6 y 8 semanas. En los mismos presentaba elevación transitoria de los reactantes de fase aguda (PCR máxima: 15,39mg/dl) y leucocitosis de hasta 15.000/μl con 85% de neutrófilos, y estudios microbiológicos negativos. Ante la sospecha de un síndrome de PFAPA, en uno de los eventos se realizó una prueba diagnóstico-terapéutica administrando una dosis de prednisolona oral (1mg/kg/dosis), con resolución inmediata de los síntomas. Se observó que, tras varios procesos en los que se administraron corticoides, los episodios se tornaron cada vez más frecuentes. Se solicitaron niveles plasmáticos de 25-OH-vitamina D, con resultado en rango de deficiencia (23,7ng/ml) y se inició tratamiento con 400UI de colecalciferol de forma mantenida hasta normalización de los niveles plasmáticos (40ng/ml). Desde el inicio del tratamiento se ha producido una reducción del número e intensidad de los episodios (fig. 1); y solo ha presentado 2 procesos de intensidad leve en los siguientes 12 meses.
En los últimos años ha cobrado relevancia el papel de la vitamina D como modulador del sistema inmunitario5. Varios estudios epidemiológicos han tratado de determinar la correlación entre la deficiencia de vitamina D y el riesgo de enfermedades inflamatorias, incluyendo trastornos de base alérgica y autoinmune6,7, y se ha planteado si puede constituir una opción terapéutica en alguna de estas enfermedades8. Se ha descrito en estudios sin grupo control que el tratamiento con vitamina D en pacientes con PFAPA reduce el número, duración e intensidad de los episodios9. Sin embargo, no hay ensayos clínicos realizados que comparen la vitamina D con otras opciones terapéuticas o placebo. No se puede determinar, con el estado actual de los conocimientos, si la evolución favorable se debe al tratamiento o a la propia evolución de la enfermedad. Tampoco se ha definido la dosis de vitamina D ni el periodo de tratamiento requerido, por lo que en nuestro caso se optó por una dosis estándar hasta la normalización de los niveles plasmáticos de 25-OH-vitamina D. Pese a estas limitaciones, podría considerarse su utilización en pacientes con PFAPA con situaciones deficitarias de vitamina D, en especial por su perfil de seguridad frente a las alternativas terapéuticas.