Rodilla
La osteoartritis (OA) de la rodilla es una enfermedad muy prevalente. Es la segunda causa más frecuente de discapacidad en el mundo, después de las enfermedades cardiovasculares1. La OA de la rodilla es un proceso degenerativo que se manifiesta por dolor, inflamación y limitación funcional. La mayor parte de los pacientes con OA de rodilla son capaces de controlar sus síntomas con tratamiento no quirúrgico, pero los que se refiere al ortopeda generalmente tienen síntomas graves y requieren tratamiento quirúrgico. Las técnicas quirúrgicas indicadas para el tratamiento de la OA de rodilla son: procedimientos artroscópicos (lavado y limpieza articular), osteotomía alineadora (tibial o femoral) y artroplastias (unicompartimental, patelofemoral o total).
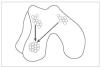
La artroscopia es una técnica mínimamente invasiva que permite, además de visualizar la articulación, diversos procedimientos terapéuticos para el tratamiento de la OA (fig. 1). Está claramente establecido que el procedimiento no modifica el curso de la enfermedad degenerativa y tiene pocas indicaciones2, pero es un procedimiento quirúrgico que se realiza frecuentemente en los hospitales de todo el mundo. Existen varias técnicas artroscópicas que se puede utilizar para el tratamiento de la OA de rodilla.
Figura 1. Vista artroscópica del compartimento lateral de una rodilla derecha. Se observan lesiones de grado IV (hueso expuesto) en tibia y cóndilo femoral además de una lesión meniscal.
Lavado articular artroscópico
Es el más simple y antiguo procedimiento artroscópico, está basado en la dilución de la concentración de las enzimas de degradación y en la remoción de pequeños fragmentos libres de cartílago, menisco y tejido sinovial que producen irritación intraarticular. En 1921, Bircher3 describió el efecto benéfico de la artroscopia en los pacientes con OA de rodilla y de ahí en adelante ha habido innumerables publicaciones al respecto, todas ellas con diferentes resultados, por lo que no es de extrañar que haya diferentes posturas sobre este procedimiento. El problema de la evaluación de la efectividad de este procedimiento radica en que los estudios realizados son heterogéneos en cuanto a las técnicas quirúrgicas utilizadas, las poblaciones estudiadas, los estadios de la enfermedad, las escalas de medición y el análisis estadístico, por lo que son difíciles de comparar. En general está aceptado, al menos en el medio ortopédico, que un lavado artroscópico provee mejoría de corta duración en un 50-70% de los pacientes y que los resultados mejoran cuando se añade a una limpieza articular4. La indicación principal para realizar únicamente un lavado articular artroscópico es cuando el tratamiento conservador supervisado ha fallado, el paciente presenta clínica de dolor e inflamación sin datos de lesiones meniscales o condrales graves y hay datos radiográficos de OA leve (grado I) y/o cuerpos libres pequeños.
Limpieza articular artroscópica
Se entiende por limpieza articular: a) el lavado articular; b) la remoción de cuerpos libres de origen condral u osteocondral; c) menisectomía parcial, y d) condroplastia juiciosa en la que sólo se reseca los fragmentos inestables de cartílago cuidando de no dañar el cartílago sano ni exponer el hueso subcondral2. Las indicaciones son: pacientes con exacerbación de la inflamación y el dolor localizado en las líneas articulares y/o síntomas mecánicos como bloqueo articular; pacientes en que el inicio o la exacerbación de los síntomas tiene relación con algún mecanismo específico de lesión, que puede ser traumático; estudios radiográficos que confirman cuerpos libres; OA en etapas tempranas (grado II, es decir, sin disminución importante de los espacios articulares ni grandes osteofitos), y pacientes con expectativas postoperatorias reales que entiendan que el objetivo de la cirugía es disminuir el dolor y mejorar la movilidad y que el procedimiento no curará su enfermedad. Al igual que con el lavado artroscópico, hay controversia acerca de la efectividad de la limpieza articular. En un artículo publicado en 2002 por Moseley et al5, se concluye que ni el lavado artroscópico ni la limpieza articular son superiores al placebo; sin embargo, al realizar un subanálisis de los pacientes con mejoría sintomática significativa, la resección de lesiones meniscales durante la limpieza articular es un factor que contribuye a mejorar los síntomas. Estos resultados se han reproducido en otros estudios6-9.
Además, de acuerdo con estudios clínicos10 y de resonancia magnética, hasta un 91% de los pacientes con AO sintomática de rodilla cursan con lesiones meniscales11. Existen factores de mal pronóstico de la respuesta al manejo artroscópico; Harwin12 concluye que los pacientes que no se benefician con este procedimiento son los de edad avanzada, aquellos con deformidades angulares importantes (> 5°) y con menisectomías previas; y otro estudio realizado por Spahn et al13 agrega: OA por más de 2 años, obesidad, tabaquismo, osteofitos tibiales y disminución del espacio articular (< 5 mm). Aunque la medicina basada en la evidencia no encuentre datos suficientes para indicar o no indicar el uso de la limpieza articular en el tratamiento de la OA de rodilla14,15, la actitud de la mayoría de los cirujanos ortopedistas, los artroscopistas y la Arthroscopy Association of North America2 es que la limpieza articular es un procedimiento con baja morbilidad y mínimamente invasivo que resulta benéfico en un subgrupo bien seleccionado de pacientes con OA de rodilla, específicamente aquellos con síntomas mecánicos y/o lesiones meniscales en articulaciones sin alteraciones de alineación y OA de grados II o III.
Artroplastia por abrasión y microfracturas
Las dos técnicas se realizan con artroscopia y están indicadas en lesiones condrales de grado IV. La primera se basa en remover 1-2 mm de hueso esclerótico con una fresa motorizada y la segunda, en crear perforaciones en el hueso subcondral con un punzón. En ambas se trata de crear acceso a la circulación subcondral para formar en la lesión un coágulo de fibrina, que se transformará en fibrocartílago, para cubrir el defecto condral. Aunque el autor de la técnica de artroplastia por abrasión publicó buenos resultados16, ha sido difícil su reproducción clínica e incluso se ha comunicado muy malos resultados al utilizarla17. Los resultados con la técnica de microfracturas han sido mejores18-20: en un estudio reciente, Bae et al21 tuvieron un 89% de buenos y excelentes resultados a 2,4 años de seguimiento en rodillas con OA de grado IV. La desventaja de estas técnicas es que se basan en la formación de fibrocartílago, de la que no se sabe con certeza si es capaz de soportar las cargas de compresión y cizallamiento de la rodilla ni su durabilidad22. Al igual que en los otros tipos de tratamientos para la OA de rodilla, son necesarios estudios clínicos prospectivos y aleatorizados para determinar el beneficio real del procedimiento.
Osteoartritis patelofemoral
La OA patelofemoral es una condición de difícil tratamiento y no hay un consenso real sobre su tratamiento quirúrgico. El tratamiento conservador generalmente provee mejoría en el 80% de los casos de dolor anterior de rodilla23. El tratamiento quirúrgico se reserva para los pacientes en que el uso de antiinflamatorios no esteroideos (AINE), la modificación de las actividades y la fisioterapia no son suficientes para la mejoría del dolor. El procedimiento artroscópico más utilizado es la limpieza articular con una liberación del retináculo lateral. Aderinto et al24 y Jackson et al25 han publicado resultados aceptables con este tratamiento, aunque los resultados tienen corta duración.
Reconstrucción del ligamento cruzado anterior en pacientes con osteoartritis
Los pacientes activos con OA de rodilla y lesión del ligamento cruzado anterior (LCA) son un reto de tratamiento para el ortopeda. En estos casos, la artroscopia se utiliza para el tratamiento simultáneo de ambas afecciones, es decir, se realiza una limpieza articular y la reconstrucción del LCA en el mismo acto quirúrgico. Aunque no hay mucha información publicada sobre esta combinación, en un par de estudios se ha visto a corto plazo mejoría del dolor y de la estabilidad de la rodilla26,27.
Hombro
El hombro, a diferencia de la rodilla, se considera como una articulación sin carga axial y su función es compleja, pues requiere un movimiento integrado de 5 articulaciones. La función combinada de éstas, junto con la masa muscular y los tejidos blandos que las envuelven (manguito rotador, cápsula articular, sinovial y ligamentos), le permite tener una amplitud de movimientos mayor que las de otras articulaciones. En el hombro se sacrifica estabilidad por movilidad. Esto la hace susceptible a un sinfín de trastornos que pueden generar OA. La OA glenohumeral (OAGH) es el 3% de todas las osteoartritis, pero no todos los pacientes son sintomáticos.
La etiología de la OA de hombro influye directamente en la evolución y las opciones de tratamiento; la artrosis generalmente se acompaña de otros cambios patológicos tales como pérdida ósea, laxitud, insuficiencia o retracción capsular o rotura completa del manguito rotador; el efecto combinado de estas afecciones causa dolor, pérdida de la movilidad articular y posible pérdida de la estabilidad, lo que influye en la capacidad funcional. Esta limitación condiciona contractura del brazo en rotación interna, lo que altera el eje de la articulación o puede descentrar la cabeza humeral (subluxación posterior) debido a una carga excéntrica, con la consecuente pérdida de cartílago articular en la región posterior de la glenoide28.
Debido al incremento de procedimientos de reparación artroscópica del hombro, se ha agregado una nueva categoría generadora de OA secundaria, calificada de iatrogénica, que puede darse por una mala colocación o la migración de un implante artroscópico (ancla, tornillo, grapa o tachuela). También se ha comunicado condrólisis posterior al uso de radiofrecuencia para tratar lesiones intraarticulares del hombro29.
Signos y síntomas
Generalmente, un paciente con OAGH refiere dolor que se presenta típicamente después de actividades extenuantes y cede con el reposo en sus etapas iniciales o el uso de AINE. En etapas intermedias tienen dolor con las actividades de la vida diaria, y progresivamente, en etapas avanzadas, el dolor se puede presentar en reposo e interferir el sueño nocturno. El dolor puede desencadenarse por pinzamiento sinovial, condral u óseo, fracturas subcondrales, bloqueos, irritación de terminales nerviosas, contractura capsular, espasmo muscular o tendinitis. Posteriormente se presenta disminución de los arcos de movimiento, que puede afectarse en diversos grados, generalmente en un solo plano, excepto en la capsulitis adhesiva que es total; al ignorar dicha pérdida, es frecuente que el diagnóstico específico sólo se realice en el procedimiento quirúrgico30-32.
Tratamiento
El tratamiento depende del estadio en que se encuentre la OAGH. Inicialmente todo paciente debe recibir un programa de rehabilitación encaminado a disminuir el dolor, recuperar el arco de movimiento mediante estiramiento de las estructuras contracturadas y lograr un adecuado equilibrio muscular. Secundariamente, se usan otras modalidades de tratamiento, como suplementos de glucosamina y condroitinsulfato, que pueden proporcionar cierto control sintomático, o infiltraciones de esteroides que, de igual manera, proporcionan un alivio sintomático transitorio; no obstante, el uso de estas infiltraciones debería limitarse debido a los conocidos efectos deletéreos en los tejidos blandos y el cartílago residual33. También se puede valorar el uso de viscosuplementación, aunque los resultados son controvertidos33,34. De no haber resultados en 3 meses con el manejo conservador, se debe decidir si la artroscopia es una opción o se requiere una artroplastia en alguna de sus variantes33,35.
El tratamiento artroscópico depende de la etiología, el estadio de la enfermedad, los síntomas, la edad, las expectativas del paciente y anatomía patológica36 (tabla 1).
Se usa el lavado articular artroscópico y el desbridamiento para la OAGH por los buenos resultados obtenidos en las articulaciones de carga como la rodilla; consiste principalmente en el lavado para retirar detritos, sinovial y cartílago, con remoción de cuerpos libres y resección de desgarros del labrum. La sinovitis en el caso de OA se encuentra típicamente por debajo del manguito rotador (cara articular) y en la raíz del bíceps envolviendo la parte superior del rodete glenoideo33.
El tratamiento para la cápsula articular contracturada debe realizarse con una liberación capsular artroscópica en varios sitios, dependiendo de dónde esté la mayor restricción37,38; aunado a esto se realiza también una liberación del intervalo rotador33,34,38, lo que ayuda a mejorar la flexión y la rotación del hombro. Asimismo, se debe liberar el tendón del subescapular para mejorar la rotación externa. La manipulación con anestesia se deja como uno de los últimos pasos para liberar la fibrosis restante.
El bíceps puede ser un generador de dolor al estar inflamado o hipertrofiado. En ese caso se tiene la opción de realizar una tenodesis si el paciente es joven o una tenotomía si es mayor33, con la probabilidad de dejar como secuela una deformidad en Popeye por retracción de la porción larga del bíceps. En caso de que el labrum se encuentre degenerado y con fibrillas, se debe desbridarlas y regularizarlas. La descompresión subacromial es útil para retirar osteofitos subacromiales y liberar la presión superior39. La resección del extremo distal de la clavícula, conocida como procedimiento de Munford, trata definitivamente la artrosis acromioclavicular y además beneficia con un incremento de la movilidad escapulotorácica33. Las lesiones condrales y el cartílago deslaminado, que generalmente se encuentran en la parte superior de la cabeza humeral, se manejan mediante condroplastia con rasurador, que deja superficies estables y congruentes33,36,39-41 para evitar bloqueos articulares y disminuir la fricción (fig. 2). En la parte posterior del glenoide podemos encontrar hueso expuesto junto con áreas de cartílago (glenoide bicóncava) que causan una subluxación posterior de la cabeza. Se realiza una glenoidoplastia, que implica remover el cartílago articular restante (convertirla en una sola concavidad) para hacer más congruente la articulación, restaurar el centrado de la cabeza humeral y reducir la subluxación posterior, con lo cual disminuye la presión contra la cabeza; dicho procedimiento se realiza alternando los diferentes portales y usando pequeñas fresas para tratar de remover sólo el cartílago de la parte anterior de la glenoide33,34. Dicha pérdida de cartílago genera cuerpos libres intraarticulares, y en caso de encontrarlos, se debe retirarlos porque pueden desencadenar dolor y causar bloqueos articulares32.
Figura 2. Comparación de una articulación glenohumeral normal y una osteoartritis glenohumeral. Hay pérdida del cartílago glenoideo posterior y subluxación posterior de la cabeza humeral.
Cuando encontremos lesiones de grado IV de Outerbridge con buena superficie de cartílago a su alrededor, las microfracturas36,41 son una opción que considerar. Éstas, mediante el estímulo de los componentes de la médula ósea, forman un fibrocartílago; para superficies mayores, la abrasión con una fresa es buena opción (fig. 3); la resección de osteofitos es útil para homogeneizar las superficies óseas acromial y humeral y así evitar zonas de roce y pinzamiento. Finalmente, otras opciones son las artroplastias de interposición, que inicialmente fueron realizadas mediante cirugía abierta pero, con el advenimiento de nuevos implantes y materiales, se pueden realizar por artroscopia. Esta técnica consiste en colocar injertos de fascia que se enrollan e introducen por una cánula, para después desplegarlos en la articulación y fijarlos con suturas y anclas42,43. Recientemente Pennington et al44 están utilizando aloinjertos de menisco lateral como tejido de interposición. Las contraindicaciones para estos dos procedimientos son una glenoide bicóncava o una severa deformidad de la cabeza humeral con una avanzada formación osteofítica.
Figura 3. Artroplastia por abrasión con fresa artroscópica.
Conclusiones
La cirugía artroscópica es útil en el tratamiento quirúrgico de la OA de rodilla y hombro, la mayor parte de los estudios declaran mejoría en un 50-80%45. Como en la mayoría de los procedimientos quirúrgicos, tiene indicaciones muy específicas, por lo que el factor más importante para el éxito es la selección del paciente. Es muy importante que el paciente tenga expectativas reales (disminución del dolor), entienda que la cirugía no modificará el curso de la enfermedad, los beneficios del procedimiento son temporales y existe la posibilidad de que en un futuro requiera algún otro tipo de procedimiento quirúrgico reconstructivo articular.