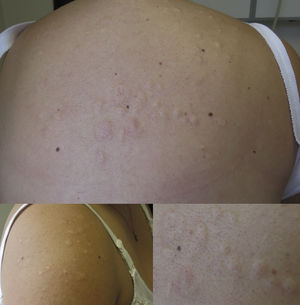
Paciente de sexo femenino de 25 años de edad, sin antecedentes mórbidos. Consultó por lesiones localizadas en la espalda, el tórax anterior y los hombros; en un inicio fueron dolorosas y posteriormente asintomáticas. Al examen físico, en las zonas previamente descritas, destacaban pápulas y placas de color piel, de apariencia laxa, blandas a la palpación (fig. 1). Se sospechó de una anetodermia primaria (AP) y se solicitó una biopsia de las lesiones, la cual informó lo siguiente: piel con epidermis conservada, sin atrofia; dermis papilar sin alteraciones significativas y en dermis reticular infiltrados linfoplasmocitarios perivasculares superficiales, perifoliculares y perianexiales focales. Las fibras colágenas se observaron algo desordenadas desde la dermis reticular media hasta la dermis profunda, y no se observó esclerosis con la tinción de Van Gieson. La tinción de Verhoeff mostró disminución marcada de las fibras elásticas en las áreas de la dermis reticular media y profunda. No se observó aumento de mucina dérmica ni alteraciones de la membrana basal. Con este resultado se hizo el diagnóstico de AP; si bien las muestras presentaron signos de dermatosis inflamatoria, estos fueron hallazgos inespecíficos y no permitieron determinar la causa de la dermatitis que dio origen a la anetodermia.
Posteriormente, la paciente descontinuó sus controles, y 6 años más tarde tuvo un óbito fetal, por lo que ante la sospecha de un trastorno inmunológico de base se realizó un estudio completo que confirmó el diagnóstico de lupus eritematoso sistémico y síndrome antifosfolipídico. Actualmente la paciente se encuentra en tratamiento de sus enfermedades, sin complicaciones secundarias.
La AP es un trastorno infrecuente que ocurre en la piel previamente sana, donde existe una pérdida localizada parcial o total de las fibras elásticas en la dermis papilar y/o reticular media, dando origen a una flacidez focal de la piel1. Clínicamente se manifiesta por pápulas o placas normocrómicas o rosadas, de 0,5 a 3cm de diámetro, con áreas de atrofia y herniación blanda secundaria (fig. 1)2. En la actualidad existe evidencia creciente respecto a la asociación entre la AP y algunos trastornos autoinmunes; el más común de ellos es la presencia de anticuerpos antifosfolípidos, ya sea como hallazgo de laboratorio aislado, como parte de un síndrome antifosfolipídico o en conjunto con otros signos (clínicos y/o de laboratorio) de autoinmunidad, incluyendo el lupus eritematoso sistémico3. Estos trastornos inmunológicos pueden aparecer muchos años después del comienzo de una AP. Por esta razón, en todo paciente con diagnóstico de AP se debe hacer un seguimiento clínico y de laboratorio en busca de trastornos autoinmunes.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesTodos los autores de este artículo declaramos no tener ningún conflicto de intereses.