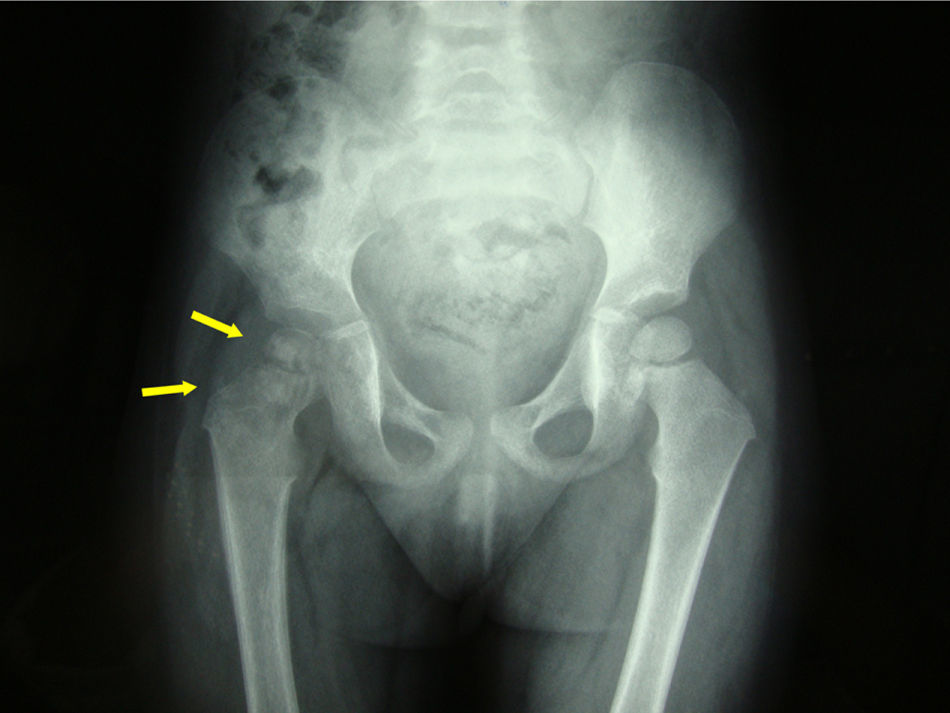
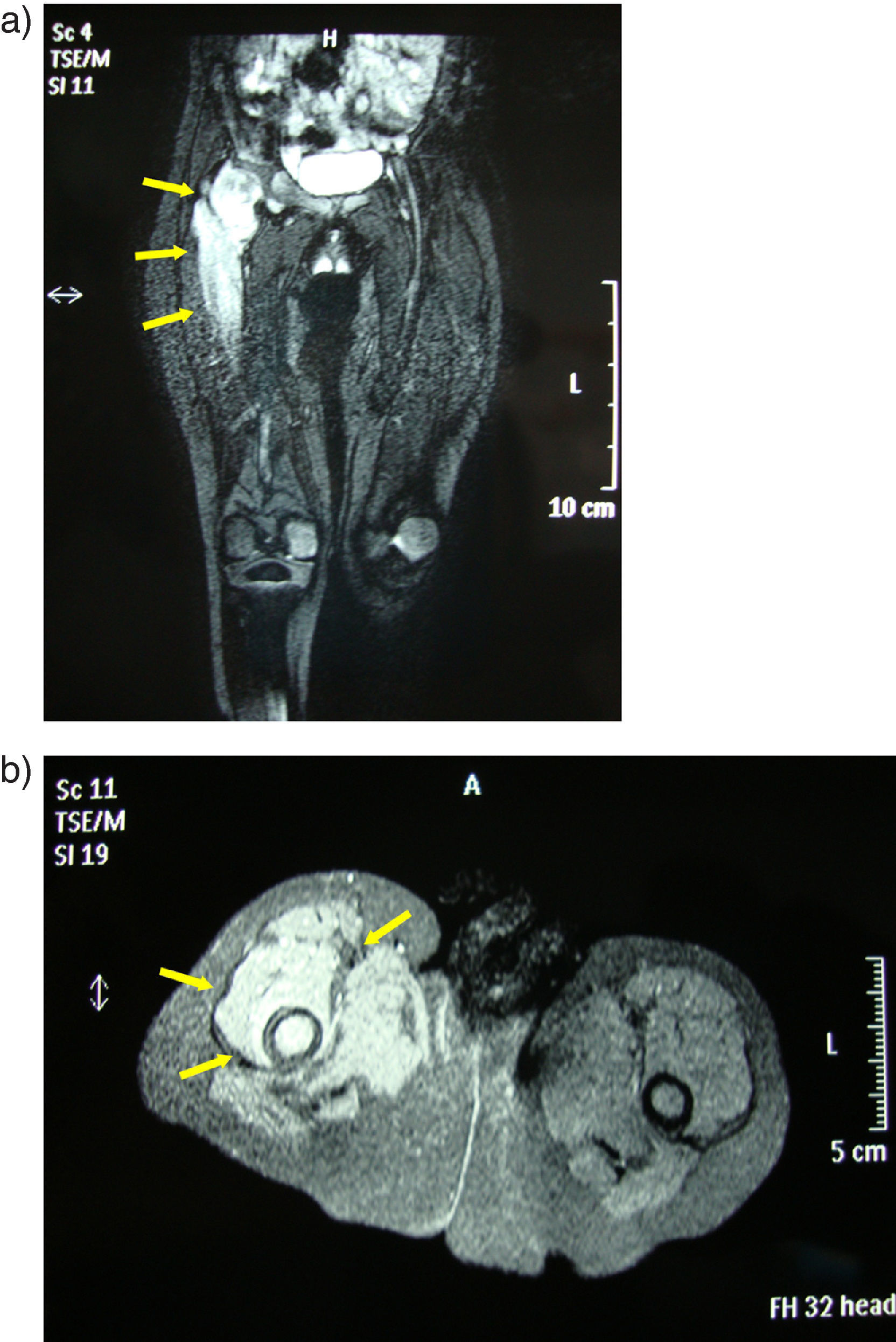
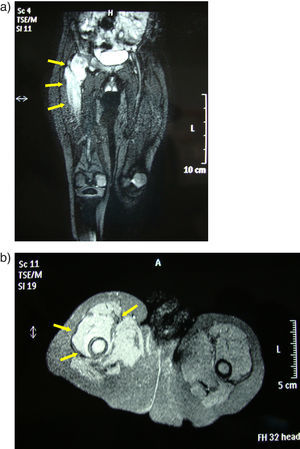
Paciente de 2 años de edad, de origen rumano, sin antecedentes de interés, que consultó por cojera de miembro inferior derecho de 3 meses de evolución. La niña estaba afebril y en la inspección se observó rechazo a la deambulación y al apoyo de dicha extremidad. En la exploración se apreció limitación y dolor a la rotación externa y abducción de la cadera. En la radiografía simple se observó desestructuración de la cabeza femoral (fig. 1). Ante la sospecha de osteomielitis se solicitó una resonancia magnética que mostró hallazgos compatibles con artritis séptica coxofemoral con osteomielitis proximal del fémur (fig. 2a y b).
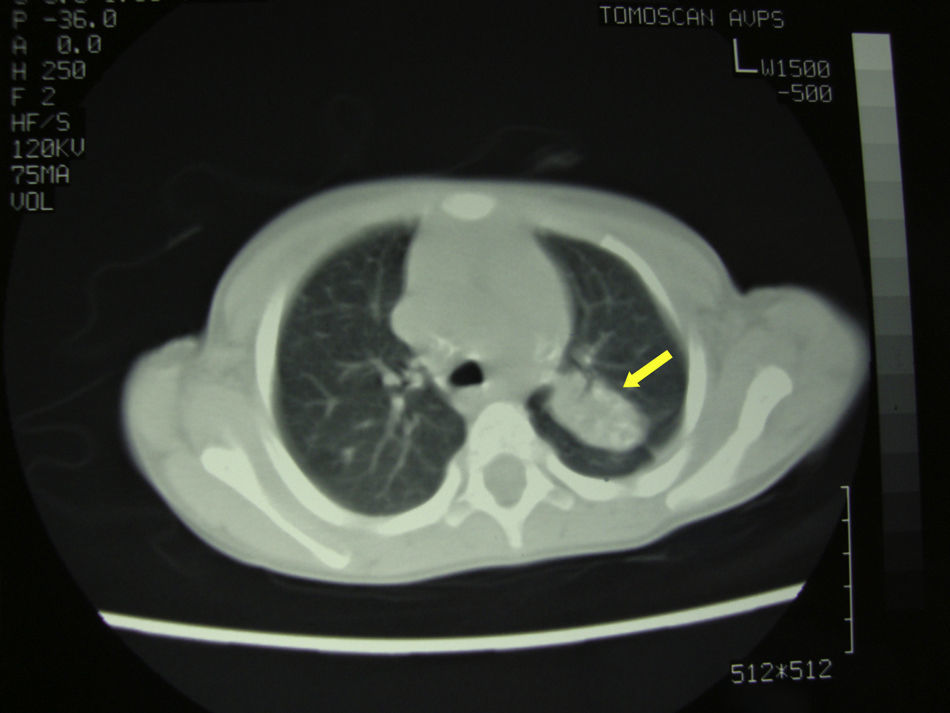
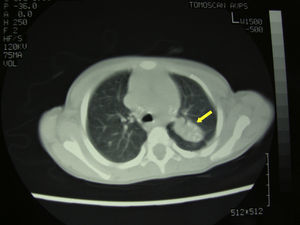
Dada la evolución tórpida, el origen de la paciente y los hallazgos radiológicos se amplió el estudio, realizándose Mantoux que resultó positivo (22mm) y radiografía de tórax en la que se observó consolidación en lóbulo pulmonar superior izquierdo. La TC torácica fue compatible con tuberculosis pulmonar (fig. 3). Se decidió realizar una artrotomía de cadera con limpieza de la zona y toma de muestras. En la tinción de Zhiel-Nielsen se objetivaron bacilos ácido alcohol ressitentes, iniciándose tratamiento con cuádruple terapia (isoniazida, rifampicina, pirazinamida y etambutol). Tras 2 semanas de tratamiento la paciente comenzó a apoyar la extremidad y transcurrido un mes volvió a caminar. Pasados 2 meses, la exploración articular era normal. El cultivo confirmó la presencia de Mycobacterium tuberculosis sensible a isoniazida y rifampicina por lo que, tras 2 meses de cuádruple terapia, se suspendieron el etambutol y la pirazinamida y se continuó tratamiento con dos fármacos durante 10 meses más.
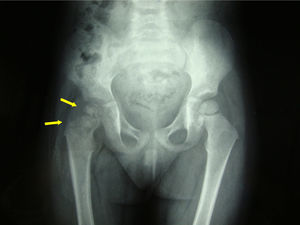
Doce meses después de completar el tratamiento la paciente está asintomática, la marcha y la exploración de la cadera no presentan alteraciones, pero en la radiografía persiste una alteración de densidad a nivel de cabeza femoral, sin colapso de ésta.
ComentariosLa tuberculosis osteoarticular constituye un 10-20% de todos los casos de tuberculosis extrapulmonar y un 2% de todos los casos de tuberculosis1. La vía más frecuente es la hematógena y afectando preferentemente a la columna y menos frecuentemente a la cadera o rodilla en forma de monoartritis. Como en el caso de nuestra paciente, los síntomas constitucionales suelen estar ausentes, lo que produce un retraso en el diagnóstico2. En zonas endémicas suele manifestarse en el primer año tras la infección pulmonar3. El aumento de cepas multirresistentes obliga a tratamientos con cuatro fármacos y a la identificación del perfil de sensibilidad de la cepa4,5.