La enfermedad de Behçet es una vasculitis caracterizada por úlceras bucales y genitales. La afectación neurológica o neuro-Behçet es una manifestación infrecuente, de predominio en el género masculino y que aparece de 2 a 4 años después de la primera manifestación clínica.
El neuro-Behçet cursa ocasionalmente lesiones cerebrales pseudotumorales. Presentamos 2 casos de pacientes diagnosticados de neuro-Behçet tras la detección de lesiones cerebrales pseudotumorales y se realiza una revisión de la literatura.
Behçet‘s disease is a systemic vasculitis characterized by the presence of oral and genital ulcers. Neurological involvement or neuro-Behçet is an uncommon manifestation. It manifestation has predominance in the male gender appearing 2 to 4 years after the first clinical manifestation.
However, neuro-Behçet disease sometimes occurs with pseudotumoral brain lesions. Herein, we present the cases of two patients diagnosed with neuro-Behçet after detection of pseudotumoral brain lesions. A review of the literature is performed.
La enfermedad de Behçet (EB) es una vasculitis sistémica, recurrente, cuyo diagnóstico se realiza mediante criterios clínicos1. La afectación neurológica, aunque infrecuente, es una de las causas de mayor morbimortalidad y se incluye en el diagnóstico diferencial de las enfermedades inflamatorias o desmielinizantes del SNC.2 El neuro-Behçet (NB) es más común en varones y su frecuencia varía según las series entre el 1 y el 59%1–5. La afectación neurológica aparece con frecuencia a los 5 años después del diagnóstico de la EB2, pero puede ser una forma de inicio de la enfermedad, enmascarando el diagnóstico por su presentación atípica1,3. La afectación puede ser parenquimatosa o extraparenquimatosa y en raras ocasiones se describe la presentación en forma de una lesión pseudotumoral2,4,6–14.
A continuación, presentamos 2 casos de pacientes diagnosticados de NB, tras la detección de lesiones cerebrales pseudotumorales.
Casos clínicosCaso1Varón de 63 años, que consultó por alteración de conducta en forma de irritabilidad, agresividad y labilidad emocional, así como dificultad para la marcha y agrafia de un mes de evolución. En la anamnesis el paciente refería historia de úlceras orales recurrentes de 35 años de evolución y genitales en los últimos 6 meses, acompañadas de foliculitis en región genital y extremidades inferiores. En la exploración física se constató desorientación temporoespacial, bradipsiquia, paresia faciobraquiocrural derecha 4/5 y marcha lateralizada a la derecha, junto a úlceras orales y genitales. En las pruebas de laboratorio destacaban: reactantes de fase aguda elevados, serologías para Brucella, sífilis, VHB, VHC, VIH negativas, y estudio de autoinmunidad negativo. Se cursó HLA B51 que resultó positivo. La resonancia magnética nuclear (RMN) cerebral evidencio una lesión ocupante de espacio en el tálamo izquierdo (fig. 1.1). La angiografía de troncos supraaórticos evidenció angioesclerosis de pequeño vaso y afectación ateromatosa de las bifurcaciones carotídeas, así como aneurismas saculares e infundibulares con imágenes de ovillos vasculares en el territorio carotídeo izquierdo, sugestivos de vasculitis. La tomografía toracoabdominal resultó normal. La punción lumbar dio salida a un líquido cefalorraquídeo cristalino con discreta proteinorraquia, sin presencia de bandas oligoclonales. Ante sospecha de NB, se iniciaron pulsos de metilprednisolona seguidas de prednisona oral (1mg/kg/día), colchicina 1mg/12h y azatioprina oral (2mg/kg/día). El paciente presentó mejoría clínica, con desaparición de las úlceras genitales y recuperando su déficit neurológico. Tras 3 meses de tratamiento, se realizó RMN cerebral de control que evidenció una completa resolución de la lesión (fig. 1.2). Tras 15 años de seguimiento, el paciente se encuentra asintomático de la clínica neurológica, sin tratamiento alguno, no obstante ha presentado de forma esporádica aftas bucales que mejoraron con colchicina.
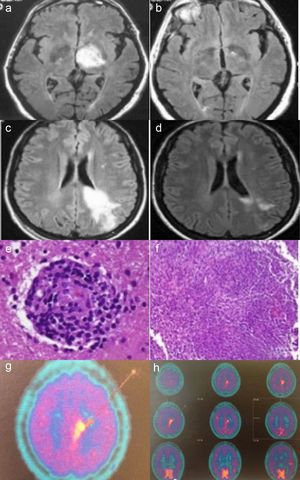
Caso 1: RMN axial FLAIR mostrando lesión hiperintensa en tálamo izquierdo (a). Dos meses después con resolución completa de la lesión (b).
Caso 2: RMN axial FLAIR mostrando una lesión hiperintensa en la sustancia blanca izquierda del área frontoparietal extendiéndose hasta córtex y cuerpo calloso con realce tras gadolinio (c). Después de veinte días de corticoterapia una nueva RMN mostró una importante reducción del componente hiperintenso (d). Hallazgos histopatológicos de la biopsia cerebral que muestran un infiltrado linfocítico perivascular con afectación de los vasos sanguíneos (hematoxilina-eosina) (e). Infiltrado inflamatorio granulomatoso (hematoxilina-eosina), (f). Imagen de PET cerebral con metionina, que evidencia depósito parasagital de C11-metionina sugerente de posible linfoma (g y h).
Mujer de 35 años que consultó por crisis convulsiva generalizada. Refería clínica de parestesias en región malar derecha de dos meses de evolución. La exploración física fue normal. En la analítica destacó: elevación de reactantes de fase aguda, serologías virales para VIH, VHB, VHC negativas, y estudio de autoinmunidad negativo. La RMN craneal evidenció una lesión infiltrativa intraparenquimatosa que afectaba al área frontoparietal izquierda con realce de la captación tras la administración de gadolinio (fig. 1.3), que fue informada como tumor cerebral. Se practicó una punción lumbar: líquido claro acelular, con discreta hiperproteinorraquia, sin presencia de bandas oligoclonales. Se inició tratamiento con dexametasona (12mg/día/IV) con posterior pauta descendente. Tras 20 días la RMN cerebral evidenciaba una reducción significativa de la lesión (fig. 1.4). Se realizó un PET cerebral con metionina, que sugirió linfoma cerebral (figs. 1.7 y 1.8). Se realizó biopsia de la masa cerebral. El estudio histológico evidenció un infiltrado granulomatoso focalmente necrosante con vasculitis linfocitaria (figs. 1.5 y 1.6). Las tinciones de Ziehl-Neelsen, PAS y plata, fueron negativas. Se realizó una TC toracoabdominal, gammagrafía con galio 67, y biopsia transbronquial, que descartaron sarcoidosis. Tres meses después, se evidenciaron úlceras orales y genitales. Se cursó HLA B51 que resultó positivo. Se orientó como NB y se inició tratamiento con pulsos mensuales de ciclofosfamida 1g/mes más dosis descendentes de glucocorticoides. Cinco meses después presentó un nuevo episodio de crisis comicial, se realizó una nueva RMN craneal que evidenció un aumento del tamaño de la lesión. Se suspendió ciclofosfamida por ineficacia, iniciándose tratamiento con azatioprina oral (2mg/kg/día) y se aumentó la dosis de prednisona a 30mg/día, con posterior pauta descendente. A los 4 meses, la RMN craneal no evidenció mejoría de la lesión, por lo que se decidió iniciar tratamiento con infliximab (3mg/kg/iv. cada 8 semanas). Tras 8 dosis de infliximab la masa cerebral disminuyó significativamente; pero la paciente experimentó artralgias difusas rechazando dicho tratamiento, que se sustituyó por adalimumab con buena tolerancia. En la actualidad 5 años después, se mantiene tratamiento con adalimumab 40mg/15 días subcutáneo, en monoterapia con buena tolerancia y sin progresión de su lesión cerebral, durante su evolución presentó episodios de úlceras bucales que se resolvieron con tratamiento sintomático.
DiscusiónLa presentación clínica del NB y su curso, constituyen un diagnóstico complejo5. Se distinguen 2 formas de presentación: la forma aguda con buena respuesta al tratamiento con glucocorticoide e inmunosupresores, y la forma progresiva o crónica (en la que se ha descrito elevación de niveles de IL-6 en LCR) y normalmente resistente a tratamiento con glucocorticoides, ciclofosfamida y azatioprina. En estos pacientes se ha observado una mejor respuesta a metotrexato o/y infliximab15–17. La presencia de lesiones en RMN cerebral compatibles con pseudotumores, constituye una forma de presentación muy poco frecuente de NB especialmente como forma de inicio de la enfermedad2,4. Las manifestaciones neurológicas de la enfermedad de Behçet aparecen de dos a cuatro años después de la primera manifestación clínica, no obstante, existen casos descritos en la literatura científica de NB, en los que las manifestaciones neurológicas preceden a otras manifestaciones de la enfermedad18,19. Por ello, el diagnóstico de EB ante la clínica de lesión única cerebral en ausencia de otros hallazgos como úlceras orales y genitales, resulta complicado.
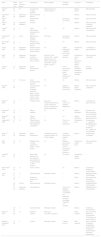
El diagnóstico diferencial del NB incluye esclerosis múltiple, infecciones, enfermedad vascular y tumores. Tanto la TC como la RMN cerebral constituyen pruebas de imagen sensibles para el diagnóstico de lesiones, no obstante, la RMN aporta una mayor sensibilidad19. El hallazgo en una RMN cerebral se describe como lesiones hiperintensas en T2, de asiento predominantemente en la unión mesencéfalo-diencefálica y en los ganglios de la base3,20–22, aunque en ocasiones la lesión se describe en la sustancia blanca periventricular, lo que dificulta el diagnóstico diferencial con esclerosis múltiple. No obstante, existen múltiples localizaciones descritas en la literatura científica (tabla 1) e incluso presentación como masa hipointensa en T26. Para realizar el diagnóstico definitivo frente a una lesión tumoral, es necesario en ocasiones la realización de una biopsia cerebral, como en el segundo caso aportado.
Características clínicas de los casos descritos en la literatura
| Autor | Edad (años) Sexo | Años evolución Behçet | Localización | Punción lumbar | Anatomía patológica | Evolución | Tratamiento |
|---|---|---|---|---|---|---|---|
| Litvan14 1987 | 51 M | 30 | Lesión parieto occipital izquierda | Proteinorraquia con cultivos negativos | ¿ | Mejoría parcial | Glucorticoides |
| Neudorfer14 1993 | 27 M | Diagnóstico simultáneo | Núcleo lenticular derecho | ¿ | ¿ | Mejoría | Glucocorticoides |
| Geny26 1993 | ¿ | ¿ | Región tálamo-capsular | ¿ | Inespecífica. No tumoral. | Mejoría | Glucocorticoides |
| Dupin14 1996 | 20 M | Diagnóstico simultáneo | Cerebelo | ¿ | ¿ | Mejoría | Glucocorticoides Colchicina, azatioprina |
| Visaga27 1996 | 16 F | 2 | Unión bulbomedular hasta pedúnculo cerebral | No | No | Mejoría | Glucocorticoides. Clorambucilo |
| Yoshimura28 2001 | 41 F | Varios | Región tálamo-lenticular izquierda | Pleocitosis | Inespecífica. No tumoral | Mejoría | Glucocorticoides |
| Ben Taarit31 2002 | 26 F | ¿ | Protuberancia y pedículo cerebral derecho | ¿ | No | Mejoría | Glucocorticoides |
| Imoto8 2002 | 50 M | Diagnóstico simultáneo | Ganglios basales, tronco cerebral, y sustancia blanca | No | Células inflamatorias e infiltrado perivascular | Disminución tamaño | 3 emboladas de glucocorticoides |
| Park11 2002 | 52 F | Diagnóstico simultáneo | Hemisferio cerebeloso derecho hasta tercer ventrículo | Linfocitos 25/uL, proteínas 300mg/dL, glucosa normal. No bandas oligoclonales. Anti CMV y herpes simplex negativos | Vasculitis linfocítica | Desaparición inicial. Tres episodios de recidiva. Muerte | Glucocorticoides. Azatioprina |
| Tuzgen6 2003 | 59 F | Diagnóstico simultáneo. | Región frontotemporal derecha. | No. | Gliosis, panvasculitis, trombosis, infarto extenso y proliferación vascular | Mejoría radiológica. Persistencia hemiparesia izquierda. | Escisión quirúrgica. |
| 45 F | Tres meses | Unión mesodiencefálica izquierda | No | No | Mejoría | Glucocorticoides | |
| Bennett7 2004 | 23 M | ¿ | Lóbulo temporal izquierdo invadiendo pedúnculo, tálamo, cápsula interna, ganglios basales, corona radiata posterior | No | Infiltrado inflamatorio perivascular | Mejoría clínico-radiológica | Glucocorticoides. Azatioprina |
| Matsuo12 2005 | 33 M | 7 | Ganglios basales | Pleocitosis 26mm3(mononucleares), niveles normales de glucosa y proteínas. No bandas oligoclonales | Gliosis reactiva con infiltrado inflamatorio | Mejoría | 3 emboladas de glucocorticoides |
| Schmolck30 2005 | 39 M | 5 | Tálamo izquierdo | No | No | Mejoría radiológica | Dexametasona. Bolos mensuales de ciclofosfamida |
| Darmoul10 2006 | 38 M | ¿ | Tálamo izquierdo | ¿ | No | Mejoría radiológica | Glucocorticoides Inmunosupresores |
| Appenzeller4 2006 | 43 F | 20 | Tálamo derecho, núcleo lentiforme, área subtalámica y pedúnculo | No | Gliosis con astrocito gemistocítico | Desaparición masa | Dexametasona 4mg/día IV Metilprednisolona 1g/3 días IV Prednisona 60mg/día VO. Ciclofosfamida |
| Kösters13 2006 | 30 M | Diagnóstico simultáneo | Región frontoparietal | Celularidad, glucosa y proteínas normales. No células malignas | Vasculitis linfocítica de pequeño vaso | Mejoría | Dexametasona Azatioprina |
| Heo9 2008 | 47 M | 10 | Múltiples masas en región izquierda de puente y corteza parietal | No | Infiltrado perivascular linfocítico, necrosis focal, gliosis, histiocitos espumosos | Disminución tamaño masas | Glucocorticoides a dosis altas |
| Varoglu29 2010 | 38 M | ¿ | Mesencéfalo, ganglios de la base bilaterales, región límbico de la cápsula interna y centro semioval | No | No tumoral | Disminución tamaño tumoral | ¿ |
| Bouomrani32 2010 | 45 M | 17 | Tronco cerebral | ¿ | No | Mejoría | Ciclosporina. Prednisona. Ciclofosfamida |
| Noel14 2012 | 57 F | 11 | Capsulolenticular | Meningitis aséptica | ¿ | Mejoría | Metilprednisolona ciclofosfamida |
| 47 M | 3 | Pedúnculos ganglios de la base | ¿ | ¿ | Éxitus | Glucocorticoides, azatioprina ciclofosfamida | |
| 48 M | 10 años | Capsulolenticular | Meningitis aséptica | Mejoría | Metilprednisolona ciclofosfamida | ||
| 34 M | Diagnóstico simultáneo | Capsulotalámico | Necrosis con infiltrado inflamatorio con infiltrado por neutrófilos, linfocitos y macrófagos compatible con vasculitis | Mejoría | Metilprednisolona ciclofosfamida | ||
| 30 M | 3 | Capsulolenticular | Meningitis aséptica | ¿ | Mejoría | Prednisona ciclofosfamida | |
| Shapiro25 2012 | 30 M | 10 | Pedúnculo cerebral | Pleiocitosis Con cultivos negativos | Buena respuesta | Glucocorticoides Infliximab y posteriormente Tocilizumab con buena respuesta | |
| Martínez-Estupiñan24 2014 | 23 M | 4 | Cerebelo | Meningitis aséptica | Cambios reactivos | Mala respuesta | Glucocorticoides Azatioprina Adalimumab posteriormente tocilizumab, cliclofosfamida, rituximab y plasmaferesis |
¿: desconocido
El estudio histológico de las biopsias de pseudotumores cerebrales en el NB, pone de manifiesto un infiltrado inflamatorio perivascular, gliosis, necrosis o pérdida neuronal7,8,11,23.
El tratamiento con glucocorticoides así como el empleo de otros fármacos inmunosupresores (ciclofosfamida o azatioprina), se acompaña de una rápida respuesta con disminución o incluso desaparición de la lesión.
Existen hasta la fecha 27 casos descritos en la literatura científica de lesiones pseudotumorales en el curso del NB (PubMed: 1987-2014, palabras claves: neuro-Behçet, pseudotumoral). En la tabla 1, se describen las características clínicas de los mismos. De los casos comunicados se sugiere que la lesión pseudotumoral se presenta más en varones (n: 18, 66,7%) que en mujeres, con una media de edad de presentación de 38 años (intervalo de 16-59 años), la localización más frecuente fue en el tálamo y núcleos de la base. Todos los pacientes descritos fueron inicialmente tratados con glucocorticoides a dosis altas, vía oral o intravenosa. Se asocian otros inmunosupresores tales como azatioprina, ciclofosfamida, metotrexate y clorambucilo.
Nuestro primer caso aportado respondió rápidamente a tratamiento con glucocorticoides y azatioprina, mientras que el segundo caso precisó tratamiento biológico con anti-TNFα, infliximab en primer lugar y posteriormente adalimumab. Este es uno de los pocos casos descritos en la literatura de uso de tratamiento biológico para el tratamiento de estos pacientes24,25.
Se debería considerar la lesión pseudotumoral del NB, en el diagnóstico diferencial de las masas cerebrales. Sobre todo ante una buena respuesta clínica tras el tratamiento con glucocorticoides. En ocasiones es necesaria la biopsia para confirmar su diagnóstico.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.