Hemos leído atentamente el artículo publicado por Moreno-Martinez et al.1, quienes describen un caso de osteoma osteoide (OO) pélvico, cuya clínica es compatible con sacroilitis, queremos aportar otro de localización en la rodilla, que sugiere el diagnóstico de artritis psoriásica juvenil (APJ).
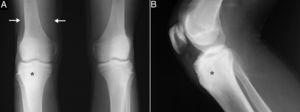
Un paciente varón de 15 años consultó por gonalgia derecha de ritmo mecánico, de 8 meses de evolución, de inicio intermitente y luego continua, que limitaba la deambulación, con tumefacción asociada en dicha localización. Se le indicó antiinflamatorios no esteroideos (AINE), inicialmente ibuprofeno y luego diclofenaco, de forma secuencial, sin mostrar mejoría. No refería antecedente traumático, fiebre o síntomas constitucionales, ni presentaba otra clínica articular periférica, axial o entesítica. Había sido diagnosticado de psoriasis guttata a los 10 años, con brotes ocasionales hasta los 13 años, tratados con glucocorticoides tópicos; sin embargo, no tenía antecedentes familiares de psoriasis, artritis psoriásica, espondilitis anquilosante o enfermedad inflamatoria intestinal. La exploración evidenció atrofia muscular en el muslo distal y tumefacción en la zona infrapatelar derecha, con aumento de calor local y limitación en los últimos grados de flexión, pero sin signos de derrame articular. La analítica, incluyendo bioquímica, hemograma y reactantes de fase aguda (velocidad de sedimentación globular 6mm/h, proteína C reactiva 2,31mg/dl) fue normal. El tipaje HLA demostró que era portador de los haplotipos Cw6, DR4 y DQ8, pero no B27, y los resultados de factor reumatoide y anticuerpos antinucleares fueron negativos. En la radiografía simple de las rodillas se observaba una zona esclerosa en el tercio superior de la tibia derecha (figs. 1A y B), que en la tomografía computarizada (TC) correspondía a una lesión osteolítica de 5mm de diámetro en la tuberosidad tibial anterior, con matriz osificada a modo de «nidus», compatible con OO (figs. 2B y C), con importante esclerosis del hueso medular y reacción perióstica sólida en la cortical adyacente. En la resonancia magnética había intensa captación perilesional de contraste, así como en el edema óseo circundante y la grasa de Hoffa (figs. 2C y D). La gammagrafía ósea objetivó hiperemia y aumento focal de reacción osteogénica en la epífisis proximal de la tibia derecha, sin alteraciones significativas en otra parte. El paciente fue sometido a ablación por radiofrecuencia guiada por TC, con desaparición del dolor pocos días después del procedimiento y recuperación completa de la movilidad al mes, aunque con leve atrofia muscular persistente.
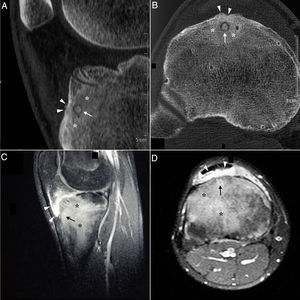
Cortes sagital (A) y axial (B) de tomografía computarizada de la rodilla derecha, que evidencian una lesión osteolítica en la zona subendostal de la tuberosidad tibial anterior, con matriz osificada a modo de «nidus», compatible con osteoma osteoide (flecha), rodeada por importante esclerosis en el hueso medular circundante (asteriscos) y reacción perióstica sólida en la cortical adyacente (cabezas de flecha). En los cortes sagital (C) y axial (D) de la resonancia magnética en las secuencias T1-SPIR (Spectral Presaturation with Inversion Recovery) posgadolinium se observa captación de contraste perilesional en forma de anillo (flecha), así como en el edema óseo circundante (asteriscos) y la grasa de Hoffa (cabezas de flechas).
El OO es una neoplasia ósea benigna, relativamente común, que representa entre el 10-12% de los tumores óseos benignos, y que aparece habitualmente entre los 10-20 años de edad (aunque se han descrito casos en niños menores), con una relación varón:mujer de 2-3:12,3. Afecta con mayor frecuencia las extremidades inferiores, localizándose en el fémur y la tibia entre el 50-60% de los casos, con predilección por la cortical, pudiendo ser diafisario, metafisario o, más raramente, epifisario4. El cuadro de dolor de predominio nocturno, no relacionado con la actividad física, que empeora en reposo y alivia con salicilatos o AINE es altamente sugestivo de OO2,4; sin embargo, cuando su localización es yuxta o intraarticular, la presentación puede ser atípica y simular otros trastornos como la artritis idiopática juvenil (AIJ) oligoarticular, pudiendo desarrollar cojera, atrofia muscular, sinovitis, contracturas y dismetría de las extremidades inferiores2,3,5–8. Esto origina un retraso en el diagnóstico que no suele ser inferior a 6 meses y oscila entre 13,8-28 meses9. En nuestro caso se planteó inicialmente el diagnóstico de APJ, una categoría de la clasificación de la International League of Associations for Rheumatology (ILAR) para la AIJ, definida por artritis en un paciente menor de 16 años, de al menos 6 semanas de duración, asociada a psoriasis o a 2 de las siguientes características: dactilitis, pitting ungueal, onicólisis o psoriasis en familiar de primer grado10. Sin embargo, la tumefacción observada correspondía en realidad a cambios inflamatorios en la grasa infrapatelar («Hoffitis») por vecindad, sin evidenciarse sinovitis. Los hallazgos radiográficos también pueden ser atípicos o el «nidus» poco evidente, siendo la TC la mejor técnica para detectarlo en estos casos7–9. Por ello, debería tenerse en cuenta al OO en el diagnóstico diferencial del dolor monoarticular de larga evolución, sobre todo en niños y adolescentes con gonalgia o monoartritis con características atípicas y/o mala respuesta al tratamiento5,7,9.