Evitar el deterioro de los pacientes con fibromialgia por actuaciones perjudiciales en la práctica clínica potencialmente evitables.
MétodosUn panel multidisciplinar de expertos identificó las áreas clave, analizó la evidencia científica y formuló las recomendaciones a partir de esta evidencia y de técnicas cualitativas de «evaluación formal» o «juicio razonado».
ResultadosSe han elaborado 39 recomendaciones sobre diagnóstico, tratamientos no eficaces ni seguros, educación del paciente y formación del profesional. En esta parteII se reflejan las 12 recomendaciones, referidas a las dos últimas áreas.
ConclusionesUn buen conocimiento de la fibromialgia por el paciente mejora el afrontamiento y la aceptación de la enfermedad reduciendo la gravedad de algunas manifestaciones clínicas. Los profesionales sanitarios que tratan a los pacientes con fibromialgia deben tener una buena formación sobre esta enfermedad para mejorar los resultados del tratamiento y la relación con el paciente.
To prevent the deterioration of patients with fibromyalgia due to potentially avoidable harmful actions in clinical practice.
MethodsA multidisciplinary panel of experts identified key areas, analysed the scientific evidence and formulated recommendations based on this evidence and qualitative techniques of «formal assessment» or «reasoned judgement».
ResultsThirty-nine recommendations were made on diagnosis, ineffective and unsafe treatments, patient education and practitioner training. This partII shows the 12 recommendations, referring to the latter two areas.
ConclusionsGood knowledge of fibromyalgia on the part of patients improves their coping and acceptance of the disease and reduces the severity of some clinical manifestations. Healthcare professionals treating patients with fibromyalgia should be well trained in this disease to improve treatment outcomes and patient relationships.
Se ha utilizado una síntesis cualitativa de la evidencia científica y técnicas de consenso que recogen el acuerdo de expertos en base a su experiencia clínica y la evidencia científica.
Fases del procesoEn el desarrollo de este documento se han seguido los siguientes pasos:
- 1.
Creación del grupo de trabajo. Se constituyó un grupo de trabajo multidisciplinar formado por 5 reumatólogos miembros de la SER, una médica de familia, un psicólogo, una psiquiatra, una enfermera y una paciente con FM. Los reumatólogos fueron elegidos mediante una convocatoria abierta a todos los socios de la SER. La Comisión de Guías de Práctica Clínica (GPC) y Recomendaciones SER valoró el currículum vitae de todos los solicitantes de acuerdo a criterios objetivos de aportación al conocimiento de la FM, principalmente por la participación en publicaciones en revistas de impacto en los últimos 5años.Cada uno de los participantes fue avalado por su sociedad para la participación en este documento. La coordinación de los aspectos clínicos y metodológicos se realizó, respectivamente, por uno de los reumatólogos como investigador principal (IP), y una especialista en metodología, técnico de la Unidad de Investigación (UI) de la SER.
- 2.
Identificación de las áreas clave. Todos los miembros del grupo de trabajo participaron para estructurar el documento y establecer los contenidos y aspectos claves. Primero se identificaron las preguntas clínicas de investigación que podrían tener más impacto para ofrecer información sobre el manejo de la FM. Después se fijaron cuáles de ellas precisaban responderse mediante formulación de pregunta PICO (Paciente, Intervención, Comparación, «Outcome» o resultado). También se utilizó el formato SPICE (Setting, Perspective, Intervention, Comparison, Evaluation) para identificar evidencia cualitativa que permitiera ofrecer información desde la «perspectiva de los pacientes». Se definió además la metodología a seguir en el proceso de elaboración de las recomendaciones.
- 3.
Búsqueda bibliográfica. Se realizó una búsqueda bibliográfica en las bases de datos: Pubmed (MEDLINE), EMBASE (Elsevier), Cochrane Library (Wiley Online), Cinhal (EBSCOhost) y PsycInfo. Las búsquedas se cerraron con fechas de julio de 2019. Posteriormente se hizo una actualización de la búsqueda con fecha abril de 2020. Se completó el proceso con una búsqueda manual de referencias y pósteres y resúmenes de congresos que consideraron de interés los revisores y expertos.
- 4.
Análisis y síntesis de la evidencia científica. Varios reumatólogos, del grupo de revisores de la evidencia de la SER, y metodólogos de la UI se encargaron de revisar sistemáticamente la evidencia científica disponible. Se evaluó el nivel global de la evidencia científica utilizando los niveles de evidencia del Scottish Intercollegiate Guidelines Network (SIGN) para las preguntas PICO (ver anexo 3) y el enfoque Confidence in the Evidence from Reviews of Qualitative research (GRADE-CERQual), en el caso de la evidencia cualitativa proveniente de las preguntas SPICE (ver anexo 3).
- 5.
Formulación de recomendaciones. Finalizada la lectura crítica, el IP y los componentes del grupo de expertos procedieron a la formulación de recomendaciones específicas basadas en la evidencia científica. En el caso de la evidencia cuantitativa esta formulación se ha basado en la «evaluación formal» o «juicio razonado», resumiendo previamente la evidencia para cada una de las preguntas clínicas. Se tuvieron en cuenta también la calidad, la cantidad y la consistencia de la evidencia científica, la generalidad de los resultados, su aplicabilidad y su impacto clínico. La graduación de las recomendaciones se ha realizado con el sistema de SIGN (ver anexo 3). Para la evidencia proveniente de investigación cualitativa se ha utilizado de nuevo el enfoque GRADE-CERQual (ver anexo 3). Las recomendaciones se han dividido en cuatro áreas principales: diagnóstico y pronóstico de la FM, intervenciones terapéuticas no eficaces ni seguras, educación e información del paciente con FM, y formación de los profesionales en FM.
- 6.
Revisión externa. Finalizada la fase anterior se elaboró un borrador final del documento, que fue enviado a profesionales seleccionados por su conocimiento sobre FM para realizar una revisión externa independiente con el objetivo de aumentar la validez externa del documento y asegurar la exactitud de las recomendaciones.
- 7.
Exposición pública. Posteriormente este borrador fue sometido a un proceso de exposición pública a los socios miembros de la SER y de distintos grupos de interés (industria farmacéutica, otras sociedades científicas y asociaciones de pacientes), con objeto de recoger la valoración y su argumentación científica de la metodología o las recomendaciones.
- 8.
Sociedades científicas. Las sociedades científicas implicadas en el desarrollo de esta guía, representadas por miembros del grupo elaborador, son la Sociedad Española de Reumatología (SER), la Sociedad Española de Médicos de Atención Primaria (SEMERGEN), la Sociedad Española de Psicología Clínica y de la Salud (SEPCyS), el Consejo General de Colegios Oficiales de Enfermería de España (CGE) y la Sociedad Española de Fibromialgia y Fatiga Crónica (SEFIFAC).
El documento recoge las recomendaciones formuladas subdivididas en las diferentes áreas ya referidas.
Información adicionalEl documento de Recomendaciones completo y la Información para Pacientes están disponibles en la web de la SER.
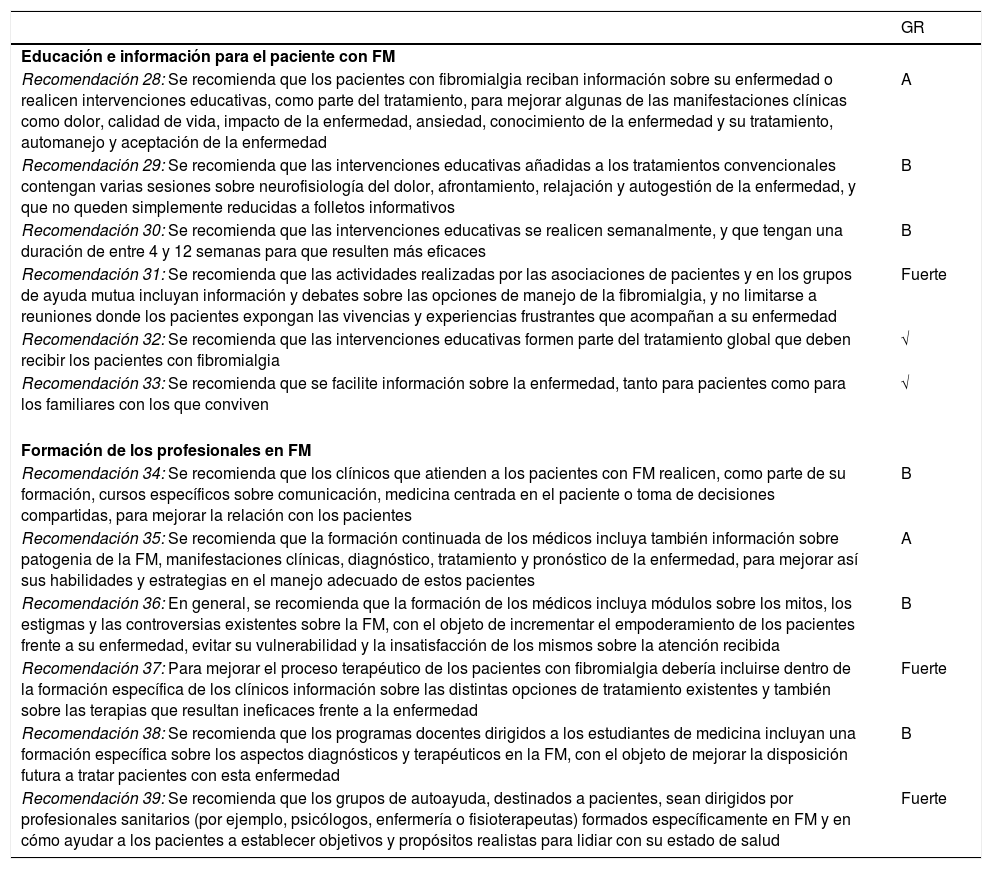
ResultadosEl total de recomendaciones formuladas sobre FM es de 39 y abordan cuatro áreas principales: diagnóstico y pronóstico de la FM, intervenciones terapéuticas no eficaces ni seguras, educación del paciente, y formación de los profesionales en FM. En este documento se reflejan las 12 últimas recomendaciones, referidas a las áreas de educación e información de los pacientes y la formación de los profesionales en FM. (tabla 1). El documento de Recomendaciones completo y la Información para Pacientes están disponibles en la web de la SER.
Recomendaciones SER sobre el manejo de los pacientes con fibromialgia (parteII)
| GR | |
|---|---|
| Educación e información para el paciente con FM | |
| Recomendación 28: Se recomienda que los pacientes con fibromialgia reciban información sobre su enfermedad o realicen intervenciones educativas, como parte del tratamiento, para mejorar algunas de las manifestaciones clínicas como dolor, calidad de vida, impacto de la enfermedad, ansiedad, conocimiento de la enfermedad y su tratamiento, automanejo y aceptación de la enfermedad | A |
| Recomendación 29: Se recomienda que las intervenciones educativas añadidas a los tratamientos convencionales contengan varias sesiones sobre neurofisiología del dolor, afrontamiento, relajación y autogestión de la enfermedad, y que no queden simplemente reducidas a folletos informativos | B |
| Recomendación 30: Se recomienda que las intervenciones educativas se realicen semanalmente, y que tengan una duración de entre 4 y 12 semanas para que resulten más eficaces | B |
| Recomendación 31: Se recomienda que las actividades realizadas por las asociaciones de pacientes y en los grupos de ayuda mutua incluyan información y debates sobre las opciones de manejo de la fibromialgia, y no limitarse a reuniones donde los pacientes expongan las vivencias y experiencias frustrantes que acompañan a su enfermedad | Fuerte |
| Recomendación 32: Se recomienda que las intervenciones educativas formen parte del tratamiento global que deben recibir los pacientes con fibromialgia | √ |
| Recomendación 33: Se recomienda que se facilite información sobre la enfermedad, tanto para pacientes como para los familiares con los que conviven | √ |
| Formación de los profesionales en FM | |
| Recomendación 34: Se recomienda que los clínicos que atienden a los pacientes con FM realicen, como parte de su formación, cursos específicos sobre comunicación, medicina centrada en el paciente o toma de decisiones compartidas, para mejorar la relación con los pacientes | B |
| Recomendación 35: Se recomienda que la formación continuada de los médicos incluya también información sobre patogenia de la FM, manifestaciones clínicas, diagnóstico, tratamiento y pronóstico de la enfermedad, para mejorar así sus habilidades y estrategias en el manejo adecuado de estos pacientes | A |
| Recomendación 36: En general, se recomienda que la formación de los médicos incluya módulos sobre los mitos, los estigmas y las controversias existentes sobre la FM, con el objeto de incrementar el empoderamiento de los pacientes frente a su enfermedad, evitar su vulnerabilidad y la insatisfacción de los mismos sobre la atención recibida | B |
| Recomendación 37: Para mejorar el proceso terapéutico de los pacientes con fibromialgia debería incluirse dentro de la formación específica de los clínicos información sobre las distintas opciones de tratamiento existentes y también sobre las terapias que resultan ineficaces frente a la enfermedad | Fuerte |
| Recomendación 38: Se recomienda que los programas docentes dirigidos a los estudiantes de medicina incluyan una formación específica sobre los aspectos diagnósticos y terapéuticos en la FM, con el objeto de mejorar la disposición futura a tratar pacientes con esta enfermedad | B |
| Recomendación 39: Se recomienda que los grupos de autoayuda, destinados a pacientes, sean dirigidos por profesionales sanitarios (por ejemplo, psicólogos, enfermería o fisioterapeutas) formados específicamente en FM y en cómo ayudar a los pacientes a establecer objetivos y propósitos realistas para lidiar con su estado de salud | Fuerte |
FM: fibromialgia; GR: grado de recomendación (ver anexo 3).
¿Cuál es la eficacia de los programas de intervenciones educativas y de información dirigidos a las personas con fibromialgia y/o familiares?
Recomendación 28: Se recomienda que los pacientes con fibromialgia reciban información sobre su enfermedad o realicen intervenciones educativas como parte del tratamiento para mejorar algunas de las manifestaciones clínicas como dolor, calidad de vida, impacto de la enfermedad, ansiedad, conocimiento de la enfermedad y su tratamiento, automanejo y aceptación de la enfermedad (Recomendación grado A).
Recomendación 29: Se recomienda que las intervenciones educativas añadidas a los tratamientos convencionales contengan varias sesiones sobre neurofisiología del dolor, afrontamiento, relajación y autogestión de la enfermedad, y que no queden simplemente reducidas a folletos informativos (Recomendación grado B).
Recomendación 30: Se recomienda que las intervenciones educativas se realicen semanalmente, y que tengan una duración entre 4 y 12semanas para que resulten más eficaces (Recomendación grado B).
Recomendación 31: Se recomienda que las actividades realizadas por las asociaciones de pacientes y en los grupos de ayuda mutua incluyan información y debates sobre las opciones de manejo de la fibromialgia, y no limitarse a reuniones donde los pacientes expongan las vivencias y experiencias frustrantes que acompañan a su enfermedad (Recomendación fuerte a favor).
Recomendación 32: Se recomienda que las intervenciones educativas formen parte del tratamiento global que deben recibir los pacientes con fibromialgia (Recomendación grado √).
Recomendación 33: Se recomienda que se facilite información sobre la enfermedad, tanto para pacientes como para los familiares con los que conviven (Recomendación grado √).
La FM no se ajusta al modelo convencional de enfermedad, sino a un modelo biopsicosocial en el que hay que comprender bien todos los aspectos que rodean al paciente y que contribuyen a la gravedad de la enfermedad1. Los pacientes deben conocer la enfermedad, y para ello deben estar bien informados, ya que en algunos de los enfoques terapéuticos es imprescindible la implicación directa del paciente2. Por otra parte, el desconocimiento por parte del paciente de todo lo concerniente a su enfermedad parece estar relacionado con una evolución peor de la FM al no manejar correctamente el paciente los recursos disponibles3.
Por todo ello, es necesario conocer la importancia que tienen los programas de educación e información en el control de las manifestaciones clínicas de los pacientes con FM.
La evidencia científica encontrada sobre la eficacia o la efectividad de diversos programas de formación o información dirigidos a los pacientes con FM proviene de estudios con dos tipos de diseño: cuantitativos y cualitativos. Se han identificado así 12 ECA4-15, 7 de los cuales estaban incluidos en una RS16. También se han identificado otros 7 estudios cualitativos17-23. La mayoría de los estudios presentan calidad alta o media. Por último, se han identificado estudios que no cumplen criterios de inclusión, pero pueden aportar información adicional en otros aspectos del diagnóstico24-31.
Los resultados obtenidos en estos trabajos abordan cinco áreas diferentes: manifestaciones clínicas, impacto de la enfermedad, afrontamiento, frecuentación sanitaria y papel de las asociaciones de pacientes. También se han podido valorar las distintas intervenciones educativas. La información completa sobre los resultados obtenidos de la revisión de la evidencia está disponible en la web de la SER.
El grupo elaborador considera que los estudios identificados, tanto de tipo cuantitativo como cualitativo, muestran una gran consistencia sobre la importancia que tienen los programas de educación e información para que los pacientes con FM manejen su enfermedad en las mejores condiciones posibles. Existen diferentes programas de educación e información sin que se pueda establecer una clara superioridad de ninguno de ellos, con la excepción de los simples folletos informativos que no resultan eficaces.
Los resultados de los estudios identificados podrían ser de aplicación directa a nuestro sistema sanitario, ya que las características y la prevalencia de la FM en nuestra población es similar a la de otros países donde se han realizado la mayoría de estudios.
Por otra parte, la problemática de la FM en otros países es también similar a la nuestra y los pacientes con la enfermedad se enfrentan a los mismos retos que los nuestros.
La ausencia de educación específica sobre su enfermedad es percibida por los pacientes como un factor negativo que agrava su situación y perjudica sus expectativas y su calidad de vida
El grupo elaborador considera que los pacientes con FM se pueden beneficiar claramente de los programas de educación e información sobre su enfermedad. Un paciente conocedor de las limitaciones que le impone la FM y de los recursos que se pueden utilizar, tanto por el paciente como por el facultativo que le trata, para manejar la enfermedad, es un paciente con un pronóstico mejor a corto y largo plazo.
Por último, existen indicios de que un buen conocimiento de la enfermedad puede suponer un ahorro considerable en el consumo de recursos sanitarios por parte del paciente.
Formación de los profesionales en FMPara personas con fibromialgia, ¿cuál es la eficacia de los programas de formación dirigidos a los profesionales sanitarios implicados en su atención?
Recomendación 34: Se recomienda que los clínicos que atienden a los pacientes con FM realicen, como parte de su formación, cursos específicos sobre comunicación, medicina centrada en el paciente o toma de decisiones compartidas, para mejorar la relación con los pacientes (Recomendación grado B).
Recomendación 35: Se recomienda que la formación continuada de los médicos incluya también información sobre patogenia de la FM, manifestaciones clínicas, diagnóstico, tratamiento y pronóstico de la enfermedad, para mejorar así sus habilidades y estrategias en el manejo adecuado de estos pacientes (Recomendación grado A).
Recomendación 36: En general, se recomienda que la formación de los médicos incluya módulos sobre los mitos, los estigmas y las controversias existentes sobre la FM, con el objeto de incrementar el empoderamiento de los pacientes frente a su enfermedad, evitar su vulnerabilidad y la insatisfacción de los mismos sobre la atención recibida (Recomendación grado B).
Recomendación 37: Para mejorar el proceso terapéutico de los pacientes con fibromialgia debería incluirse dentro de la formación específica de los clínicos información sobre las distintas opciones de tratamiento existentes y también sobre las terapias que resultan ineficaces frente a la enfermedad (Recomendación fuerte a favor).
Recomendación 38: Se recomienda que los programas docentes dirigidos a los estudiantes de medicina incluyan una formación específica sobre los aspectos diagnósticos y terapéuticos en la FM, con el objeto de mejorar la disposición futura a tratar pacientes con esta enfermedad (Recomendación grado B).
Recomendación 39: Se recomienda que los grupos de autoayuda, destinados a pacientes, sean dirigidos por profesionales sanitarios (por ejemplo, psicólogos, enfermería o fisioterapéutas) formados específicamente en FM y en cómo ayudar a los pacientes a establecer objetivos y propósitos realistas para lidiar con su estado de salud (Recomendación fuerte a favor).
El diagnóstico de FM sigue siendo en la actualidad cuestionado por numerosos médicos, tanto médicos de familia como especialistas en reumatología, que no han recibido la formación adecuada sobre esta enfermedad32.
Por parte de los pacientes con FM, la vivencia de esta falta de comprensión hacia su enfermedad conduce a un grado elevado de insatisfacción con el personal sanitario, y conduce también a un aumento de las visitas a otros centros y profesionales sanitarios (doctor shopping) en busca de una atención satisfactoria y un tratamiento médico eficaz33.
Desde el punto de vista de la propia enfermedad, se ha visto que este grado de insatisfacción en los pacientes conduce a un deterioro de la calidad de vida y de la capacidad física funcional34.
Varias encuestas muestran las limitaciones de algunos de los especialistas para establecer el diagnóstico de FM, siendo los médicos de AP los que mayores dificultades refieren, y los reumatólogos los que se encuentran en mejores condiciones de establecer el diagnóstico diferencial con otras enfermedades35.
Es importante, por tanto, poder evaluar el impacto que tienen los programas de formación específicos sobre FM dirigidos a los profesionales de la salud, de cara a identificar su papel en la mejoría en la calidad de vida y en el pronóstico de la enfermedad en estos pacientes, así como un posible impacto positivo en el uso de los recursos sanitarios.
La evidencia científica encontrada sobre la eficacia o la efectividad de los programas de formación dirigidos a los profesionales sanitarios implicados en la atención de los pacientes con FM proviene de estudios con dos tipos de diseño. Se han identificado así, 4 estudios cuantitativos (experimentales o cuasi-experimentales)36-39 y 4 de diseño cualitativo (entrevistas y grupos focales con pacientes)18,22,37,40. Los estudios presentan calidad alta y moderada. Se han identificado también estudios que no cumplen criterios de inclusión pero que pueden aportar información adicional en otros aspectos del diagnóstico41-46.
Los resultados obtenidos en los estudios abordan cinco áreas diferentes: atención clínica, manifestaciones clínicas, tratamiento de la enfermedad, impacto en la calidad de vida y recorrido asistencial. La información completa sobre los resultados obtenidos de la revisión de la evidencia está disponible en la web de la SER.
El grupo elaborador considera que los resultados de todos los estudios seleccionados son consistentes a la hora de proporcionar evidencia de que a pesar de las barreras que puedan encontrarse, los programas de formación en FM dirigidos a los clínicos son eficaces a la hora de mejorar la calidad de la relación médico-paciente, tanto desde el punto de vista del paciente como del médico o profesional sanitario implicado.
Según esto, el grupo de expertos considera que un modelo de programas de formación en FM, en el que participaran todos los profesionales sanitarios que están implicados en el proceso de manejo de las personas con FM, podría aumentar una comunicación más fluida en las relaciones sanitarias. Asimismo, se conseguiría que los pacientes dispusieran de una información más comprensible sobre la enfermedad y se obtuvieran mayores niveles de satisfacción con las decisiones y los conflictos decisionales por su parte. Todo esto redundaría en un mejor manejo de la enfermedad, la efectividad y la adherencia de los diferentes tratamientos.
ConclusionesResulta muy beneficioso para el paciente tener un buen conocimiento de su enfermedad y de los recursos que puede utilizar para afrontarla. Una de las recomendaciones más sólidas que se pueden hacer después de esta revisión ha sido precisamente que los pacientes con FM reciban información adecuada sobre su enfermedad o realicen intervenciones educativas como parte del tratamiento, para mejorar algunas de las manifestaciones clínicas como el dolor, la calidad de vida, el impacto de la enfermedad, la ansiedad, el conocimiento de la enfermedad y su tratamiento, el automanejo y la aceptación de la enfermedad.
Debido a los múltiples aspectos que mejoran con los programas de educación para pacientes, es necesario que se explique al enfermo con FM su enfermedad y que se disponga de programas específicos de educación para pacientes y familiares.
Por último, no será posible desarrollar las recomendaciones que hacemos en este trabajo si el personal sanitario que atiende a los pacientes con FM no está a su vez familiarizado con la enfermedad. La revisión sistemática realizada aquí ha puesto claramente de manifiesto la falta de conocimientos por parte de los clínicos en lo referente a la enfermedad, modalidades terapéuticas, comunicación, medicina centrada en el paciente o toma de decisiones compartidas, que resultan imprescindibles para mejorar los resultados del tratamiento y la relación con los pacientes.
Agenda de investigación futuraDespués de la revisión sistemática sobre la evidencia científica existente para el manejo de los pacientes con FM realizada para la elaboración de estas recomendaciones, el panel de expertos considera que quedan múltiples aspectos por incluir en la futura agenda de investigación. Entre otros se pueden mencionar los siguientes:
- •
Se necesitan más ensayos clínicos, aleatorizados y controlados con tratamiento habitual que evalúen la eficacia de terapias multicomponente que incluyan educación en neurociencia del dolor, ejercicio físico terapéutico y terapia cognitivo-conductual en el tratamiento de pacientes con FM.
- •
Se necesitan más ensayos clínicos, aleatorizados y controlados que evalúen la eficacia de terapias basadas en la Aceptación (ACT) y las terapias de Mindfulness (MBSR principalmente), buscando factores comunes terapéuticos o perfiles de pacientes con FM que se beneficiarán de una intervención u otra.
- •
Se necesitan estudios que evalúen la eficacia de los programas de educación para pacientes con FM en relación con el entorno laboral, especialmente en cuanto a jornadas de trabajo perdidas, causas y duración de las incapacidades laborales transitorias (ILT) o número total de incapacidades laborales permanentes (ILP).
Fundación Española de Reumatología.
Grupo de revisores de la evidenciaCayetano Alegre de Miquel. Hospital Universitario Dexeus-Quiron. Barcelona.
Noé Brito García. Unidad de Investigación. Sociedad Española de Reumatología. Madrid.
Petra Díaz del Campo Fontecha. Unidad de Investigación. Sociedad Española de Reumatología. Madrid.
Carol Merino Argumánez. Hospital Universitario Puerta de Hierro. Majadahonda, Madrid.
M. Nieves Plana Farras. Hospital Príncipe de Asturias. CIBER de Epidemiología y Salud Pública. Madrid.
Conflicto de interesesJavier Rivera Redondo ha recibido financiación de Pfizer para la asistencia a cursos/congresos; honorarios de Jansen, Novartis, Pfizer, Roche, Sanofi y UCB en concepto de ponencias, y ha recibido ayuda económica de Italfarmaco en concepto de consultoría para compañías farmacéuticas u otras tecnologías.
Petra Díaz del Campo Fontecha ha declarado ausencia de intereses.
Cayetano Alegre de Miquel ha declarado ausencia de intereses.
Miriam Almirall Bernabé ha recibido financiación de Novartis para la asistencia a cursos/congresos y honorarios de Abbvie, Alter, Jansen y Novartis en concepto de ponencias.
Benigno Casanueva Fernández ha recibido financiación de Amgen, Asacpharma, Esteve y de la Fundación Española de Reumatología para la asistencia a cursos/congresos y financiación de Proyecto PICASSO y Bioibérica por participar en una investigación.
Cristina Castillo Ojeda ha declarado ausencia de intereses.
Antonio Collado Cruz ha recibido financiación de la Fundación de Afectados de Fibromialgia y Síndrome de Fatiga Crónica por participar y para financiar una investigación y ha recibido ayuda económica de Pfizer en concepto de consultoría para compañías farmacéuticas u otras tecnologías.
María Pilar Montesó-Curto ha recibido ayuda económica de la Fundación Universidad Rovira i Virgili para la financiación de una investigación. Y ha llevado a cabo una campaña de micromecenazgo a través de la plataforma PRECIPITA, de la Fundación Española para la Ciencia y la Tecnología (FECYT) del Ministerio de Ciencia, Innovación y Universidades.
Ángela Palao Tarrero ha recibido honorarios de Loki y Pfizer para la asistencia a cursos/congresos y en concepto de ponencias.
Eva Trillo Calvo ha recibido financiación de Grünenthal para la asistencia a cursos/congresos; honorarios de Astrazeneca, Boehringer, Esteve, Gsk, Pfiser y Rovi en concepto de ponencias, y ayuda económica del Grupo IM&C en concepto de consultoría para compañías farmacéuticas u otras tecnologías.
Miguel Ángel Vallejo Pareja ha declarado ausencia de intereses.
El grupo de expertos del presente trabajo quiere manifestar su agradecimiento a Mercedes Guerra Rodríguez, documentalista de la SER, por su colaboración en las estrategias de búsqueda de la evidencia. Además, agradecen expresamente a Francisco Javier Cano García, Juan Carlos Hermosa Hernán, José Vicente Moreno Muelas y Bárbara Oliván Blázquez, como expertos revisores del documento, por su revisión crítica y aportaciones al mismo.
También quieren agradecer al Dr. Federico Diaz González, director de la Unidad de Investigación de la SER, por su participación en la revisión del manuscrito final y por contribuir a preservar la independencia de este documento.